Плеврит — это группа патологических процессов воспалительного характера, для которых типично поражение внутренней выстилки легких. Клиническая картина расстройства чаще всего смазанная, маскирует заболевание. Потому нередко возникают трудности с диагностикой и ранним началом лечения патологического процесса.
Чтобы лучше понять суть нарушения, нужно обратиться к кратким анатомическим данным.
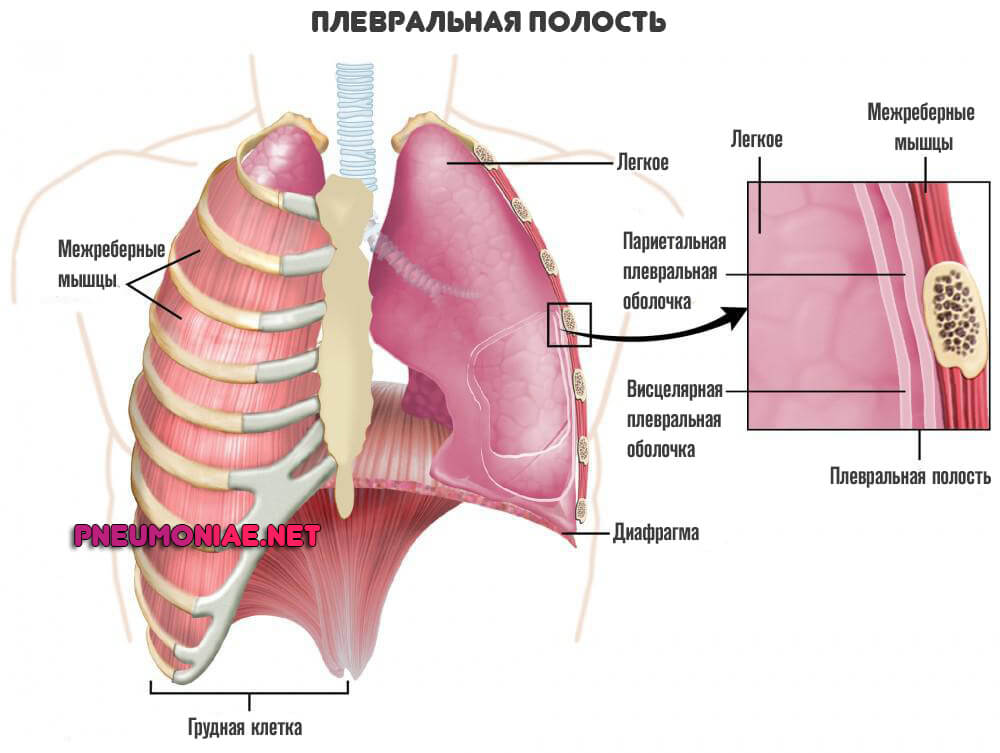
Плевра — это серозный внутренний слой, оболочка, которая выстилает легкие.
Подразделяется на два вида:
- Париетальную. Располагается на наружной поверхности легких.
- Висцеральную. Покрывает внутреннюю часть дыхательного парного органа.
Между двумя лепестками плевры, находится так называемая плевральная полость. Она обеспечивает несколько функций:
- Поддерживает давление на адекватных для работы цифрах.
- Также герметизирует легочные структуры, сохраняет их в постоянно расправленном положении.
- Участвует в акте дыхания. Благодаря ей возможно нормальное скольжение тканей и перемене положения парного органа.
Плевриты несут опасность, поскольку поздно диагностируются. На долю патологического процесса приходится порядка 10-15% от общей массы случаев первичного обращения в стационар.
Лечение зависит от формы расстройства. При должной терапии, наступает полное восстановление.
Содержание
Механизмы развития
Можно выделить 6 патогенетических моментов, которые провоцируют становление процесса. Они представлены в обобщенном виде.
Инфекционные поражения
Бактериальные, вирусные, грибковые. Чаще всего расстройство сопровождается нарушением иммунитета. Среди возможных агентов выступают стафилококки, стрептококки, гноеродная флора, также герпес, грипп, коронавирусы, аденовирусы.
Патологический процесс тяжелый, при экссудативной форме (что это такое — см. ниже) наблюдается опасное течение расстройства с постепенным нарастанием дыхательной недостаточности и тотальном нарушении функций плевральной оболочки.
Аутоиммунные воспалительные процессы
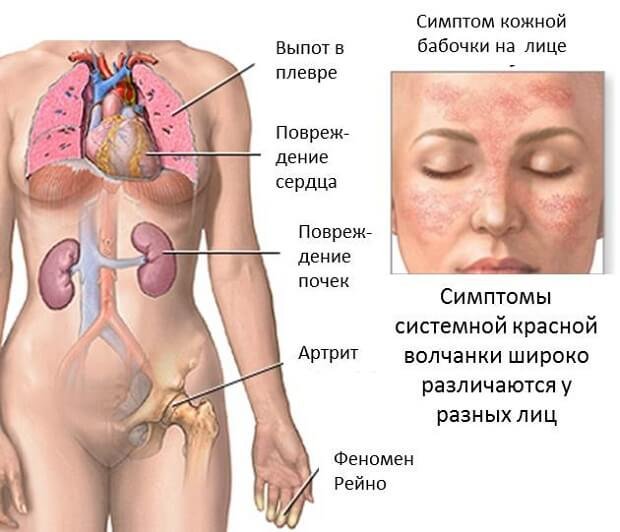
Причинами плеврита являются ревматоидные формы артрита, также системная красная волчанка.
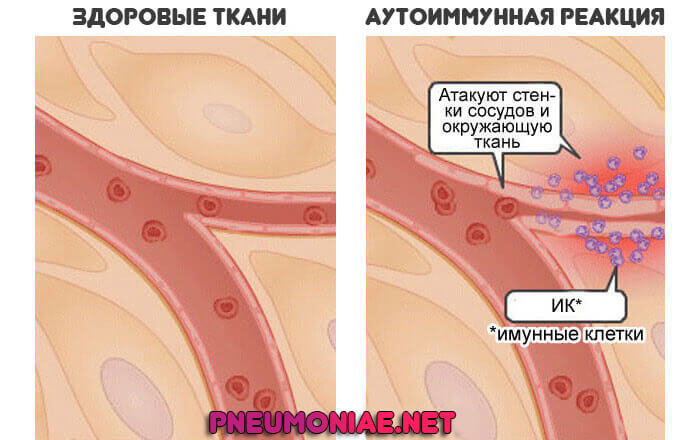
Многие заболевания этой группы сами по себе не провоцируют плеврита.
С другой стороны, первопричина всему — это нарушенный иммунитет, который отвечает на любую угрозу слишком активно. Соответственно, есть вероятность воспалительного процесса. Нарушение очень трудно поддается лечению из-за своей природы.
Опухоли
Плевральной полости или легких. Встречаются относительно редко, но также могут выступать фактором развития расстройства.
Патологии органов средостения
В первую очередь — крупных сосудов и сердца. Поскольку нарушается местный кровоток. Наблюдается отклонение со стороны микроциркуляции.
Заболевание требует пристального внимания, поскольку имеет комплексный характер.
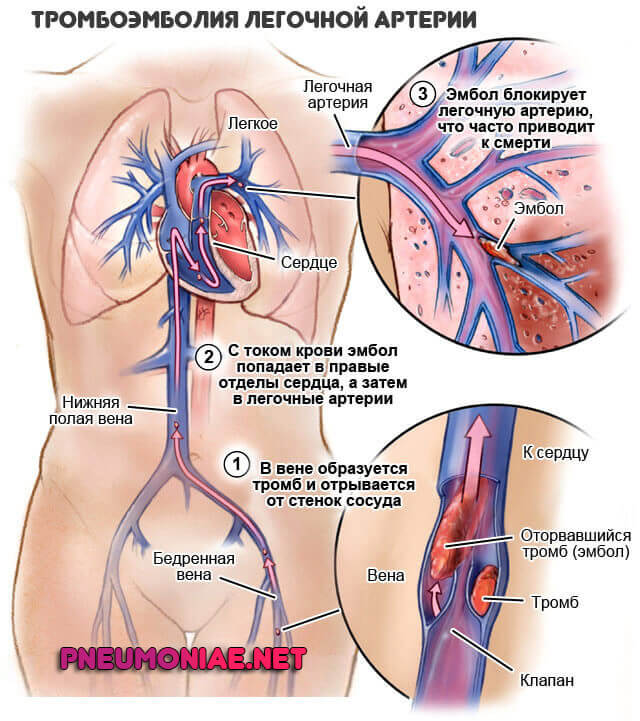
В группу возможных патологий включают тромбоэмболию легочной артерии, инфаркт миокарда и прочие подобные нарушения.
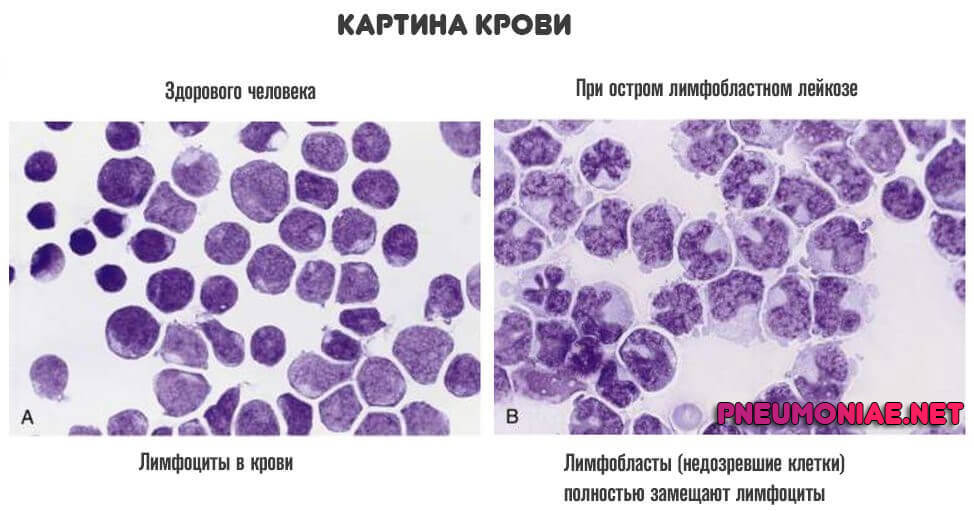
Заболевания крови
Лейкозы и аналогичные патологические процессы. Из-за изменений реологических свойств крови, ее качественного состава и нарушения работы сосудов на местном уровне.
Ятрогенные травмы
Влияние врачебного фактора. Например, инвазивные вмешательства, воздействие инструментами при проведении диагностических и терапевтических мероприятий — пункций, эндоскопии.
Патогенетические факторы нужно учитывать при обследовании и проведении лечения. Потому как основа терапии — это борьба с первичным фактором развития отклонения.
Классификация
Плеврит легких подразделяется по 5 критериям: тяжести процесса, его происхождению, наличию и локализации выпота, течению расстройства. Рассмотрим каждый способ подразделения подробнее.
По природе, этиологии воспаления:
- Инфекционного характера. Возможна более дробная классификация. Например, стафилококковая форма, туберкулезная разновидность и так далее. Подобные типы патологии имеют наибольшее распространение.
С другой стороны, они хорошо маскируются при легком течении и развитии заболевания средней тяжести. Потому возможны и даже вероятны проблемы с диагностикой.
- Неинфекционные формы плеврита. Также подразделяются дробно. Например, ревматоидный, лейкозный, на фоне рака и т.д. Заболевание дает яркую симптоматику при активном течении. Возможно латентное, скрытое развитие, когда клинических признаков нет в принципе.
- Идиопатические формы. Встречаются часто. Термин говорит о том, что врачам не известна причина патологического процесса. По крайней мере, пока что.
По наличию выпота (жидкости, богатой белками и прочими веществами, которая выходит в плевральную полость из сосудов и межклеточного пространства по причине воспаления):
- Экссудативный плеврит — образуется много выпота, который заполняет и раздражает анатомические структуры. Эта форма тяжелее прочих, протекает с высокой температурой, кашлем и другими клиническими признаками, о которых речь пойдет далее.
Интересно, что и само содержимое может отличаться по составу. Бывает гнойным, белковым и пр. Зависит от характера заболевания.
- Сухой плеврит — жидкость в легких и полости отсутствует, наблюдается воспаление без экссудативных признаков. Патологический процесс протекает с минимумом проявлений, создает сложности для врачей.
Диагностика более долгая. Прогнозы, однако, лучше, чем при образовании плеврального выпота, выживаемость почти в 2 раза выше.
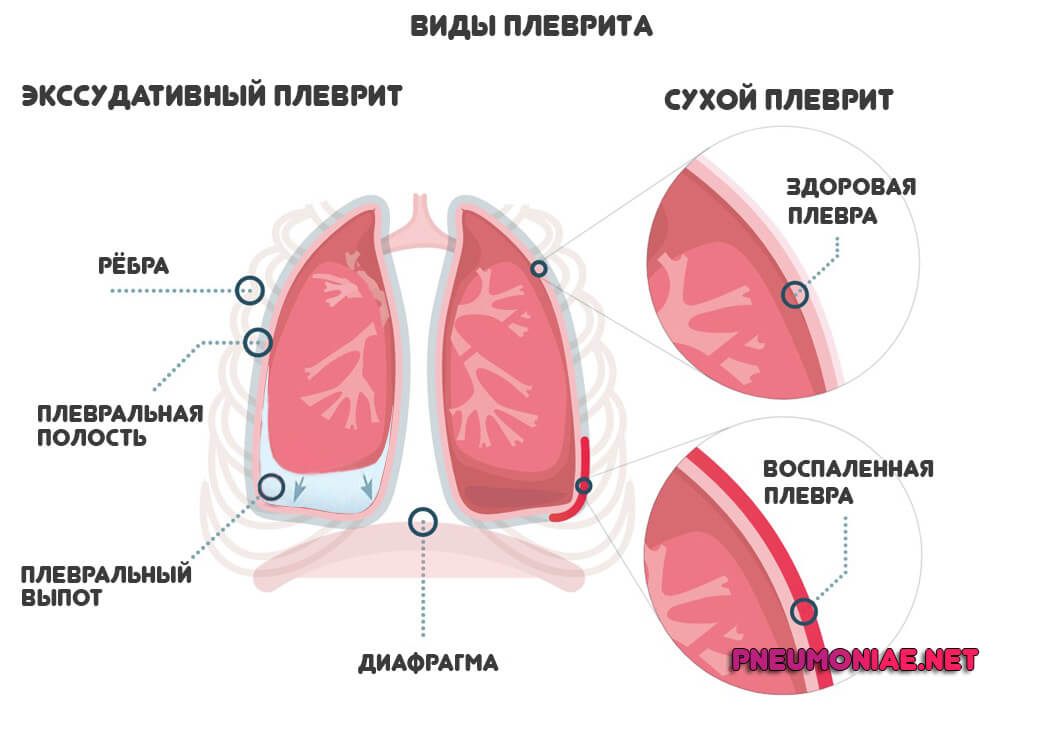
Если жидкость есть, состояние классифицируется по его точной локализации:
- При диффузной форме плеврита экссудат располагается в пределах всей плевральной полости, заполняя ее. Это дает выраженную клинику с одышкой, проблемами с переносимостью физической нагрузки, кашлем и прочими признаками.
- Есть ряд ограниченных форм патологического процесса. На его фоне наблюдается частичное заполнение плевры экссудатом. Различия касаются только точной локализации выпота.
По течению патологического процесса выделяют еще 3 типа:
- Острый плеврит. Сопровождается выраженной клинической картиной. Признаки, в зависимости от формы, происхождения нарушения, могут развиться за сутки или же складывается исподволь, постепенно. По окончании этой стадии течения патологического процесса, он переходит на другую.
- Подострая фаза. С нее заболевание может начаться. Но чаще — перетекает в нее из острого этапа. Клиническая картина куда более скудная, признать в проявлениях плеврит довольно непросто. Особенно, если отклонение начинается с такой фазы.
- Хроническая разновидность. В отсутствии лечения, патологический процесс переходит в эту стадию в 50-70% случаев. Необходима своевременная коррекция нарушения.
По степени тяжести состояние делится на 5 форм:
- Латентная разновидность. Когда клиники нет вообще, но изменения в плевре уже присутствуют и хорошо заметны при проведении диагностики.
- Легкая форма. Проявления минимальные. Кашель, небольшая слабость. Возможно бессимптомное течение.
- Плеврит средней степени. Встречается чаще всего. Признаки хорошо заметны. Возникают спонтанно на протяжении нескольких дней. Часто заболевание осложняется бронхитами, пневмониями или же провоцируется этими состояниями.
- Тяжелая форма. Дает признаки общей интоксикации помимо прочего, выраженную одышку и слабость.
- Критическая разновидность. Встречается относительно редко, в отсутствии достаточного лечения.
Для описания заболевания используются все названные классификации.
Симптомы
Основные отличия в клинике касаются форм патологического процесса. Существенно разнятся экссудативные и сухие разновидности заболевания. Именно в этом ключе вопрос и нужно рассмотреть.
Как же проявляются выпотные и фиброзирующие разновидности плеврита?
С образованием жидкости
Основная и чаще всего встречающаяся форма патологического процесса. Несет опасность для здоровья и даже жизни человека. Наблюдаются такие признаки нарушения:
- Сильная боль с пораженной стороны. Тупая, локализуется неточно. Показать пальцем одну точку невозможно. Пациент принимает вынужденное положение. Ложится на сторону, с которой проблемы. Чтобы хоть как-то ослабить интенсивность дыхательной деятельности.
Патология сопровождается болями постоянно. По мере прогрессирования симптом становится не столь заметным. Сменяется прочими.
- Симптомы плеврита легких включают сухой кашель. Рефлекс средней интенсивности без отделения мокроты. При усугублении патологического процесса, присоединении бронхита, пневмонии, обнаруживается гнойное отделяемое или слизь полупрозрачного цвета. Признак усиливается по мере прогрессирования болезни.
- Нарушения формы и симметрии грудной клетки при дыхании. Анатомический симптом плеврита легких, при котором пораженная сторона отстает при рефлекторном акте. Это выраженный визуальный признак, по которому заболевание можно идентифицировать.
Используется пульмонологами для диагностики, подтверждения догадок о характере патологического процесса.
- Одышка. Ощущение нехватки воздуха при субъективном чувстве напряжения всех сил легких и бронхов, специальной мускулатуры.
Постепенное нарастание проявления нехарактерно. Человек ощущает дискомфорт на одном уровне, но постоянно. Он не проходит сам собой.
Бронходилататоры не помогают, как и прочие препараты. Поскольку причина неприятного ощущения не в спазме.
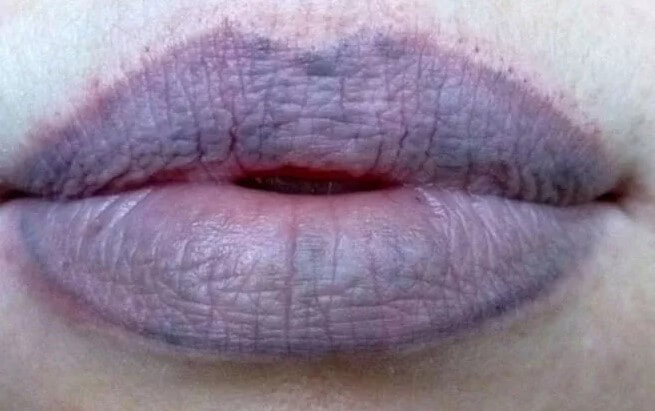
- Цианоз. Признаки плеврита включают в себя изменения оттенка кожи на бледноватый, посинение носогубного треугольника. Это явное указание на недостаток кислорода.
Его поступает слишком мало для обеспечения нормальной работы организма. Отсюда возможные проблемы с головным мозгом, сердцем.
- Повышение температуры тела. Встречается не всегда. При среднем и тяжелом течении патологического процесса, наблюдаются показатели на уровне 37-39 градусов Цельсия. Выше — нет.
Латентное развитие характеризуется постоянно нормальными цифрами, которые не растут вообще.
- Озноб. Ощущение бегания мурашек по телу. Как при простуде и аналогичных патологиях. Встречается не всегда. Только при некоторых формах расстройства.
- Слабость. Сонливость, снижение работоспособности, чувство ватности тела, тяжести в ногах и руках. Признаки общей интоксикации организма.
- Повышенная потливость. Гипергидроз.
- В некоторых случаях — кровохарканье. Если обнаруживается рак, запущенный туберкулез в качестве основы для болезни.
Нередко наблюдаются симптомы, сопутствующие базовому патологическому процессу. Например, при аутоиммунных вторичных плевритах наблюдается поражение суставов или соединительных тканей организма.
Сухая форма
Протекает не столь выраженно и несет меньше опасности для здоровья и жизни.
Проявления патологического процесса будут такими:
- Болевые ощущения. Тупой дискомфорт в области поражения. Со стороны воспаления. Пациент ложится, принимает вынужденную позу, чтобы хоть как-то облегчить дискомфорт.
- Кашель. Сухой рефлекс без отделения мокроты. Выпота нет, потому и усугубления патологического процесса, как правило, не наблюдается.
- Повышенная потливость.
- Слабость и сонливость.
- Поверхностное дыхание.
- Возможны отдающие в живот боли.
Причины
Факторы развития частично были описаны. Стоит их повторить:
- Бактериальные инфекции.
- Поражения вирусами.
- Грибковые расстройства.
- Аутоиммунные патологии: ревматизм, артрит, системная красная волчанка.
- Оперативные вмешательства на грудной клетке.
- Инвазивные диагностические и терапевтические процедуры.
- Опухоли плевры. Также метастазы этого региона. В том числе из легких и отдаленных участков.
- Инфаркт миокарда.
- Тромбоэмболия (ТЭЛА).
- Лейкоз и заболевания крови.
Причины многообразны и это замедляет работу врачей. Необходимо тщательное обследование.
Диагностика
Вопросом занимаются пульмонологи. В рамках изучения состояния, назначаются такие мероприятия:
- Устный опрос пациента. Нужно описать свое состояние, чтобы дать врачу зацепки. На основании симптоматического комплекса, специалист делает необходимые пометки и выдвигает гипотезы о вероятном патологическом процессе.
- Сбор анамнеза жизни и заболевания. Еще один важный метод. Он помогает понять суть явления и его происхождение. Главное точно и исчерпывающе отвечать на вопросы.
- Аускультация. Выслушивание дыхания.
- Рентгенография грудной полости. Позволяет оценить состояние легких, всех прочих структур, которые расположены здесь. Назначается в качестве обзорного способа диагностики.
- УЗИ плевральной полости. Выявляет воспаление, выпот. Позволяет обнаружить опухоли.
- Пункция той же структуры. Чтобы забрать образец жидкости (когда она есть). Как правило, в экссудате обнаруживается белок, его плотность значительно выше нормальной, что указывает на воспалительный процесс.
- Анализы крови. Общий и биохимия. Назначаются для косвенного подтверждения патологического состояния.
Диагностика представляет трудности в рамках латентных, скрытых форм заболевания. Поскольку симптоматика стерта и смазана. Еще сложнее обстоит дело, когда больной принимает препараты самостоятельно, чтобы сбить негативные признаки.
Но при грамотном обследовании обнаружить патологический процесс можно довольно быстро.
Лечение
Как правило, без специальной терапии плеврит проходит в течение 2-4 недель. В половине случаев и даже более развивается хроническая форма патологического процесса. Расстройство представляет серьезную опасность для организма. Необходима коррекция.
Лечение плеврита направлено на устранение первопричины и симптомов патологического процесса. Используются консервативные, а при их неэффективности — оперативные методики коррекции.
Для начала активно применяются медикаменты:
- Антибиотики. При инфекционных, бактериальных формах заболевания. Назначаются средства широкого спектра действия.
- Противовирусные и фунгициды. В зависимости от возбудителя септического процесса.
- Противовоспалительные нестероидной группы (НВПС). Чтобы облегчить состояние.
- Глюкокортикоиды. Когда заболевание имеет аутоиммунное происхождение.
- Мочегонные. При образовании выпота назначаются диуретики экстренного или мягкого действия. Определяется объемом эссудата. Применяются они коротким курсом, до 1 недели.
Показан полный покой, постельный режим и тугое бинтование грудины (только при сухой разновидности патологического процесса).
Пациентам с любой формой плеврита показана дыхательная гимнастика. Задача в том, чтобы восстановить нормальную работу организма, предотвратить образование спаек, сращений, стабилизировать газообмен.
При неэффективности коррекции, назначается плевродез — дренирование полости (откачивание жидкости), а также частичное/полное удаление лепестков плевры. В зависимости от тяжести и давности патологического процесса.
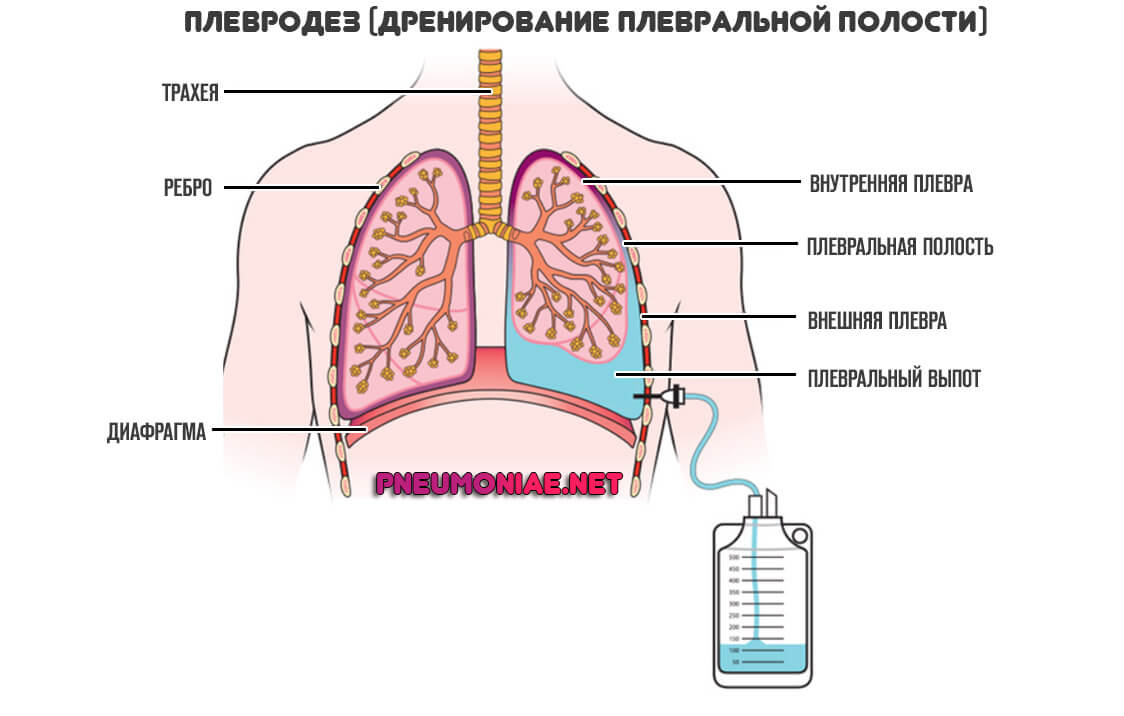
Столь радикальные методики применяются относительно редко. Поскольку операция травматичная и опасная.
Прогноз
Перспективы зависят от формы заболевания, первичного провокатора, а также тяжести патологического процесса.
- Выживаемость при экксудативном плеврите составляет порядка 50-65%. Когда не проводится лечение.
- При сухой форме — около 90-100%.
Главное условие восстановления — это своевременная коррекция.
Возможные последствия
Осложнения развиваются при недостаточной терапии патологического процесса. Встречаются такие нарушения:
- Спайки в легких или, если точнее, между паренхимой парного органа, лепестками плевры. Характеризуется постепенным нарастанием явлений одышки, удушья. Проблемами в повседневной жизни из-за непереносимости физической нагрузки.
- Стойкая тахикардия.
- Снижение артериального давления.
- Нарушения работы сердца. Коронарная недостаточность.
- Инфаркт миокарда. Острое расстройство кровообращения.
- Удушье.
- Склерозирование плевры, образование рубцов.
Заболевание коварное и плохо поддается ранней диагностике. В основном, из-за низкой квалификации врача или позднего обращения к доктору. При своевременной терапии, однако, прогнозы позитивные. Выживаемость близится к 100%.
