Форменные клетки крови выступают активными единицами. Каждый тип выполняет свою определенную задачу. Всего можно выделить три вида цитологических структур:
- Эритроциты. Красные тельца. Переносят кислород в одну сторону, углекислый газ в другую. Тем самым, происходит нормальное тканевое дыхание. Иначе — начинаются ишемические процессы, гипоксия и осложнения.
- Тромбоциты. Красные пластинки. Если образуется рана, повреждается кровеносный сосуд, к месту поражения спешат как раз они. Клетки наслаиваются, слипаются (этот процесс называется агрегацией). После чего, образуется плотная пробка, которая не позволяет крови выходить за пределы сосудов. Это очень важная задача.
- Лейкоциты. Белые тельца. Защитники организма. Борются с любыми инородными структурами, агентами. В том числе с раковыми тканями.
Чтобы лучше понять суть вопроса, стоит сказать, что последний тип клеток неоднороден сам по себе. Есть специально предназначенные, узкоспециализированные единицы.
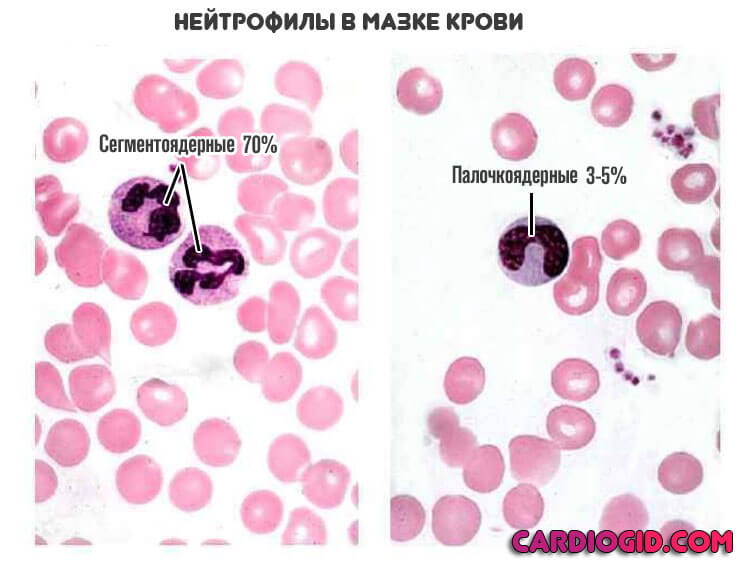
Большую часть лейкоцитов составляют так называемые нейтрофилы. Их можно обнаружить до 70% от общей массы. Эти структуры подразделяются на сегментоядерные и палочкоядерные.
Первые — зрелые и приспособлены для выполнения функций. Вторые — еще не до конца оформились, и будут дозревать, пока не станут полноценными. На долю палочкоядерных структур приходится всего 4% от общей массы клеток этого типа.
Попробуем же разобраться, почему концентрация форменных элементов повышается или понижается, как с этим бороться.
Содержание
Роль клеток в организме
Палочкоядерные нейтрофилы — это незрелые лейкоциты, которые пока еще не способны выполнять свои функции и должны оформиться окончательно.
При этом какое-то количество структур циркулирует в неизменном виде. Это своего рода мобилизационный ресурс, запас.
Как только требуется дополнительное количество нейтрофилов, организм подает особый химический сигнал. Цитологические единицы созревают в разы быстрее, происходит наращивание количества защитных сил.
При этом основная функция у нейтрофилов всегда одна. Как только начинается воспалительный процесс, тело посредством косвенных способов, подает активный сигнал. Вырабатываются химические вещества, которые мобилизуют форменные клетки. Далее — нейтрофилы стремятся к месту поражения, чтобы начать работу.
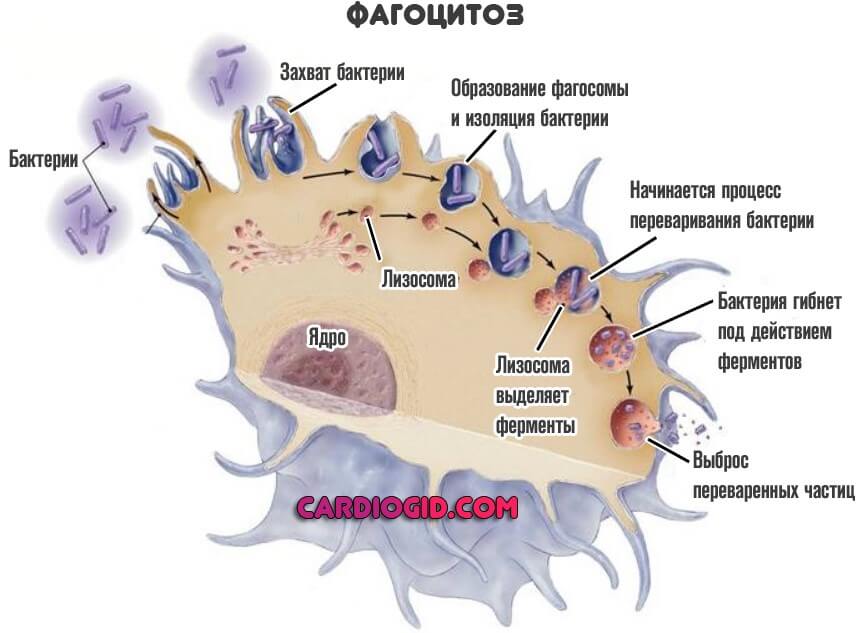
Тут они атакуют аномальные агенты или клетки опухоли, поглощают их (процесс называется фагоцитоз), разрушают. Зачастую погибают и сами.
Основная функция палочкоядерных нейтрофилов — создавать мобилизационный запас. После чего, атаковать патогенные структуры и защищать организм от пагубного влияния «незваных гостей».
Есть у клеток и искусственная, лабораторная задача. Она заключается в следующем. Палочкоядерные нейтрофилы — это незрелые формы цитологических структур, по отклонению их концентрации можно заподозрить проблемы в работе костного мозга, иммунитета. То есть использовать показатель для диагностики.
Нормы по возрасту
| Годы | Уровень в процентах от общей массы нейтрофилов |
|---|---|
| Новорожденные | 7-14 |
| 3-6 месяцев | 3-8 |
| 1 год | 2-7 |
| 3-6 лет | 1-6 |
| 6-18 лет | 1-6 |
| 18 и старше | 4-6 |
Норма палочкоядерных нейтрофилов у мужчин и женщин примерно одинаковая и составляет диапазон от 4 до 6% на протяжении всей жизни.
Причины увеличения
Факторы роста практически всегда патологические.
Инфекционные болезни
При септическом процессе палочкоядерные нейтрофилы повышены по причине мобилизации ресурсов организма, активной выработке лейкоцитов доля защиты тела от угрозы.
Это нормальная реакция, которая присутствует всегда. Даже у здорового человека. Другой вопрос, насколько сильно растут показатели, как долго они держатся.
По уровню нейтрофилов можно говорить о качестве работы иммунитета. Также о степени поражения тела: чем выше уровень — тем тяжелее патологический процесс.
Инфекции могут быть самыми разными: от банальной простуды, на фоне вируса и до туберкулеза, ВИЧ. Что угодно. Нужна диагностика, чтобы распознать виновника. Только после этого можно говорить о качественном лечении.
Коррекция — прерогатива инфекциониста. Также привлекают врачей терапевтического профиля. Назначают антибиотики, противовирусные, средства от воспаления, жаропонижающие.
Нужно вернуть организм в норму, помочь ему в борьбе. Затем же показатели нейтрофилов возвратятся к адекватным границам сами. Нужно работать с первичной причиной, а не со следствием.
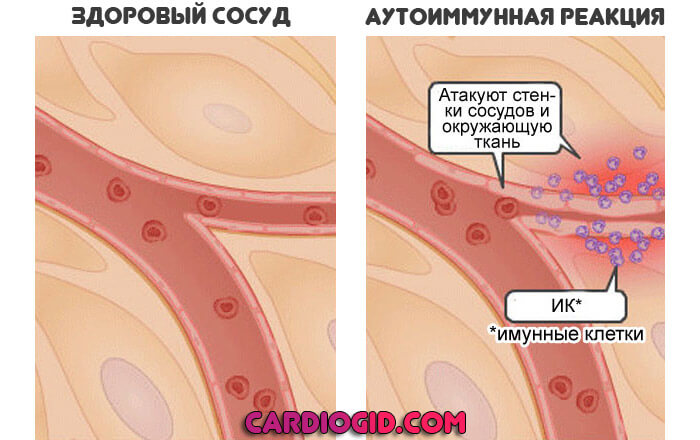
Аутоиммунные процессы
Огромная группа патологических состояний. Сюда можно отнести все, что угодно: от простой аллергической реакции и до красной волчанки, ревматизма.
Суть будет в одном. Эти нарушения сопровождаются ложным ответом иммунитета на несуществующую угрозу. Страдают здоровые ткани и системы, органы.
Симптомы зависят от конкретной локализации расстройства. Как правило, они мучительные для пациента и серьезно снижают качество жизни. А то и приводят к опасным последствиям.
Терапия ложится на плечи ревматолога. Назначаются препараты группы глюкокортикоидов (Преднизолон и более мощные аналоги).
Если эффекта от такой терапии не замечено, показаны иммуносупрессоры. Они угнетают работу защитных сил. К счастью, подобная мера зачастую избыточна и не требуется.
Палочкоядерные нейтрофилы повышаются в ответ на несуществующие риски, зато очень прочно закрепляются на высоком уровне. Нужно бороться с ответом иммунитета, тогда показатели пойдут вниз.
Но это не самый быстрый процесс. Потребуется до нескольких недель, а то и месяцев упорной борьбы.
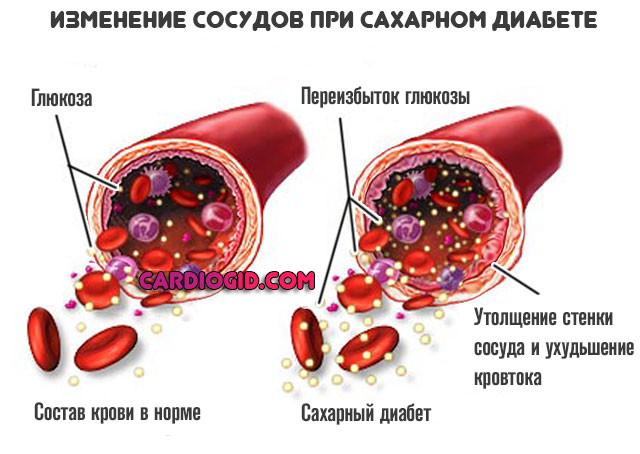
Сахарный диабет
Хроническое эндокринное заболевание. Сопровождается нарушениями выработки инсулина. Либо же, ткани к нему становятся нечувствительны.
Результат не заставляет себя долго ждать: организм не может переработать глюкозу, углеводы. Становится проблемой даже само питание.
Возможны критически опасные последствия. Вплоть до смерти пациента от осложнений.
Еще один неприятный итог течения патологического процесса — это гормональный сбой. Наступает настоящий хаос. Разумеется, он затрагивает все системы. Косвенным образом — даже костный мозг.
На начальной стадии орган вырабатывает больше форменных клеток в результате гиперстимуляции. Затем процесс затухает и становится прямо противоположным.
Нужно лечение под контролем эндокринолога. К несчастью, кардинальным образом ничего сделать не получится. Остается бороться с обострениями и симптомами.
Назначаются препараты на основе инсулина, чтобы корректировать состояние по потребности. Также диета, которая поддерживает тело.
Патологии выделительной системы
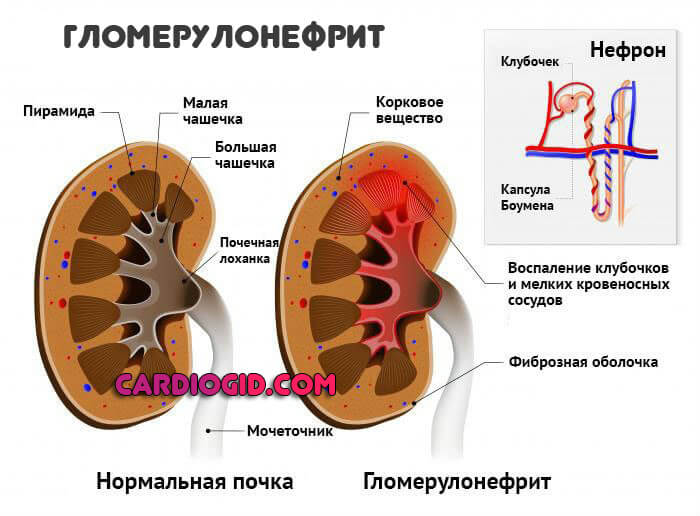
В основном, воспалительного характера. Например, пиелонефрит или гломерулонефрит. Инфекционные или аутоиммунные расстройства.
Проблема в том, что ситуация становится куда хуже чем при прочих септических состояниях. Поскольку именно через выделительный тракт выходят продукты жизнедеятельности бактерий, мертвые цитологические структуры и весь клеточный мусор.
В этом же случае он задерживается и всасывается обратно в кровь. Тем самым, организм вынужден наращивать концентрацию лейкоцитов, чтобы убрать эти отработанные структуры.
Причина повышения палочкоядерных нейтрофилов у взрослых и детей — это острое воспаление и нарушение отведения ядовитых веществ, которые приходится убирать условным «мусорщикам» в лице белых кровяных телец.
Необходимо начинать лечение и как можно быстрее. С пациентами подобного профиля работает нефролог. Специалист по почечным патологиям.
Назначаются препараты мочегонного ряда. Также антибиотики, глюкокортикоиды. Исходить нужно из происхождения и типа патологического процесса.
Нейтрофилы понизятся сами собой, как только восстановится фильтрующая функция почек и сойдет на нет воспалительный процесс.
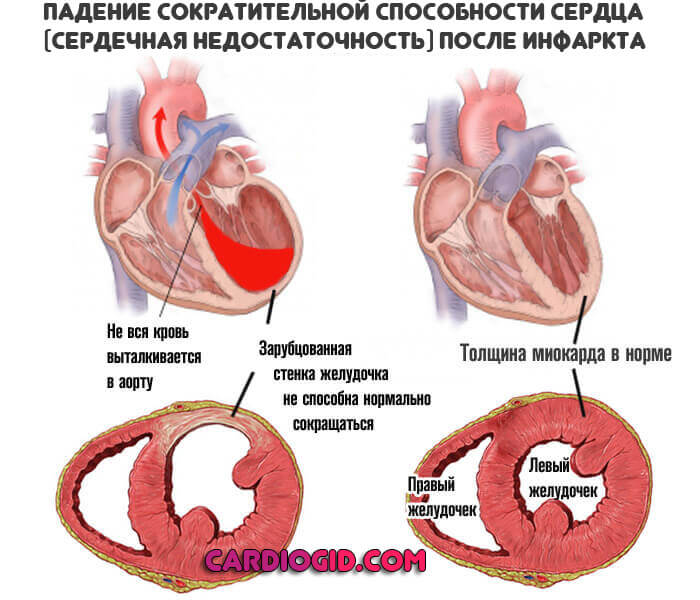
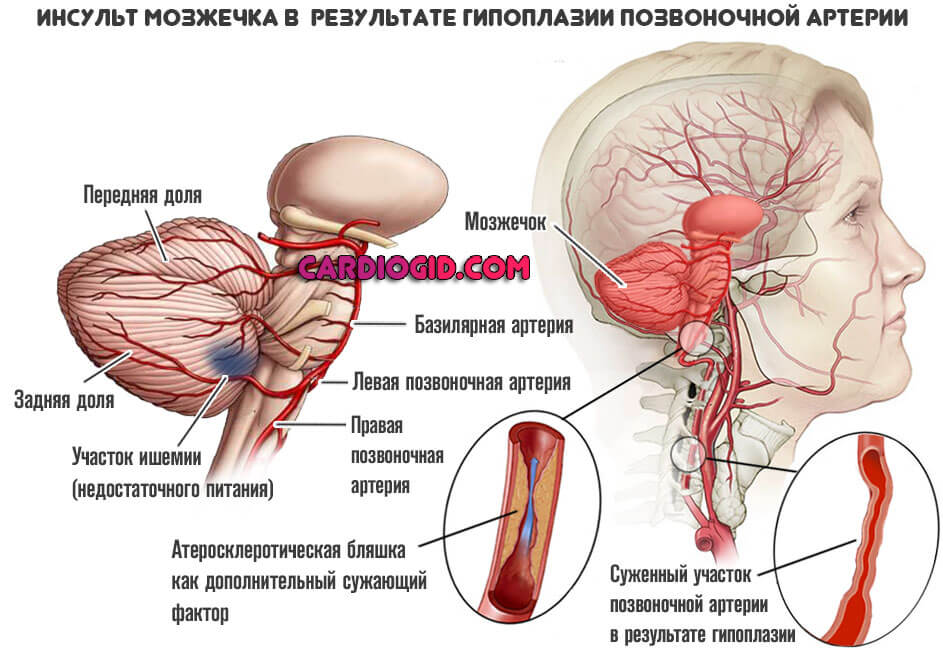
Перенесенный инсульт или инфаркт
Как ни странно, в этом случае показатели тоже повышаются. Дело в том, что в организм выходит много белка: тропонина и миоглобина. Они раздражают структуры тела, вынуждают его реагировать.
В итоге, развивается воспалительный процесс аутоиммунного рода. Он не столь существенный, потому значительного повышения нейтрофилов ждать не приходится. Все в пределах 10-20% от общей массы.
Необходимо бороться с последствиями неотложного состояния. Обращать внимание на показатели палочкоядерных гранулоцитов не обязательно. Они придут в норму сами собой, как только патология уйдет.
С пациентами сердечного профиля, работают кардиологи. Если произошел инсульт — неврологи.
Нужно восстановить работоспособность пораженных структур. Применяют кардиопротекторы, ноотропы. Обязательно назначают витаминно-минеральные комплексы, системы лечебной физкультуры. После чего начинается курс реабилитации.
Он длится порядка 6-и месяцев и может доходить до года. Зависит от терапевтического замысла и степени дисфункции организма.
Подробнее о реабилитации после инсульта читайте здесь, признаки предынсультного состояния подробно описаны тут, а предынфарктного — в этой статье.
Паразитарные поражения
Глистные инвазии всегда сопровождаются изменениями в картине крови. Некоторые типы лейкоцитов, в частности нейтрофилы, эозинофилы, призваны бороться с гельминтами. Потому они повышаются первыми и весьма существенно. По степени изменений можно судить о тяжести патологического процесса.
Палочкоядерные нейтрофилы в крови повышаются при глистных инвазиях, поскольку паразиты вырабатывают токсичные вещества, которые и провоцируют иммунный ответ.
Лечиться нужно как можно быстрее. Работа проходит под наблюдением паразитолога. Назначают специальные препараты: Пирантел, Празиквантел и прочие. Широкого или узконаправленного действия.
Затем нужно переждать острую интоксикацию: черви погибнут, начнут распадаться и отравлять организм. Показатели нейтрофилов придут в норму практически сразу, как исчезнет повод для активности.
Рекомендуется проходить лечение в условиях стационара, особенно при объемном поражении. Поскольку возможны осложнения при гибели глистов.
Вопрос целесообразности госпитализации решает специалист.
Раковые опухоли
Показатели лейкоцитов, всех и сразу, обязательно растут на фоне онкологии.
Это естественно, поскольку аномальные клетки рассматриваются в качестве инородного объекта, чуждого нормальным структурам организма.
Эффект, конечно, не столь существенный. Неоплазия продолжает рост. Но куда медленнее, чем могла бы. Это как раз заслуга белых кровяных телец.
Палочкоядерные нейтрофилы превышают норму, потому что резко мобилизуются, появляются новые, чтобы обеспечить запас. Уровень растет постепенно, по мере увеличения объемного образования.
Что касается терапии, проводится стандартная обработка. Хирургическим путем опухоль удаляют. Затем, если образование чувствительно к такому воздействию, проводят лучевое и химиолечение.
Прогнозы зависят от типа неоплазии, тяжести и запущенности процесса. Вопрос стоит адресовать лечащему онкологу по профилю. Вероятность рецидива и перспективы полного восстановления порой не понимает даже он.
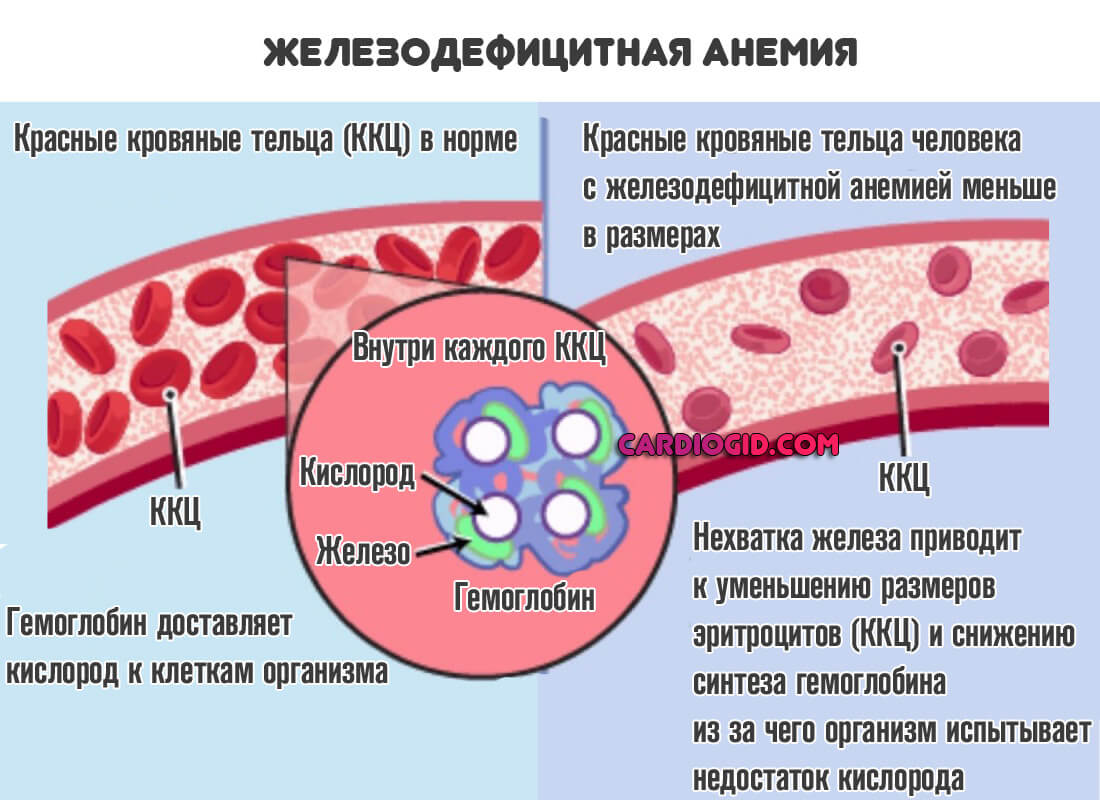
Анемия
Падение нормального уровня гемоглобина. Происходит по самым разным причинам. Если обобщить, можно выделить несколько типов процесса:
- Железодефицитный. Когда недостаточно элемента, который составляет функциональную основу белка.
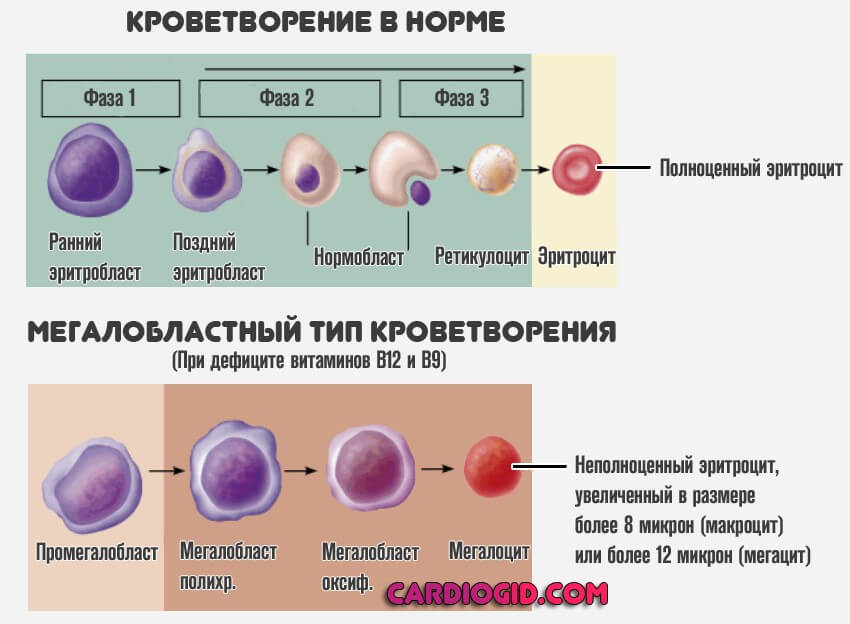
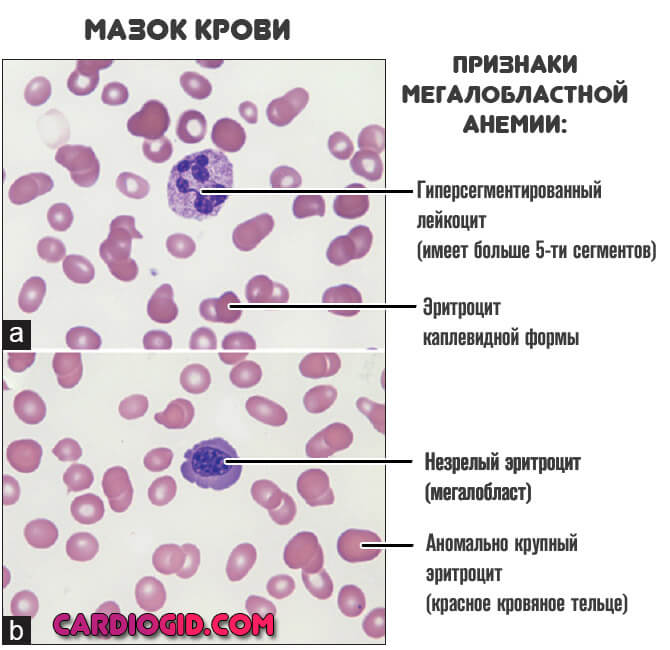
- Мегалобластный. В этом случае наблюдается выраженный дефицит витаминов группы B.
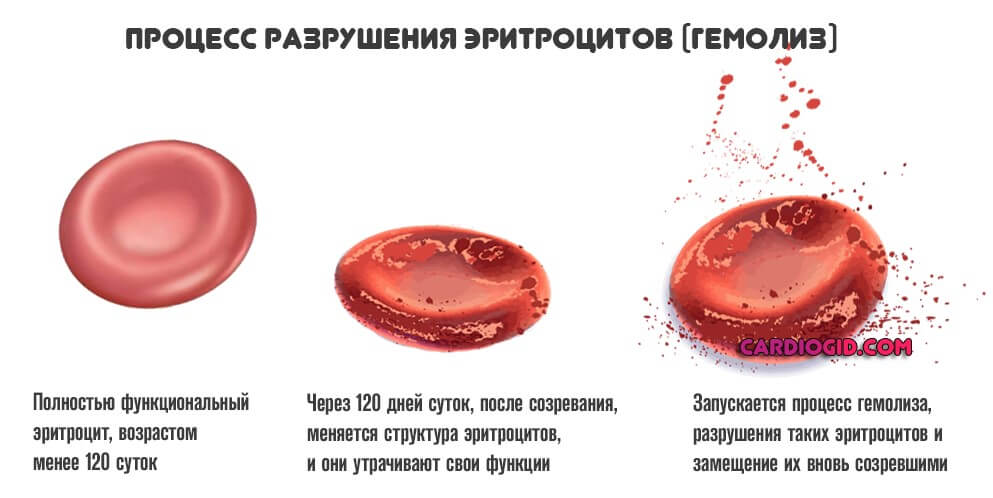
- Наследственные формы. Например, гемолитическая. Встречается относительно редко, приводит к преждевременному распаду форменных клеток.
Как бы то ни было, результат всегда будет одинаковым. Костный мозг недополучает питательных веществ и кислорода. Первой реакцией становится активизация. Затем наступает «откат» обратно. Это и оказывается причиной патологического лабораторного отклонения в виде уменьшения концентрации палочкоядерных нейтрофилов.
Распознать анемию довольно просто. Вне зависимости от формы, присутствуют такие симптомы:
- Слабость.
- Сонливость.
- Головная боль.
- Тошнота.
- Бледность кожи.
- Тусклый оттенок волос, ломкость ногтей.
- Извращение вкусовых предпочтений.
- Нарушение переносимости физической нагрузки.
- Кровотечения, снижение скорости свертывания.
Лечением занимаются гематологи. Назначают заместительную терапию. Применяют препараты железа, витамины.
Нужно скорректировать патологии пищеварительного тракта, если вещества не усваиваются.
Ожоги
Чем больше они по площади, тем интенсивнее рост показателей нейтрофилов. Дело в том, что в толще дермы содержится много белка. Как только термическим путем слои разрушаются, весь этот объем вещества выходит в кровеносное русло.
Такие соединения крайне негативно сказываются на состоянии организма. Часто наблюдается ложная аутоиммунная реакция.
Чтобы утилизировать клеточный мусор, приходится мобилизовать огромные количества нейтрофилов. Процесс может выйти из-под контроля.
Симптомы ожогового поражения типичные:
- Боли в месте нарушения целостности дермы.
- Слабость.
- Сонливость.
- Тахикардия. Все по тем же причинам избытка белка.
- Расстройства сознания.
Массивные ожоги часто приводят к гибели пациентов. Лечением занимаются профильные специалисты комбустиологи.
Простор для терапевтического маневра не такой большой: мази, антисептические и поддерживающие препараты. Если площадь поражения не велика, пересадка собственной кожи пациента.
Прогнозы спорные. Все зависит от объема нарушения. Чем больше — тем меньше вероятность выживания и восстановления.
Перенесенные операции, травмы
Происходит повреждение тканей. А затем — начинается воспалительный процесс. Это вполне нормально. Специального лечения не требуется, достаточно поддерживающих мер.
Назначаются анальгетики, противовоспалительные, антисептические препараты. Антибиотики для внутреннего приема и предотвращения септического процесса.
Подобных мер достаточно. Спустя несколько дней-недель все придет в норму.
Применение ряда лекарственных средств
Аномальная реакция, как правило, прописана в самой аннотации. В некоторых случаях, есть риск индивидуальной негативной реакции, патологического процесса. Остается отменить медикамент. Самовольно делать этого не стоит. Лучше обратиться к врачу.
Причины снижения
Падение количества клеток может быть разного происхождения. Среди факторов:
- Тяжелые инфекционные процессы. В определенный момент организм устает и уже не может вырабатывать достаточного количества цитологических структур. После перегрузки начинается лавинообразное снижение функциональной активности. Нужно помочь телу вернуться в норму.
- Заболевания, связанные с дефицитом витаминов группы B. Опять же, при запущенных и нелеченных формах расстройства.
- Застарелый раковый процесс. Палочкоядерные нейтрофилы понижены, когда злокачественная онкология достигает 2-4 стадий, организм уже не может сопротивляться и бороться в прежнем темпе. Наступает декомпенсация состояния. Чтобы сдержать опухолевый процесс, нужно лечить пациента.
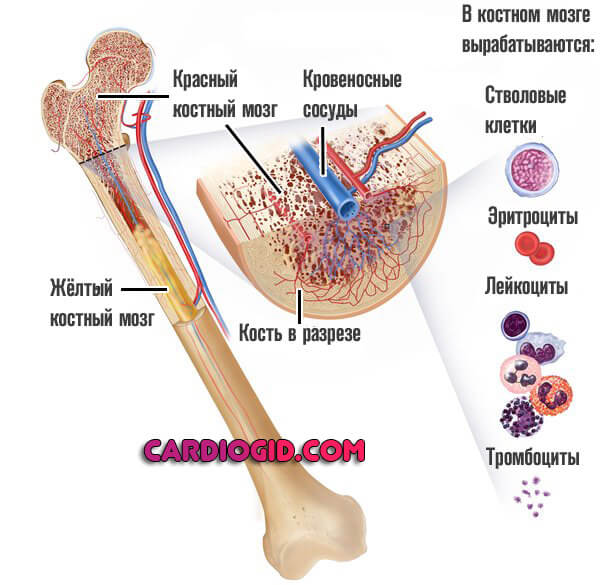
- Лучевая болезнь и систематическое воздействие радиации. Происходит угнетение костного мозга. Как итог, количество форменных клеток падает. Страдает выработка всех цитологических структур: лейкоцитов, тромбоцитов, красных кровяных телец.
Нужно отметить, что как повышение, так и понижение может развиваться по естественным причинам. Это тоже довольно частый вариант.
Определенную роль играют гормональные перестройки, физическая активность, вредные привычки, климатические условия и много чего еще.
Прежде чем говорить о «нормальности» состояния, предполагают, что причина патологическая. Только потом ищут безобидные факторы-провокаторы.
Дополнительные обследования
Обнаружить показатели палочкоядерных нейтрофилов можно простым общим анализом крови. Но, чтобы получить больше информации, установить диагноз, потребуются вспомогательные мероприятия.
- Опрос пациента на предмет жалоб.
- Изучение анамнеза, данных о происхождении патологического процесса.
- Биохимия крови.
- Исследование серологического плана, бак. посев, ПЦР, ИФА. Для диагностики инфекций.
- МРТ с контрастом, если есть подозрения на опухолевый процесс.
- УЗИ органов пищеварительного тракта, почек.
- Сцинтиграфия, радиоизотопная методика.
- Тесты на диабет.
- ЭКГ, ЭХО для изучения состояния сердца.
Палочкоядерные нейтрофилы — это незрелые формы лейкоцитов, их концентрация повышается или понижается в результате инфекционных, аутоиммунных и функциональных расстройств. Нужно полное обследование.