Нарушение сердечного ритма представлено группой отклонений от нормы. В большинстве своем речь о синусовой тахикардии и обратном процессе, урежении ЧСС. В основном они не несут опасности здоровью или жизни, но возможны варианты. Нарушение частоты сокращений на уровне 50-60 считается умеренной брадиардией.
В некоторых случаях пульс 55 уд. в мин. — это нормально. Классические примеры — спортсмены, профессиональные работники физического труда, люди высокого роста и прочие. Нужно разбираться в каждом случае отдельно.
Однако на долю физиологических (хороших) факторов приходится до 10% всех выявленных ситуаций. Потому главное предположение при поступлении пациента — болезнетворный процесс. Даже опровержение этой гипотезы дает основания для дальнейших поисков.
Лечение назначается по необходимости. Применяются средства на основе элеутерококка, женьшеня, тонизирующие препараты с кофеином. В крайних случаях показано применение Эпинефрина, Адреналина. При прогрессировании отклонения.
Прогнозы благоприятны почти всегда. За редкими исключениями. Невозможность кардинальным образом повлиять на положение пациента связана с органическими, анатомическими причинами состояния.
Содержание
В каком случае такой пульс нормален
В минимальном количестве ситуаций речь идет об адекватном уровне в 55 ударов в минуту. Пульс 55-58 встречается в таких условиях:
- Сон. Во время ночного отдыха организм переходит в щадящий режим функционирования. Снижается концентрация адреналина, кортизола, гормонов коры надпочечников, гипофиза, также веществ, ответственных за сужение сосудов, рост артериального давления. Потому частота сердечных сокращений падает.
Это нормальный процесс, он не требует помощи. В исключительных случаях ЧСС достигает 40-45 ударов в минуту. Речь о допустимом варианте, специализированные мероприятия не нужны.
В норме человек не подозревает о снижении сердечной активности ночью. Обычно это находка, полученная в результате суточного мониторирования по Холтеру. В отсутствии резких перепадов на графике — все нормально.
- Тренированность организма. Присуща в основном мужчинам спортсменам. В результате чрезмерной активности, сердце модифицирует себя. Наращивает мышечную массу.
Постоянные перегрузки приводят к росту сократительной способности. За одну систолу орган перекачивает много больше крови, чем у среднестатистического человека, независимо от пола.
Соответственно, необходимости в интенсификации функционирования нет. ЧСС падает и сохраняется на уровне 50-55 ударов в состоянии покоя, всегда. Дальнейшее изменение говорит уже о сердечных проблемах. Спортсменов нужно наблюдать постоянно.
- Снижение температуры тела. Речь о рефлекторном ослаблении кардиальной активности. Это не опасно при кратковременном нахождении в неблагоприятных условиях.
При потере сознания на морозе (например, после употребления спиртного или же начала неотложного состояния), нахождении в воде, вероятность остановки сердца высокая.
Случаи, таким образом, можно пересчитать по пальцам одной руки. Все остальные ситуации имеют патологический характер и требуют лечения.
Потому диагностика, разграничение нормы и отклонения упрощается. Показаны электрокардиография, изменение основных показателей и наблюдение хотя бы на протяжении 2-х месяцев, с частотой 1 раз в 2 недели.
Половозрастные особенности
Другой клинически возможный вариант, пульс 55-56 ударов в минуту у женщин. Фактор развития — гестация или менструальный цикл. Оба процесса сопряжены с нарушениями гормонального фона, отклонениями в сторону снижения или дисбаланса с преобладанием прогестерона.
У подростков брадикардия отмечается в пубертатный период. Половое созревание делает нарушение нестойким. В течение нескольких часов ЧСС то падает, то резко растет. За пациентами с подобными симптомами нужно постоянно наблюдать.
Это не патологии, но и не норма. Речь о пограничных состояниях, которые могут вылиться в нечто опасное. Показаны консультации кардиолога, ЭКГ каждые 2 месяца на фоне гестации, раз в полгода в разгар пубертата.
Когда это не нормальный показатель
В подавляющем большинстве случаев. Каковы причины нарушения ритма по типу брадикардии?
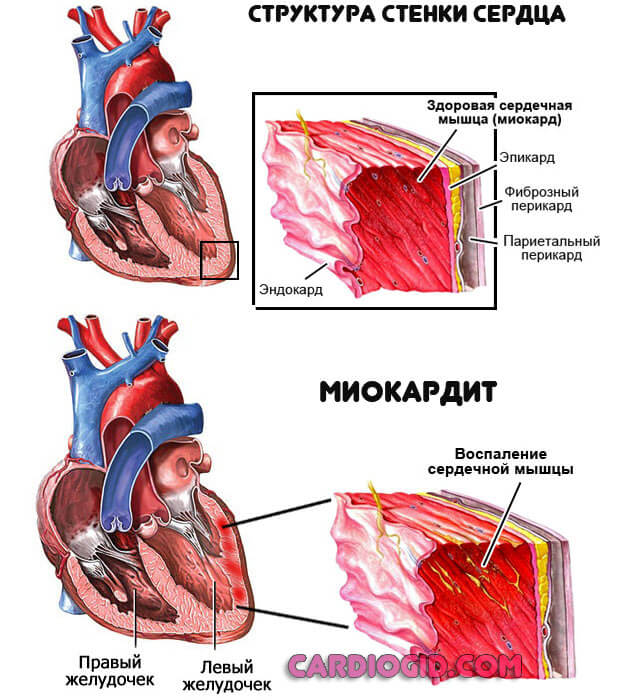
Воспаление сердечной мышцы
Миокардит. Представляет собой инфекционное (как частое осложнение ангины), и крайне редко — аутоиммунное заболевание с острым течением.
Хронизируется редко, в основном ограничивается одним эпизодом на протяжении многих лет. Опасность кроется в стремительном разрушении тканей, деструкции.
Если вовремя не среагировать последствия будут катастрофическими: некроз, рубцевание, прочие прелести в духе обширного инфаркта.
Требуется госпитализация в профильное отделение, введение антибиотиков в ударных дозах, дезинтоксикация. В крайних случаях назначается операция, протезирование.
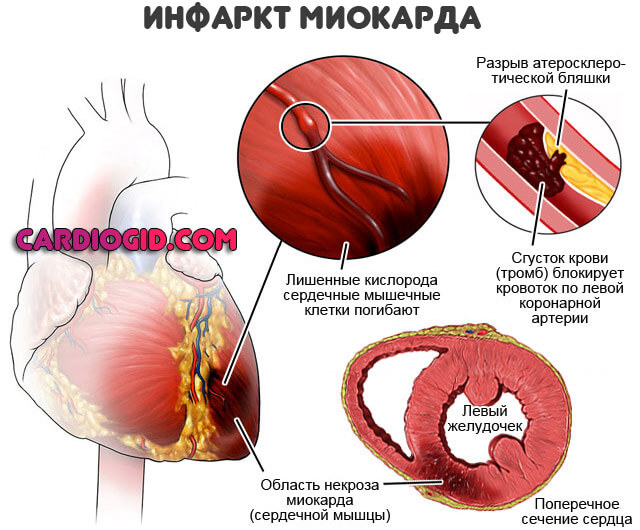
Перенесенный инфаркт
Острый некроз мышечной ткани. Развивается стремительно. В ранний реабилитационный период дает симптоматику брадикардии (52-55 уд. в мин.).
Лечение как таковое не нужно, рекомендуется присматривать за пациентом, при необходимости корректируя ЧСС медикаментозными средствами. Но щадящими методами.
Любые стремительные перепады могут спровоцировать остановку сердца, рецидив инфаркта и смерть больного.
Болезни печени
Представлены большой группой причин. Пульс 55 ударов в минуту встречается при общих, запущенных поражениях, например, циррозе в фазе суб- и декомпенсации.
Причины многообразны, действует группа патологических факторов. По мере восстановления функциональной активности органа, проблема сходит на нет. Требуется длительная, в некоторых случаях постоянная терапия гепатонекроза.
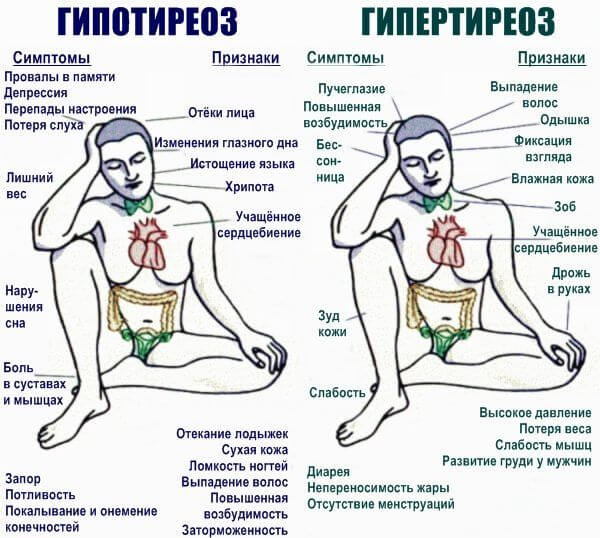
Гипотиреоз
Снижение концентрации гормонов щитовидной железы. Встречается реже обратного процесса (гипертериоза).
Сопровождается массой дополнительных симптомов. Одышкой, нарушениями сознания, ожирением с невозможностью сброса лишнего веса обычными методами, падением артериального давления и температуры.
Коррекция плановая, под контролем эндокринолога. В целом, проблема решается сравнительно легко и быстро.
Недостаточное количество гормонов коры надпочечников
Или же болезнь Аддисона, полученная в результате травм, врожденных аномалий. Но чаще после перенесенной операции по удалению опухолей, вроде феохромоцитомы.
Предполагается постоянное применение гормонов – синтетических аналогов. Для восстановления нормальной функции органа.
При резекции дозировка меньше. Тотальное иссечение требует пожизненного приема медикаментов. Критическое падение уровня гормонов сказывается на рисках остановки кардиальной деятельности и смерти.
Инфекционные патологии
Сердцебиение 55 ударов может быть при заболеваниях от простуды до сифилиса, туберкулеза, относительно редкого в наши дни брюшного тифа. Также вирусных заболеваний: цитомегалии, мононуклеоза, СПИДа и прочих. Это неочевидные факторы, мало кто предполагает наличие такой проблемы.
Изменение артериального давления
Резкие скачки АД могут привести к рефлекторному нарушению частоты сердечных сокращений. Это временное явление, но оно несет колоссальную опасность жизни пациента.
Требуется коррекция основного состояния, во избежание нарушений в дальнейшем и снижения рисков смерти.
Прием препаратов
Антиаритмические, гликозиды, нейролептики, транквилизаторы, антидепрессанты, НПВП, глюкокортикоиды и прочие провоцируют нарушение проводимости миокарда.
Состояние потенциально летально, в отсутствии коррекции заканчивается асистолией и гибелью в 30-40% случаев.
При обнаружении нарушений рекомендуется повторно обратиться к лечащему специалисту для изменения курса терапии.
Интоксикация
Продуктами распада опухолей (злокачественные неоплазии всегда влекут отравление), алкогольными напитками (этанолом и примесями, сивушными маслами, прочими химикатами), также солями тяжелых металлов, остальными препаратами.
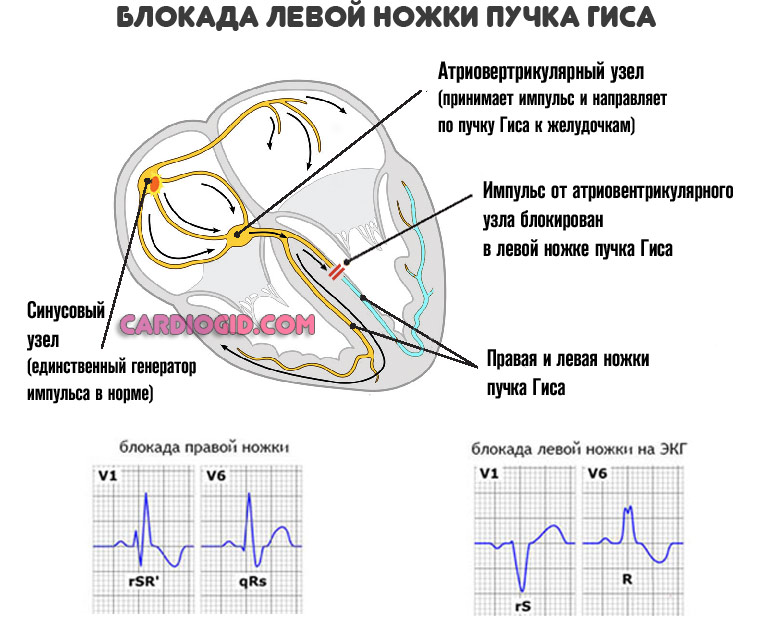
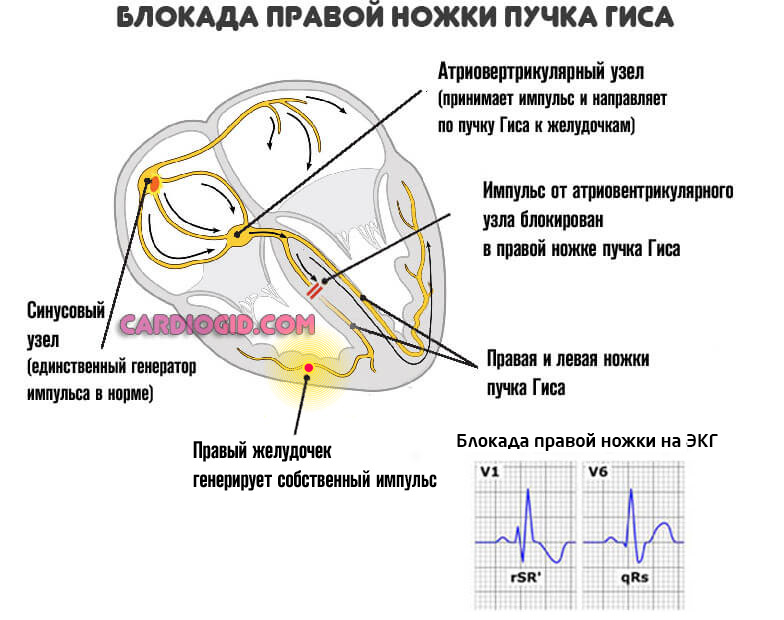
Блокада проводящих путей сердца
Едва ли не самая опасная причина из перечисленных. В норме синусовый узел (особое скопление кардиомиоцитов) генерирует электрический импульс.
Он двигается в направлении желудочков, приводит к равномерному сокращению всего мышечного слоя. Сигнал проходит через пучок Гиса. В результате блокады его ножек или самих скоплений возникает нарушение частоты сердечных сокращений.
При отклонении функциональной активности синусового узла растет риск смерти, ЧСС падает ниже 50 ударов в минуту.
Чтобы хоть как-то компенсировать нарушение, желудочки и предсердия начинают сокращаться самостоятельно, хаотично. Выброс крови не улучшается, процесс зацикливается.
Такое состояние требует срочной медицинской помощи. При этом на ранней стадии обнаружить нарушение невозможно, необходима электрокардиография.
Нервные причины
В основном речь о вегето-сосудистой дистонии. Такого диагноза официально нет, как утверждают многие врачи, признаки этого симптомокопмлекса обнаруживаются при тревожном расстройстве, депрессии, панических атаках. Вопрос спорный. Но психосоматика также возможна.
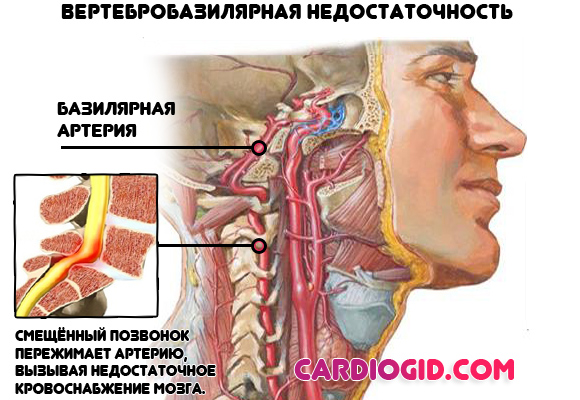
Остеохондроз шейного отдела позвоночника
И, как следствие, сдавливание базилярной артерии. Процесс приводит к нарушению питания головного мозга, тот посылает хаотичные сигналы, что влияет на частоту сердечных сокращений.
В отсутствии данных за органические патологии ищут естественные факторы. Если и таких нет — констатируется идиопатическая форма.
В подобной ситуации лечение только симптоматическое, с применением тонизирующих медикаментов. Обычно причина оказывается несущественной, летального исхода не следует.
Что можно сделать в домашних условиях
Немногое. Не известно, что стало причиной нарушения. Потому любая самодеятельность исключена. Требуется вызов скорой помощи.
Если это не первый приступ брадикардии и есть рекомендации врача, можно ограничиться основными мероприятиями, затем в плановом порядке посетить специалиста.
Общий алгоритм таков:
- Открыть форточку, окно для обеспечения вентиляции помещения и насыщения крови кислородом. Если этого не сделать, возможны обморочные состояния, проблемы с центральной нервной системой. Растет риск инсульта.
- Снять тугие нательные украшения, ослабить воротник. Давление на каротидный синус рефлекторно приведет к падению ЧСС, что скажется на гемодинамике фатальным образом.
- Сесть. Расслабиться. До этого, если в аптечке есть настойка элеутерококка или женьшеня – принять. Не все вместе, что-то одно. 25-35 капель. Это поможет повысить пульс на 10-15 ударов.
- Выпить прописанные препараты (если была консультация врача).
Дождаться приезда бригады. Рассказать о самочувствии. Госпитализация требуется редко, но в качестве превентивной меры врачи могут предложить такой вариант. Отказываться не стоит.
Чего делать нельзя никогда
- Проявлять физическую активность. Некоторые особо деятельные пациенты начинают отжиматься, бегать, прыгать, усиленно дышать. Это лишнее. Такие меры влекут избыточное стимулирование кардиальной деятельности. При несоответствии потребности и возможности возникнет перегрузка сердца, ишемия тканей. Чем это закончится сказать трудно. Ничем хорошим точно.
- Принимать незнакомые препараты. Только то, что прописал врач. В отсутствии рекомендаций ограничиваются настойками. Они должны быть в аптечке каждого человека.
- Ходить в ванну, душ. Умываться холодной водой. Любое термическое воздействие приведет к нарушению тонуса сосудов. Возможен спазм, тогда наступит остановка сердца. Или же расширение и усиление периферического кровотока с недостаточным обеспечением миокарда. Исход тот же.
Первая помощь направлена на превенцию (предотвращение) осложнений и стабилизацию состояния пациента. Все остальное — задача докторов.
Симптомы, требующие вызова скорой помощи
Среди характерных опасных проявлений:
- Боли в грудной клетке. Средней интенсивности или слабые. Присутствуют не всегда.
- Нарушение ритма сердца. Урежение, ослабление. Возможно ощущение пропускания ударов, замедления, трепетания.
- Одышка. В состоянии полного покоя. При физической активности проявление усиливается.
- Сонливость, слабость, снижение работоспособности в существенных пределах.
- Головная боль, вертиго. Церебральные моменты. Указывают на недостаточное кровообращение мозга.
- Нарушения сознания. Вплоть до глубоких неоднократных обмороков в течение одного эпизода пониженного пульса.
- Паника, ощущение страха, надвигающейся смерти или угрозы. Это психическая реакция тела на нарушение условий существования. Необходимо взять себя в руки. В стационаре проводится внутривенная седация легкими препаратами (транквилизаторы мягкого действия).
- Бледность кожных покровов в системе с гипергидрозом, тремором, цианозом носогубного треугольника.
В общем, любое подозрение должно стать основанием для вызова скорой помощи. Нет смысла стесняться или бояться перегрузить врачей работой, занять чье-либо место. Диспетчер ранжирует случаи в соответствии со срочностью.
Какие обследования нужно пройти
Программа минимум включает в себя:
- Консультацию кардиолога. На первичном приеме проводится устный опрос, сбор анамнеза. Это позволит составить примерную клиническую картину, определиться с возможным диагнозом. Сначала специалист выдвигает гипотезы, затем они проверяются (верифицируются), подтверждаются или отметаются как несостоятельные.
- Измерение артериального давления и частоты сердечных сокращений. Для констатации факта отклонения от нормы.
- Электрокардиогарфию. В первую же очередь. Методика применяется для выявления функциональных нарушений. В том числе аритмий. Других вариантов нет. Позволяет не только определиться с наличием, но и назвать вероятную причину нарушения.
- Эхокардиографию. При подозрениях на анатомические дефекты (врожденные и приобретенные пороки).
- Суточное мониторование по Холтеру. Регистрация артериального давления и скорости биения сердца в течение 24 часов. Идеальная методика для оценки состояния в динамике.
В отсутствии данных за заболевания возможно назначение нагрузочных тестов. Это рискованно, но в некоторых случаях оправдано. При непереносимости физической активности к способу не прибегают.
Как лечить состояние
Основа терапии — купирование первопричины. В идиопатических ситуациях только снятие основных симптомов. Требуется быстрое восстановление кардиальной активности.
При дальнейшем падении частоты пульса используют Эпинефрит и/или Адреналин, Атропин в адекватных дозах. Следят за положением пациента.
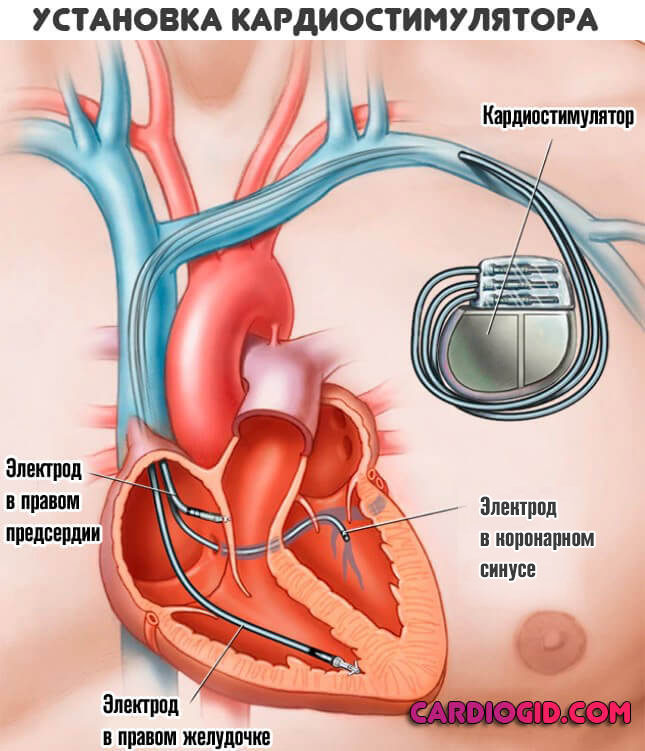
Выраженные, резистентные состояния, например непроводимость сердца требует имплантации кардиостимулятора. Это крайняя мера, но прогноз, если верить статистике, улучшается во много раз, практически сводя на нет все риски.
Единственное неудобство — необходимость привыкания к новому положению, жизни с аппаратом. Вопрос решается в течение недели-двух.
Нарушения пульса по типу урежения до 55 ударов — не всегда плохо и указывает на опасный патологический процесс. Для выяснения точной причины требуется обследование.
Только после можно говорить конкретнее. Лечение медикаментозное. Операция по показаниям. В качестве крайней меры (имплантация кардиостимулятора).