Частота сердечных сокращений считается одним из главных показателей состояния сердечнососудистой системы и организма в целом. Уровень ЧСС является динамической величиной: он меняется каждую секунду, но всегда находится в определенных рамках.
Границы, которые считаются эталонными, уже давно названы как Всемирной Организацией Здравоохранения, так и национальными кардиологическими сообществами. Таковыми считаются числа в диапазоне от 70 до 80 ударов в минуту, плюс-минус, в зависимости от кардиологической концепции или «школы».
Насколько адекватен уровень в 110-115 ударов в минуту в спокойном состоянии? По общепринятой классификации это умеренная тахикардия, которая приближается к выраженной по частоте.
Ничего хорошего такое состояние пациенту не сулит: если брадикардия во многих случаях возникает как следствие воздействия физиологических факторов: усталости, переизбытка лекарств, перемены климата, здесь все куда сложнее.
Статистика говорит прямо: 70-80% случаев ускорение ЧСС — результат патологии. А уже в рамках этой системы на долю сердечных проблем приходится порядка 60% ситуаций. То есть большая часть людей с тахикардией — больные тяжелыми патологиями в латентных или ранних формах.
Содержание
Естественные факторы повышения пульса
Таковых не много. Отграничить болезнетворный процесс от относительно безобидного состояния можно посредством диагностики.
Если органических патологий выявлено не будет, имеет смысл проработать проблему с неврологом и психотерапевтом.
О чем же идет речь:
- Стрессовая ситуация, развивающаяся в течение длительного периода. Например, момент перед экзаменом, публичным выступлением. Организм мобилизуется, вырабатывает больше специфических гормонов: катехоламинов и кортикостероидов. Отсюда тахикардия и повышение артериального давления, также иная вегетативная симптоматика. Лечения не требуется, все приходит в норму по окончании стрессовой ситуации.
- Психологическая перегрузка, нервный срыв или потрясение. Развивается по типу снежного кома, организм попросту не выдерживает. Давление резко подскакивает, ЧСС растет до существенных отметок, до 110-150 ударов в минуту, пациент впадает в ступор или вовсе лишается сознания на короткий период. Вегетативные проявления явные, хорошо заметны даже человеку без медицинского образования: тахикардия, цианоз носогубного треугольника, бледность кожных покровов, потливость, аффективные проявления (смех, слезы, заторможенность мышления, гнев или раздражительность). Терапия проводится седативными или транквилизаторами до стабилизации состояния.
- Перебор с тонизирующими веществами. Это может быть как безобидный кофе, так и кокаин с героином, которые также вызывают стойкую тахикардию. Разница в длительности эффекта: при потреблении первого, сердцебиение продолжается 2-4 часа, наркотики же вызывают стойкое отклонение на протяжении 12-24 и более часов, при этом речь идет не о действии опиатов, а о результате влияния вредных примесей уличных психоактивных веществ кустарного производства. Лечение во втором случае срочное, с проведением дезинтоксикации и нейтрализацией пагубного воздействия.
- Переезд в сырой или влажный климат. При этом не обязательно никуда перемещаться, неблагоприятные погодные условия могут придти сами. Особенно заметно подобное в летние месяцы на территории регионов с резким континентальным климатом. Вся средняя полоса России такова. Переносится тяжелая погода трудно, нужно меньше двигаться, больше пить и лучше не выходить на улицу.
- Ночные кошмары. Отличаются от иных процессов краткосрочностью. Вегетативная симптоматика прекращает свое существование так же быстро, как возникла. В течение 2-5 минут. Специализированной медицинской помощи не требуется.
В 30% случаев пульс 110 значит, что есть физиологические отклонения в результате субъективных контролируемых действий самого пациента или влияния внешних раздражителей. Коррекция не требуется почти никогда.
Патологические факторы
Встречаются много чаще. Среди возможных болезней:
- Сахарный диабет. Системное эндокринное состояние. Требует пожизненной терапии. На ранних стадиях выявить его трудно, часто имеется латентное течение: пациент годами может ходить с проблемой, обнаруживается она случайно или когда становится слишком поздно для тотальной коррекции. Нужно обратить внимание на следующие проявления: внезапные приступы голода, тремора (дрожание рук), бледности, слабости в ногах, обморочные состояния. Объективно глюкоза повышается не всегда, нужно исследовать сахарную кривую на протяжении суток. Сердце и сосуды страдают «за компанию», диабет бьет по всем органам и системам.
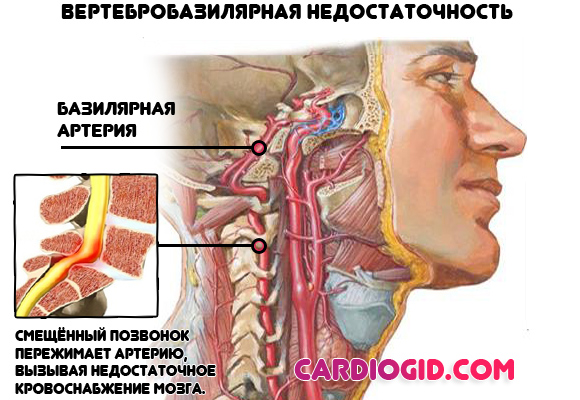
- Проблемы с кровообращением в головном мозгу. Результат остеохондроза и компрессии артерий, питающих церебральные структуры. Нарушается нормальная регуляция сердечной деятельности на уровне центральной нервной системы. Терапия проводится под контролем невролога.
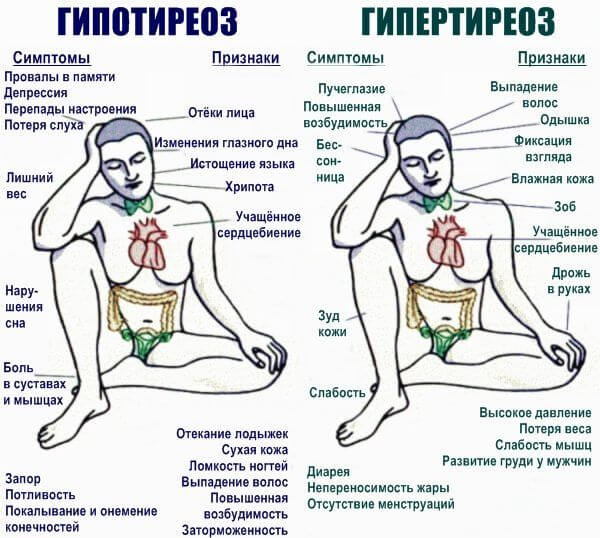
- Гипертиреоз. Избыточная выработка гормонов щитовидной железы в результате неправильного питания, природного фактора, развития опухолей. Сопровождается повышением температуры тела, головными болями, одышкой, слабостью, быстрой утомляемостью, невозможностью заснуть, выпучиванием глазных яблок, изменением рельефа шеи (зоб), психическими отклонениями депрессивно-аффективного плана. Лечение под контролем эндокринолога.
- Гиперкортицизм. Еще одна патология того же профиля. Только повышается концентрация гормонов коры надпочечников, в первую очередь кортизола. Возникает вторичная болезнь Иценко-Кушанга с резким набором веса, неравномерным отложением жира, разрушением позвоночника и всего скелета, психическими проблемами. Часто становится итогом опухоли надпочечников или гипофиза. Лечение под контролем эндокринолога и нейрохирурга.
- Нарушения со стороны самого сердца. В результате раздражения третьей рефлекторной зоны органа происходит ускорение сердечного ритма. Оценка проводится кардиологом. Несмотря на многообразие заболеваний, симптомы у них почти одинаковы: боли в груди, давящего характера, отдают в руки и спину, одышка даже в состоянии покоя, тем более после физической нагрузки, потливость, посинение носогубного треугольника, бледность дермальных покровов, усталость, аритмии (не только по типу тахикардии). Проводится обязательная электрокардиография, по возможности и нагрузочные тесты.
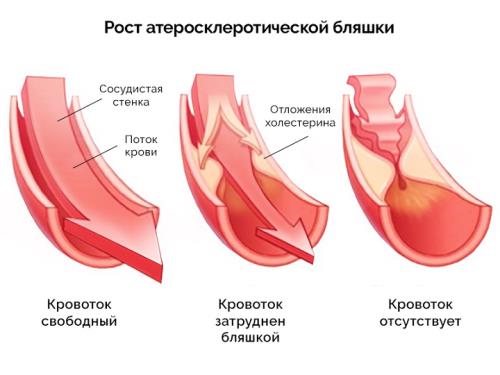
- Болезни сосудов. В первую очередь атеросклероз, с сужением или закупоркой просвета холестериновой бляшкой. Нарастают липидные отложения радиально, по всему диаметру кровоснабжающей структуры, крови труднее преодолевать сопротивления. Потому сердце ускоряется. Это единственный видимый симптом. Другой, менее очевидный — повышение артериального давления.
- Паническая атака, аффективные нарушения. Психотерапевтические проблемы.
Пульс 107-112 ударов в минуту — результат гемодинамических, эндокринных патологий. Часто в системе. Потому лечение проводится под контролем группы врачей разных профилей.
Что можно сделать в домашних условиях?
Довольно мало. Такой уровень тахикардии трудно поддается самостоятельной коррекции, но попробовать стоит. Главное строго следовать рекомендациям и не пропускать шагов:
- Принять 1 таблетку Каревдилола или, лучше, Анаприлина. Они должны стабилизировать состояние в течение 10-15 минут.
- Закрепить результат, выпив препараты растительного происхождения (пустырник или валериану), фенобарбитала (Корвалол, Валокордин).
Спустя 30 минут все должно вернуться в норму. Если этого не произошло, стоит попробовать сбить частоту сердечных сокращений с помощью дыхательного упражнения. Вдох, 5 секунд, столько же выдох. И так в течение 10 минут.
Все это время нужно лежать, меньше двигаться. Ослабить тугую одежду, сдавливающую шею, снять украшения.
В отсутствии эффекта, либо если пульс начинает скакать — вызывать скорую медицинскую помощь для решения вопроса на месте или в стационаре.
Симптомы, требующие вызова скорой помощи
Их довольно много, обратить внимание стоит на следующие признаки неполадок в работе сердца:
- Боли в груди давящего типа, иррадиирующие в руки или спину.
- Проблемы с дыханием. Неудовлетворенность после вдоха даже в состоянии покоя. Частоты движений увеличивается, явления гипоксии также нарастают.
- Головокружение.
- Цефалгия (головная боль). Пульсирующая в такт ударам сердца.
- Усталость, сонливость без видимых причин. Снижение работоспособности.
- Слабость в ногах, невозможность сориентироваться в пространстве.
- Зрительные нарушения.
- Ослабление слуха.
Скорую в этих случаях вызывать нужно для коррекции состояния и возможной транспортировки в стационар для проведения диагностики.
Если же есть хотя бы одно их таких проявлений, уже решатся вопрос о спасении жизни:
- Острая головная боль в затылке, сопровождается неврологическими симптомами.
- Слепота.
- Перекос лица.
- Паралич половины тела, парезы конечностей.
- Невозможность нормально говорить.
- Полное отсутствие ориентации в пространстве.
110 ударов в минуту в состоянии покоя — уже основание для вызова скорой. Адекватная регуляция сердечного ритма проходит в считанные минуты, если не быстрее. В обратном случае имеет место патологический процесс.
Диагностика
Проводится в амбулаторных или стационарных условиях. В больнице все идет быстрее. Ведение пациентов — прерогатива кардиолога. По мере надобности привлекаются сторонние специалисты: невролог, невролог, эндокринолог, психотерапевт.
Примерный перечень исследований:
- Устная оценка жалоб на здоровье.
- Сбор анамнеза. Часто врачи пренебрегают моментом. Но это важнейшая процедура. Инициативу нужно взять в свои руки и максимально подробно рассказать о проблеме и возможных ее истоках.
- Измерение уровня артериального давления и частоты сердечных сокращений. Проводится с помощью автоматического аппарата или «дедовским» способом, с применением часов и стетоскопа. Что не так точно.
- Электрокардиография. Основная методика. Дает представление о характере функциональных отклонений в работе сердца. Разграничить виды аритмий также можно, главное, чтобы у врачей хватило опыта.
- Эхокардиография. Показывает только грубые изменения, потому обладает минимальной информативностью.
- Анализы крови (на гормоны, биохимия и общий), мочи.
- Исследование неврологического статуса.
- Ангиография.
- КТ и МРТ.
В зависимости от характера процесса, тахикардию нужно разграничивать на:
- Синусовую.
- Наджелудочковую.
- Желудочковую.
По итогам назначается терапевтический курс.
Способы лечения
Определяются видом патологического процесса. Однако это тонкости.
Примерная схема всегда одна и та же:
- Применение медикаментов.
- Использование народных рецептов.
- Хирургическая коррекция.
- Изменение образа жизни.
Медикаментозное лечение
Показаны препараты нескольких групп:
- Сердечные гликозиды для нормализации деятельности органа. Настойка ландыша.
- Бета-блокаторы. Снижают чувствительность специфических рецепторов к адреналину и иным веществам: Карведилол, Анаприлин.
- Блокаторы кальциевых каналов. Не дают суживаться сосудам, нормализуя давление, и параллельно частоту сердечных сокращений. Дилтиазем и Верапамил.
- Растительные седативные препараты. Пустырник и Валериана.
- Транквилизаторы. Успокаивают нервную систему, тормозят ее деятельность. Диазепам и аналоги.
- Препараты калия и магния (Магне B6, Магнелис, Аспаркам). Назначается для питания сердечной мышцы.
Оперативное вмешательство
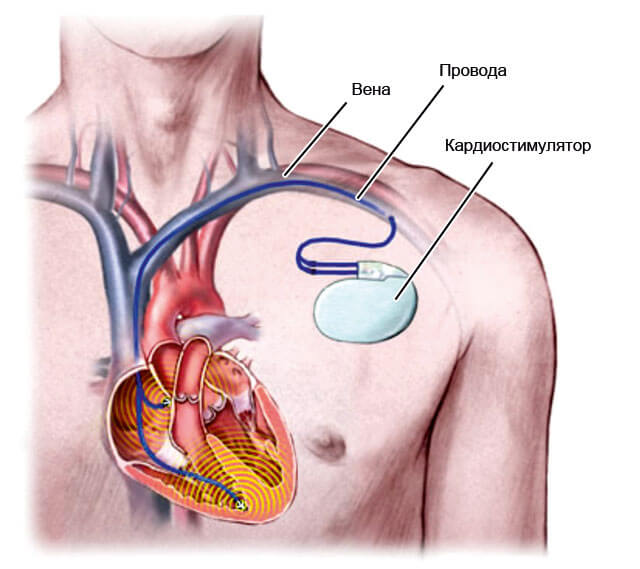
При врожденных и приобретенных пороках мышечного органа, опухолях, атеросклерозе на запущенной стадии, тромбозе, разрушении предсердий, стойкой тахикардии (установка кардиостимулятора). Прибегают к такой методике в крайних, безвыходных случаях.
Изменение образа жизни
- Отказ от курения, спиртного.
- Нормализация сна (8 часов за ночь).
- Питьевой режим 1.8 литра в сутки.
- 2 часа пеших прогулок в течение дня.
Оптимизация рациона
Можно:
- Овощи, фрукты (особенно картофель, абрикосы, бананы, яблоки и морковь).
- Нежирное мясо и бульоны, супы.
- Каши из круп.
- Натуральные сладости.
- Орехи.
- Яйца.
- Кисломолочные продукты.
- Масла (сливочное и растительные).
- Кисели, отвары ягод.
- Хлеб грубого помола.
- Рыба.
Нельзя:
- Консервы.
- Полуфабрикаты.
- Шоколад.
- Чай.
- Кофе.
- Энергетики.
- Фаст-фуд.
- Соль свыше 7 граммов в сутки.
- Сдобу, жареные пироги и им подобные изделия.
- Жирное мясо.
Способ приготовления: варка, варка на пару, запекание. Жарка, тем более в масле запрещена или строго ограничивается. Нужно соблюдать принцип дробности: лучше чаще да меньше. На ночь есть нельзя вообще (за 2-3 часа до сна).
Показаны лечебный стол №3 и №10, с ограничением количества соли и жидкости. Составить меню можно самостоятельно или обратиться к диетологу. Примерное уже готово, остается только скорректировать.
Профилактика
- Отказ от курения и алкоголя
- Полноценный рацион.
- Нормальная физическая активность, без фанатизма и переутомления.
- Оптимизация сна. 8 часов.
- Прием синтетических витаминно-минеральных комплексов.
Прогноз
Вероятность летальных или тяжелых осложнений в перспективе 3-5 лет — 15-20%. При системной терапии и устранении первопричины — 3-7%.
Тахикардия на уровне 110 ударов в минуту и выше, хотя и умеренная, существенно увеличивает риски фатальных последствий. Требуется срочно выявить первопричину и начать лечение этиотропного и симптоматического планов.