Опухоль головного мозга — это новообразование из нервной или иной ткани, которая возникает в результате аномально быстрого, недостаточно сдерживаемого иммунной системой деления клеток.
Такие структуры могут быть злокачественными или доброкачественными. Строго говоря, это не всегда рак. Поскольку такое название носят только неоплазии из эпителиальной ткани.
Церебральные новообразования имеют собственный под по МКБ-10, располагаются в классификаторе под шифром C71: злокачественные опухоли головного мозга.
Структуры, не склонные к быстрому росту, доброкачественные неоплазии определяются как D33. Возможны различные постфиксы, которые уточняют этиологию расстройства, патологического процесса.
Опухоли нужно лечить практически всегда, поскольку иначе не миновать осложнений. В том числе тяжелого неврологического дефицита.
С пациентами такого профиля работают онколог и нейрохирург. Как правило, оба, в тандеме.
Содержание
Классификация и виды опухолей
Для начала, стоит сказать пару слов о наиболее общих способах типизации патологических структур. Все опухоли церебральной локализации делятся два вида.
Доброкачественные
Отличаются по ряду факторов от своих более опасных «собратьев».
- Они относительно медленно растут. На несколько миллиметров в течение пары-тройки лет. И то, это считается очень стремительным развитием аномальной структуры. На самом деле ситуация чаще всего другая.
- Эти опухоли не прорастают сквозь здоровые ткани головного мозга. Тем самым, не разрушают их, хорошо отграничены от прочих клеток, потому их можно относительно просто и без труда удалить полностью.
- Доброкачественные структуры не метастазируют. То есть не создают вторичных очагов неопластического поражения.
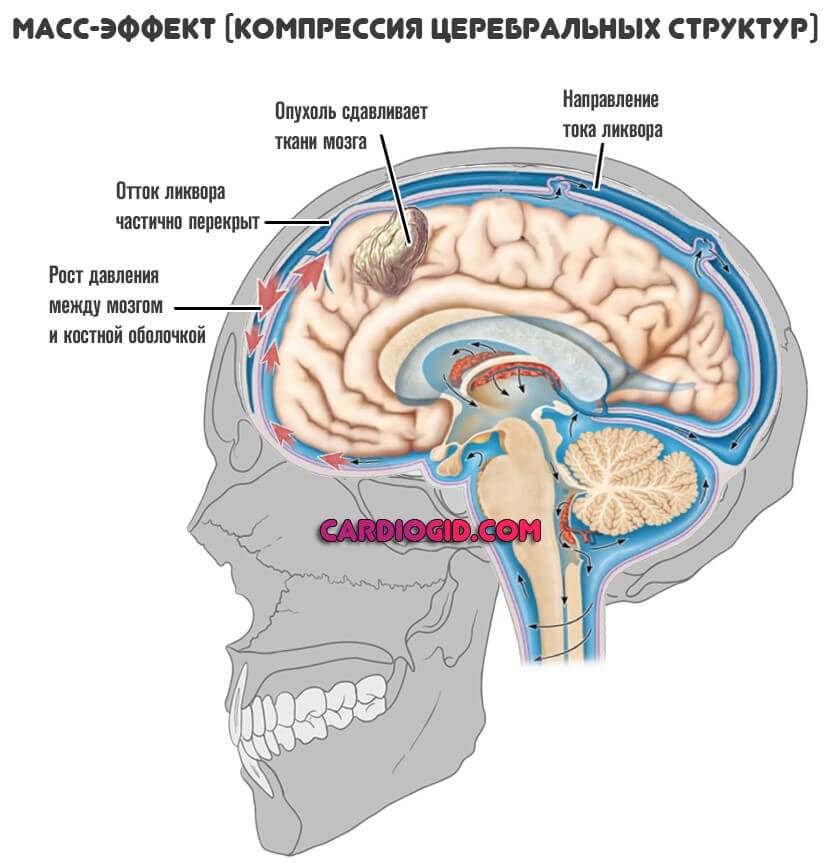
Конечно, говорить, что они безопасны — невозможно. Пространство внутри черепной коробки ограничено. Если опухоль будет достаточно большой, начнется компрессия церебральных структур, дисфункция и отмирание. Это очень опасно.
Злокачественные
Отличаются стремительным ростом, инфильтративным распространением (задевают здоровые ткани), метастазированием. Несут фатальную угрозу.
Клетки характеризуются атипией разной степени тяжести: от незначительного отклонения до критического изменения. Когда ткани невозможно узнать, настолько они трансформируются.
Второе основание классификации: происхождение неоплазии. В таком случае выделяют:
- Первичные структуры. Которые развились фактически с нуля.
- Вторичные. Так называемые метастазы. Немного отступая от темы, стоит сказать, что в этой локализации можно найти очаги родом из легких, молочных желез, кишечника, как это ни странно.
Наконец, есть более специфическая классификация, которая учитывает происхождение неоплазии, ее клеточную структуру. В таком случае, нужно говорить о таких новообразованиях:
Опухоли из оболочки
Так называемые менингиомы. Относятся к доброкачественным опухолям. Это очень распространенные неоплазии из твердых тканей головного мозга.
Теоретически, могут появиться в любой части церебральных структур. Растут относительно медленно.
Встречаются атипичные формы, которые стремительно увеличиваются, мешают нормальной жизнедеятельности и представляют реальную опасность для пациентов. Но это скорее исключение из правил.
Образования из нервных тканей
Невриномы. Чаще всего не склонны к малигнизации и перерождению в условный рак. Потому большой опасности с точки зрения масс-эффекта, компрессии головного мозга не несут. Проблема в другом.
Они затрагивают те или иные черепные нервы. Именно эти структуры отвечают за важные функции: слух, движение глаз и много чего еще.
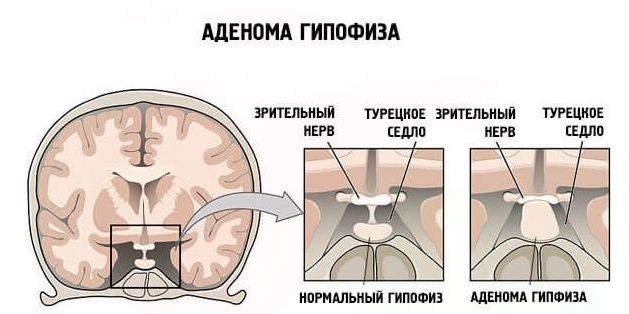
Опухоли гипофиза
Развиваются очень часто. Находятся на втором месте по распространенности среди всех внутричерепных образований.
Как показывает статистика, неоплазии этой локализации и происхождения встречаются чуть ли не у каждого пятого человека на планете.
Только они настолько малы, что не доставляют никакого дискомфорта. Явление обнаруживается случайно, в ходе посмертного вскрытия.
Опухоли гипофиза можно подразделить на три типа:
- Аденомы. Структуры, которые растут и развиваются из передней части органа. Могут продуцировать гормоны разных типов. А в некоторых случаях не выделяют никаких веществ и просто сдавливают ткани вокруг себя. При достаточных размерах требуется удаление.
- Опухоли нейрогипофиза. Его задней доли. Встречаются исключительно редко. Но в основном это образования низкой степени злокачественности.
- Неоплазии воронки, ножки органа. Развиваются в единичных случаях. На весь мир сейчас описано менее 50-и задокументированных ситуаций.
Настоящая казуистика. Здесь образуются так называемые питуицитомы. Формально, они злокачественные. На деле — хорошо отграничены и очень редко растут. На протяжении десятилетий.
Опухоли гипофиза чаще всего не опасны. По крайней мере, на начальных стадиях. Но за ними все равно нужно наблюдать.
Герминогенные неоплазии
Опухоли, которые разрастаются из тех тканей, которые закладывались еще во внутриутробном периоде, на первых его стадиях.
Их характерная черта — это склонность быстро и агрессивно делиться. Причем достаточно очень малого количества биоматериала.
Сюда можно отнести такие разновидности опухолей:
- Герминомы. Собственно, самая распространенная морфологическая форма. Это злокачественные структуры, которые довольно медленно растут. Очень чувствительны к радиации, чем и пользуются врачи.
- Тератомы разной степени зрелости. Скопления жира, волос, зубов, ногтей и прочих первичных тканей, из которых потенциально должен был сформироваться человек.
- Краниофарингиомы. Опухоли кармана Ратке. Локализуются близко к гипофизу, потому их часто путают с аденомами. Достаточно крупная неоплазия может сдавить хиазму (перекрестье зрительных нервов), головной мозг, прочие структуры и спровоцировать осложнения. Хотя сама по себе краниофирангиома не злокачественная.
Эти опухоли различны по характеру, единой оценки им дать невозможно.
Нейроэпителиальные структуры
Самый распространенный тип патологических образований. Составляют едва ли не 80% от всего количества случаев.
Среди разновидностей:
- Астроцитомы.
- Олигодендроглиомы.
- Эпендимомы.
Все эти структуры носят общее название — глиомы. Как показывают исследования, все глиомы злокачественны, правда, в неравной мере.
Оценить, какова ситуация в каждом конкретном случае можно только с помощью гистологического исследования.
Названные структуры классифицируются еще на несколько типов. Согласно общепринятой методике, выделяют 4 степени злокачественности (в английском написании — grade).
- I. Пилоцитарные астроцитомы, субэпендимомы и прочие разновидности. Не несут большой опасности для здоровья. Встречаются в основном у молодых пациентов и детей. Хорошо отграничены от окружающих тканей, значит, их можно без проблем удалить. Если развилась именно такая структура — это невероятное везение. Прогнозы на жизнь благоприятные.
- II. Фибриллярные опухоли. Растут быстрее, ведут себя более агрессивно. Рано или поздно переходят на следующую стадию. Шансов на излечение довольно мало, хотя они все равно есть. Главное, не запускать патологический процесс.
- III. Анапластические глиомы. Очень опасны. Клеточная атипия существенная, хотя в тканях все еще узнаются отдельные черты структур, из которых произошла неоплазия. Вылечиться от такой проблемы уже невозможно. Остается оттягивать время перехода на новую стадию.
- IV. Глиобластомы. Критически опасные структуры. Убивают пациента в считанные месяцы.
К огромному сожалению, вероятность излечения глиомы зависит не столько от момента начала терапии, сколько от самого типа опухоли.
Потому тут скорее вопрос везения (если в такой ситуации вообще уместно говорить об удаче).
Опухоли эпифиза или шишковидной железы
Пинеаломы и пинеобластомы. Довольно редкие, но от того не менее опасные.
Из-за крайне сложной локализации операция почти невозможна или несет такие риски, что лечение становится хуже самой болезни.
Названные типы исчерпывают список неоплазий почти полностью. И это не считая метастатического поражения.
Очаговые симптомы
Клиническая картина зависит от точной локализации патологического образования. Если рассмотреть вопрос более подробно:
Лобная доля
Отвечает за поведение, движение, творческую составляющую мышления. Потому признаки патологического процесса очень тяжелые. Причем практически с самого начала развития неоплазии.
Среди симптомов:
- Эпилептические припадки. Как слабые, так и высокой интенсивности со всеми вытекающими: потерей сознания, судорогами и т.д.
- Шаткая походка. Неуверенность при передвижении.
- Агрессивность, повышенная раздражительность. На ровном месте, без видимых причин такого патологического состояния.
- Ослабление мышления. Постепенная дегенерация интеллектуальной сферы в принципе.
- Снижение концентрации внимания, памяти.
- Слабость, мышечная ригидность.
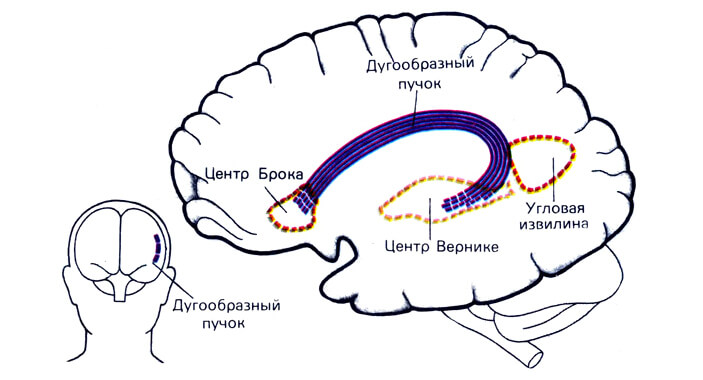
- Нарушения речи. Поскольку именно здесь расположен так называемые центр Брока, который отвечает за формирование способности говорить, формулировать свои мысли и объективизировать их.
Симптомы опухоли в голове, при локализации в лобных структурах сопровождаются поведенческими расстройствами, нарушениями интеллектуальной, когнитивной сферы, также двигательных, моторных функций.
Человек становится глубоким инвалидом практически на начальной стадии патологического процесса.
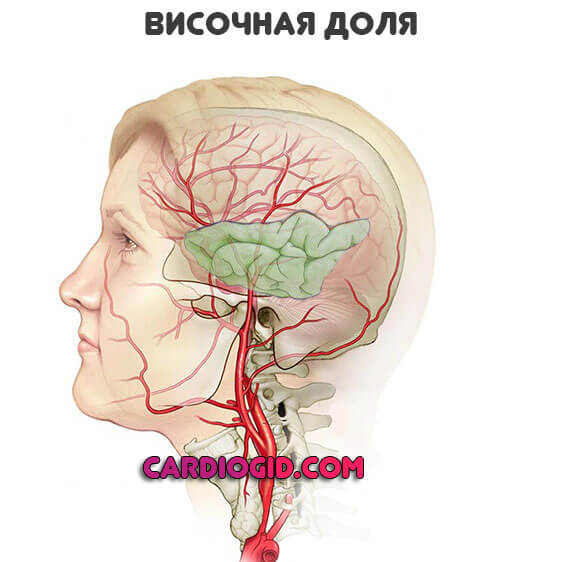
Височные доли
Среди признаков расстройства:
- Слуховые галлюцинации и даже псевдогаллюцинаторные образы. В первом случае пациент уверен, что и все вокруг него воспринимают стимул. Во втором — он знает, что все звуки существуют только в его собственном разуме. Критика к состоянию сохраняется. Это ключевое отличие поражения височной доли от шизофрении и любой другой психопатологии.
- Эпилептические припадки.
- Нарушения памяти. Очень часто встречаются ретроградные амнезии. Когда человек не способен вспомнить, что с ним было ранее.
- Ощущение дежавю. Как будто пациент уже переживал ситуацию, в которой находится здесь и сейчас. Типичное проявление патологического процесса.
Симптомы опухоли головного мозга в височной локализации — это нарушения слуха, вербальные галлюцинации, эпилептические припадки и проблемы с памятью.
Тяжесть клиники зависит от размеров неоплазии и скорости ее разрушительного роста.
Теменные доли
Изменение функциональной активности этой области дает очень интересные признаки:
- Человек разучивается читать, писать, считать.
- Страдает способность ориентироваться в пространстве. В том числе в абстрактном. Например, пациент не может показать на карте, где находится та или иная страна.
- Появляются тактильные галлюцинации. Человеку кажется, что его кто-то трогает, облизывает, щипает. Это крайне мучительное переживание, по словам самих пациентов.
- Нарушения восприятия предметов. Их становится невозможно распознать наощупь. Причем, даже очень хорошо известные, привычные.
- Нарушения чувствительности. Онемение пальцев рук, ног.
- Невозможность ориентироваться в собственном теле. Человек может утверждать, что у него нет конечности. Он отказывается от нее, не способен управлять движениями.
Объемное образование в головном мозге, в теменной доле дает тактильную симптоматику, галлюцинации, плюс нарушения ориентации в реальном и абстрактном пространстве.
Затылочные доли
В основном отвечают за зрительные образы. Потому и клиническая картина будет специфической:
- Нарушения способности видеть. Вплоть до полной слепоты. В некоторых случаях, человек отрицает свою дисфункцию, не может воспринять ее реально.
- Признаки опухоли затылочной доли мозга у взрослых — галлюцинации. От мерцающих в небе точек до сложных картин, которые воспринимаются вполне существующими.
- Иллюзии. Невозможно нормально определить расстояние до предмета, его размеры, форму.
- В сложных случаях человек не узнает лица родных, вещи, которые воспринимал и видел сотню раз до этого.
Состояние крайне тяжелое. И становится только хуже по мере развития патологического процесса.
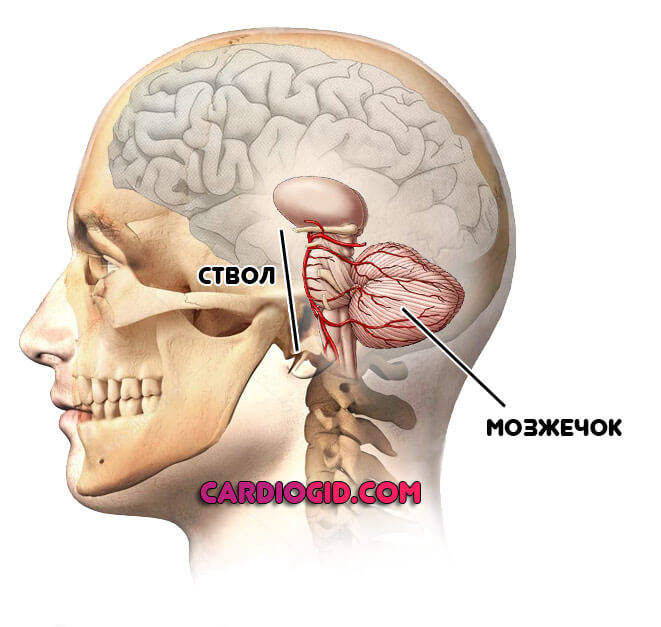
Экстрапирамидная система
Представлена мозжечком. Проявления специфические:
- Нарушения ориентации в пространстве.
- Неловкость походки.
- Множество лишних движений, поскольку тело не способно компенсировать расстройство.
Признаки опухоли мозга, поражения экстрапирамидной системы — это нарушения моторной активности, головокружения, слабость, тошнота, рвота и неспособность нормально ориентироваться в пространстве.
Гипофиз
Тут все зависит от того, продуцирует структура гормоны или нет. Всего можно назвать несколько разновидностей неоплазий этого типа.
- Пролактиномы. Самая частая и распространенная форма. Вырабатывает одноименное вещество. Женщинам мешает зачать, нарушает менструальный цикл. Из мужчин же «выбивает» всю маскулинность, делая их феминоподобными. Растет грудь, размер яичек уменьшается, развивается импотенция, человек страдает ожирением.
- Тиреотропиномы. Вырабатывают ТТГ, который подстегивает щитовидную железу работать активнее. Развивается тиреотоксикоз со всеми вытекающими последствиями: повышением давления, температуры, слабостью, тахикардией и прочими моментами.
- Кортикотропиномы. Синтезируют кортизол. В итоге развивается такая тяжелая патология, как болезнь Иценко-Кушинга. Кости не выдерживают веса скелета, человек быстро набирает массу, страдает гипертонией. Нужно срочное лечение.
- Соматотропинома. Вырабатывает специальный гормон, которые отвечает за продолженный рост отдельных частей тела даже после взросления. В основном увеличиваются хрящи: нос, уши. Это заболевание носит название акромегалии.
Есть и функционально неактивные структуры. Они опасны, поскольку способны создать масс-эффект, компрессировать ткани.
Общие признаки
Еще существуют общие клинические признаки, которые не зависят от локализации патологического процесса.
- Головные боли средней силы, основные симптомы опухоли мозга на ранних стадиях. Затем, по мере роста новообразования, становится намного хуже: страдает дренажная система, цереброспинальная жидкость (ликвор) застаивается. Растет внутричерепное давление.
Это приводит к развитию невыносимых болей. Купировать их можно только очень мощными препаратами. В том числе наркотическими.
- Головокружения, слабость.
- Тошнота, рвота. Особенно в поздние стадии патологического процесса.
Встречаются и другие симптомы.
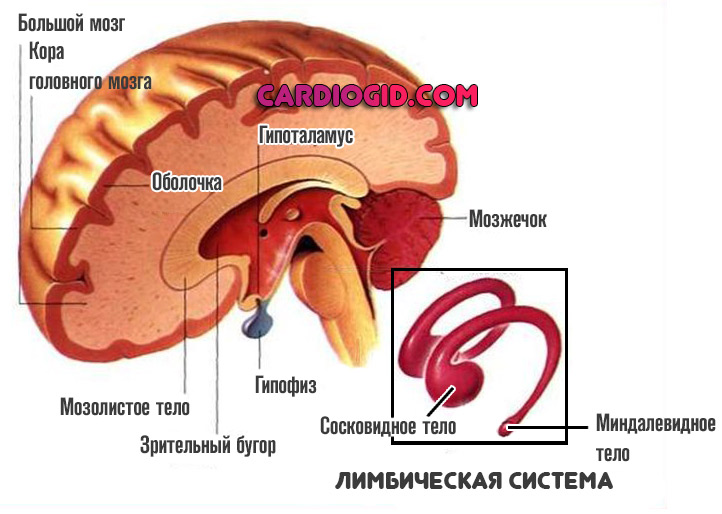
Описанные локализации не исчерпывают всего возможного перечня. Так, поражение лимбической системы приводит к потере способности учиться.
А если вовлечен ствол головного мозга — это почти гарантированная скорая гибель, потому как страдают дыхательные и сердечнососудистые функции.
Нужно разбираться на месте, но тянуть категорически нельзя.
Причины
Факторы развития патологического процесса плохо изучены. По крайней мере, пока. Есть несколько предположений, откуда происходит нарушение. Но это всего лишь теоретические выкладки.
О чем же идет речь:
- Радиация. Ионизирующее излучение. Встретиться с ним можно в целом ряде случаев. Банальные рентген, служба на атомной станции, работа на урановой шахте, прохождение лучевой терапии по поводу рака любой локализации. Даже проживание в районе с повышенным радиационным загрязнением.
- Токсическое воздействие. Ядов, пестицидов, органических удобрений, которые проникают в ткани растения. В основном, речь идет об отравлении алиментарного плана. Трудно сказать, насколько быстро разовьется опухоль и сформируется ли она вообще. Но риски такие есть и вполне реальные.
Основная рекомендация — отказаться от нитратных овощей, фруктов, опасного фаст-фуда и прочих потенциально вредных продуктов на основе растительных, трансжиров и т.д.
- Неблагоприятные экологические условия. Встречаются по всей планете. В России — это чуть ли не ¾ всей страны. То же самое можно сказать об Украине и всех территориях бывшего Союза, где экологии отводилось в лучшем случае 10-е место. Проживание в таких регионах потенциально опасно.
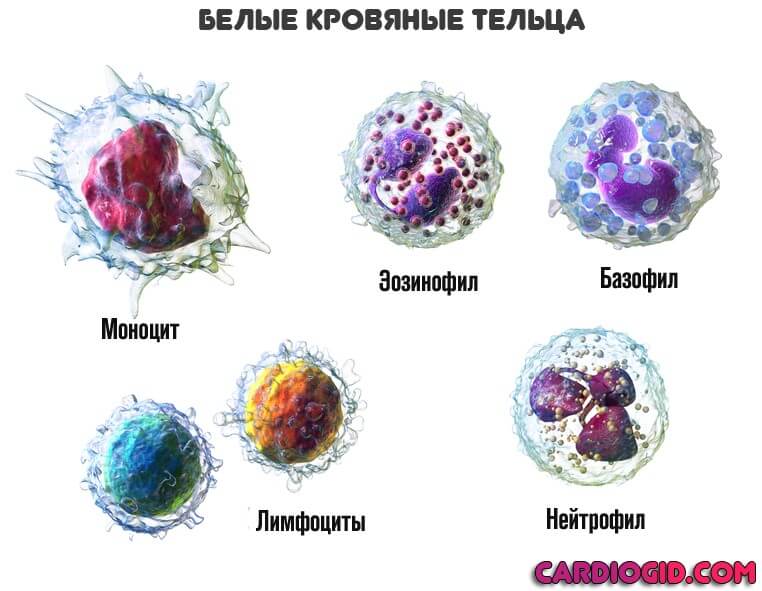
- Нарушения работы иммунитета. Основная причина опухоли головного мозга заключается в неспособности защитных сил остановить неправильный процесс деления клеток, их аномальную пролиферацию. Именно за это отвечают лимфоциты, разновидность белых кровяных телец. Встречается подобное, например, после тяжелой перенесенной болезни или приема иммуносупрессоров, обильного потребления глюкокортикоидов. Да и не только.
- Отягощенная наследственность. Важный этиологический фактор. В этом случае речь идет не о прямой передаче болезни, а о переходе вероятности патологического процесса.
Смотреть нужно на анамнез родственников прямой линии: матери, отца, бабушек, дедушек. Если хотя бы у одного близкого была опухоль, с вероятностью от 10 до 25% встретится с ней и потомок.
Хотя и это всего лишь статистическая вероятность. Ее можно сгладить, если избегать радиации, токсинов, поддерживать иммунитет в нормальном состоянии.
Когда болел или страдает родственник боковой линии (брат, сестра), риски тоже есть, но в разы ниже: от 0.5 до 3-5%. Пропускать мимо глаз такое событие не стоит.
- Некоторые формы инфекции. Доказано, что на развитие той же глиобластомы влияет вирус папилломы человека. Он запускает клеточную атипию, изменения цитологического строения структур и провоцирует условный рак.
Вполне может быть, что такими же свойствами обладают другие аномальные агенты. Но это пока не известно.
- Применение некоторых препаратов. Гормональных средств, уже названных иммуносупрессоров, кортикостероидов. Принимать их можно только когда другого выхода нет, и то в очень ограниченном формате.
- Особенности эмбриогенеза. Нарушения формирования зародыша становятся виновниками развития герминогенных опухолей. Но обнаруживается патология много позже.
Пока это все, что удается сказать о факторах развития. Проблема в том, что, не зная точных причин, невозможно разработать грамотные меры профилактики патологических процессов.
Диагностика
Обследование не представляет особых трудностей. С пациентами работают онкологи и нейрохирурги. Если говорить о методиках, проводят такие процедуры:
- Опрос больного.
- Сбор анамнеза жизни.
- Обзорная МРТ. Чтобы понять, в какой локализации располагается опухоль. Это своего рода попытка прицелиться.
- Томография с контрастным усилением. Внутривенно вводится средство на основе гадолиния. Оно накапливается в измененных тканях и увеличивает четкость картинки.
Врач получает возможность оценить размеры, структуру, точное расположение неоплазии. Предположить скорости деления клеток и тип аномального образования.
- Стереотаксическая биопсия. Проводится только когда есть реальные подозрения, что опухоль злокачественная. Представляет собой направленный забор частицы биоматериала. Процедура непростая и довольно рискованная.
- Гистологическая и морфологическая оценка структуры неоплазии. Такими методами можно сказать, что это за опухоль, из чего она состоит и к какому типу относится.
Диагностику проводят быстро, чтобы не тянуть с терапией. Времени не так много, как хотелось бы.
Лечение
Коррекция представляет огромные сложности. Простор для маневра очень широкий. Если говорить о подходах, они будут отличаться. Все зависит от типа опухоли.
Злокачественных образований
В обязательном порядке аномальную тканевую структуру удаляют хирургически. По возможности стараются это делать микродоступом.
Неоплазии более сантиметра в диаметре часто приходится устранять открытым путем. Через трепанацию черепа. Это не добавляет благоприятных перспектив уже после операции.
Важно удалить структуру насколько такое вообще возможно. Часть клеток все равно останется, потому проводят лучевую и химиотерапию.
Радиация особенно эффективна против герминогенных структур. Их часто лечат только таким способом, не прибегая к операции.
Есть и резистентные формы патологических структур, которые вообще не реагируют на подобное воздействие. Курс химиотерапии, его длительность, препараты, подбираются врачом.
В случае с запущенными формами опухолей, остается только паллиативная помощь.
Доброкачественных неоплазий
Пока структура не растет, врачи выбирают выжидательную тактику. Каждые 3 месяца проводят МРТ, смотрят, как ведет себя аномальное скопление тканей. И так далее.
Если динамики нет в течение пары лет, считают, что все в порядке. В противном случае опухоль удаляют хирургически. Благо, она хорошо отграничена и проблем с этим почти не возникает.
Прогнозы в зависимости от типа опухоли
Перспективы восстановления зависят от типа неоплазии. Вот лишь некоторые выкладки (список построен по принципу от самого благоприятного варианта до менее позитивного, сверху-вниз):
- Аденомы гипофиза, как и опухоли задней доли органа, либо ножки дают выживаемость почти 100%. То же самое можно сказать о глиомах первой степени злокачественности.
- Идентично касательно менингиом. Кроме атипичных. Там вероятность гибели составляет почти 15%.
- Хорошо поддаются лечению и герминомы, зрелые, высокодифференцированные тератомы. Выживаемость — более 75-85%.
- Чуть хуже дело обстоит с низкозлокачественными глиомами (начиная с grade II). Шансы выжить — около 65%.
- Анапластические типы аномальных структур ассоциированы с прогнозом в 45-50%.
- Пациенты с глиобластомой перешагивают 5-и летний рубеж в 3-5% случаев. Это почти невозможно. Счет идет на месяцы.
Нужно отталкиваться от неоплазии.
Последствия
Даже доброкачественные опухоли потенциально опасны.
Среди возможных осложнений:
- Рост внутричерепного давления.
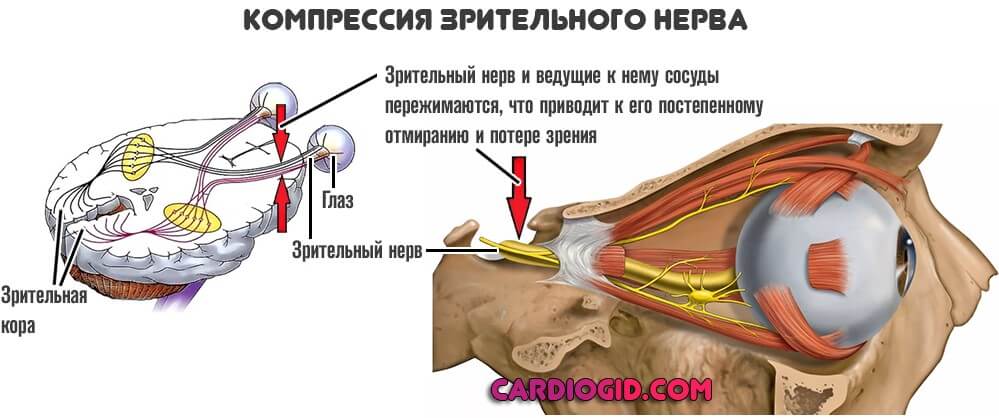
- Атрофия зрительных нервов, слепота.
- Сдавливание Хиазмы с тем же результатом.
- Инвалидность на фоне выраженной неврологической дисфункции, дефицита.
- Смерть как итог течения осложнений.
Опухоли головного мозга представлены десятками возможных вариантов. В каждом конкретном случае, подход к лечению будет своим.