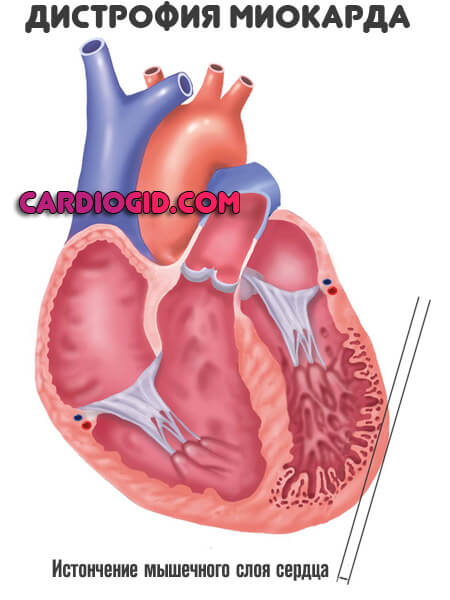
Миокардиодистрофия — это дегенерация, истончение мышечного слоя сердца. Развивается как итог ряда внешних и внутренних факторов. Спорным остается вопрос о влиянии воспалительных моментов непосредственного типа на состояния тканей.
Самостоятельной единицей не считается, код по МКБ-10 — I42, патология отнесена к кардиомиопатии. Постфикс указывает на происхождение отклонения.
Восстановление при развитом процессе большого смысла уже не имеет: сердце в любом случае оказывается неспособно на полноценные сокращения, выброс крови в адекватных объемах. Терапия поддерживающая.
Содержание
Механизм развития патологии
Дистрофия миокарда обуславливается массой причин. Потому и сам по себе процесс прогрессирует или берет начало разными путями.
В любом случае основу заболевания составляет нарушение обменных процессов в сердечных структурах.
Примерная схема развития включает три этапа:
- Возникновение первичного, провоцирующего фактора. Подобным может выступать эндокринное отклонение, интоксикация, прочие моменты.
- Воздействие на мышечный слой органа. Блокируется нормальное обеспечение кислородом и питательными соединениями. Трофика на локальном уровне падает существенно.
- «Закрепление» результата. Возникает хронический дефицит необходимых веществ и стабилизация дистрофических явлений (истончение мышечного слоя миокарда).
Процесс может развиться за неделю, месяц или годы. Зависит от агрессивности патологии.
Деструкция возникает постепенно, не в одну секунду. Обычно от момента возникновения первых симптомом до складывания четкой клинической картины проходит от 6 до 24 месяцев. Это дает надежду на качественную диагностику и полноценное лечение.
Классификация по этиологии
Типизировать болезнетворное отклонение возможно по группе оснований.
Исходя из происхождения патологического процесса, выделяются:
- Воспалительная миокардиодистрофия. Частный случай — тонзиллогенная дистрофия миокарда. Сопряжена с поражением небных миндалин гнойного характера. Иначе подобное явление называется ангиной. Если ее не лечить возникают длительные период течения с короткими ремиссиями.
- Эндокринный тип. Дисгормональная миокардиодистрофия развивается как итог патологий надпочечников, поджелудочной, щитовидной желез, прочих структур. Имеет сложное происхождение, полный цикл развития составляет 3-5 лет, возможно свыше. Дает, однако, относительно хорошие прогнозы в плане выживаемости и полного восстановления. Прогрессирует медленными темпами, клиническая картина стерта в результате параллельного течения множества симптомов.
- Дисметаболическая разновидность (жировая). Возникает на фоне нарушений липидного обмена, ожирения, особенно 3 стадии.
- Интоксикационная. Сопряжена с поражением организма ядовитыми веществами. Среди которых как алкоголь и соли тяжелых металлов, так и некоторые лекарственные средства. Особой патогенной активностью обладают психотропы. Сюда же условно могут быть отнесены алиментарные и гепатологические разновидности.
- Генетический или врожденный тип. Ассоциирован с наследственными факторами различного рода. Обычно поражение мышечного органа имеет вторичный характер. То есть начало ему кладет синдром.
- Миокардиодистрофия смешанного генеза. Встречается в 75% случаев. Свое название она получила за группу обуславливающих факторов. Это может быть и ангина и гипертериоз и сахарный диабет, и десяток других причин одновременно. Крайне редко отклонение в развитии сердечнососудистых структур, объясняется лишь одним негативным моментом.
Стадии патологического процесса
Второй метод классификации — по стадиальности.
- Первая стадия она же нейрогумональная. Наблюдаются минимальные местные симптомы. Характер обменных нарушений не заметен, но метаболические отклонения уже присутствуют. Обнаружить дефекты нельзя ни на ЭКГ, ни с помощью ультразвукового или томографического метода. Симптоматика неспецифична и имеет стертый характер, что не позволяет с точностью установить причину недомогания.
- Вторая стадия или органическая фаза. Объективные черты патологического процесса уже присутствуют. Чаще всего диагноз ставится в этот момент. Но и это не аксиома. В некоторых случаях проявления скудны настолько, что не способны мотивировать больного пойди к врачу.
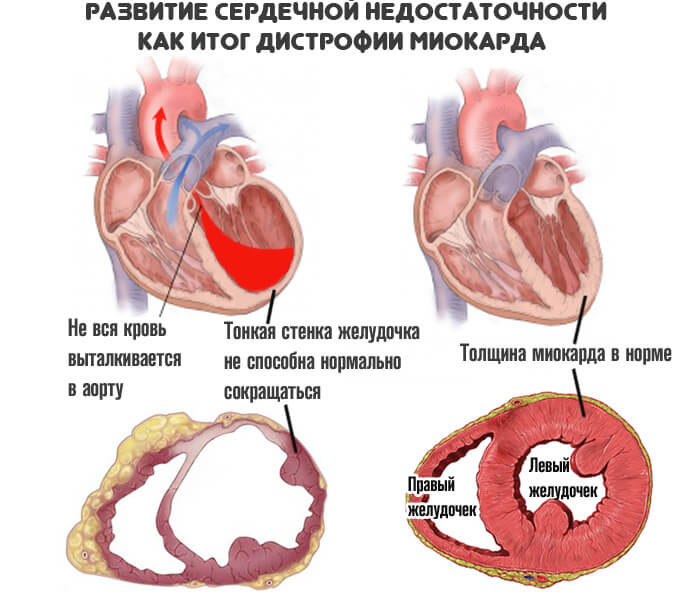
- Третья стадия — сердечная недостаточность. Заключительная степень состояния. Сопровождается выраженными изменениями в самочувствии, клинической картине. Диагностика не представляет проблем даже для неопытного специалиста.
Классификации активно используются в клинической практике для фиксации и подбора терапии.
Причины
Факторы развития болезнетворного процесса определяются группой гетерогенных моментов. Подчас они образуют пеструю, сложную этиологическую картину и представляют собой чрезвычайно трудную загадку для докторов даже с большим опытом.
Примерный перечень выглядит так:
- Анемия. Падение концентрации гемоглобина в крови. Развивается как итог дефицита витаминов или железа, частых кровотечений. Лечение амбулаторное, не считая опасных ситуаций, которые наблюдаются крайне редко (1-5%). Терапия относительно простая, направлена на купирование первопричины с помощью ударных доз B12 или препаратов с содержанием Fe-соединений.
- Чрезмерная физическая активность. Сами посильные нагрузки — благо. Но если изводить себя неадекватным уровнем, придется поплатиться здоровьем. А может и жизнью. При планировании тренировок рекомендуется консультироваться со спортивными врачами и профессиональными инструкторами. Если же речь идет о характере трудовой деятельности, нужно менять сферу активности и нормализовать физический режим. Это оградит человека от негативного влияния.
- Неврозы, постоянные стрессы. Сопровождаются выбросом большого количества катехоламинов и кортикостероидов. Указанного рода соединения провоцируют сужение сосудов, рост артериального давления. Такой ритм приводит к стойким метаболическим нарушениям. С течением времени процесс теряет необходимость в «подпитке» и развивается по собственному запущенному механизму, автономно.
- Комплексные генетические дефекты. Возникают еще в процессе эмбриогенеза, поскольку обусловлена наследственным фактором. Собственно с кардиальными структурами они могут быть и не связаны напрямую. Роль в развитии дистрофии миокарда играют амиотрофия, миоплегия и прочие. По понятным причинам лечению они не поддаются, применяются поддерживающие методики. В течение некоторого времени могут держать состояния на стабильном уровне. Но это непостоянный эффект. Многое зависит от тяжести генетического синдрома.
- Гломерулонефрит и прочие патологии, сопряженные с падением почечной фильтрации. Сопровождаются нарушением оттока мочи, воспалением, деструкцией тканей парного органа. Влияние на состояние сердца косвенное: повышение количества циркулирующей крови и активный синтез прегормона-ренина.
- Гепатит. Независимо от типа, может быть вирусным, токсическим и прочими. Важно одно. Функция печени нарушена. При существенной декомпенсации возникает хроническая интоксикация веществами, поступающими в организм, и как итог развивается дистрофия сердца. Единственный шанс на восстановление и приостановку кардиальных изменений — восстановить работу печени. В ход идут гепатопротекторы. В крайних случаях показана трансплантация.
- Цирроз. Разрушение клеток-гепатоцитов. Обычно лавинообразное, без возможности радикального восстановления. Более мягкие формы поддаются частичному контролю. При обострении процесса наступает декомпенсация. Развивается стойкое отравление как сторонними агентами, так и продуктами распада печени. На ранних стадиях возможна пересадка. Позднее в ней нет смысла, открываются массивные кровотечения, которые исключают радикальное лечение.
- Тонзиллит или ангина инфекционного происхождения. Провоцируется стафилококками, реже прочей пиогенной флорой. При возникновении полностью излечен быть не может. На время затухает, переходит в латентную фазу. Повезет — обострения будут мягкими, нечастыми и сравнительно безопасными. Если же пустить процесс на самотек пострадает сердце. Перспективы подобного исхода — 2-4 года в среднем.
- Резкие перепады массы тела. Как похудение, так и набор веса. При этом ожирение крайних стадий также влияет на состояние сердца и сосудов. Однако точно не установлено, что дает такой эффект: сами килограммы или то, что за ними стоит. Подспудно наблюдается метаболическое нарушение (страдает липидный обмен).
Реже выделяют:
- Травмы грудной клетки с повреждением кардиальных тканей.
- Негативные условия труда: постоянная вибрация, повышенный фон ионизирующего излучения.
- Сахарный диабет.
- Избыточная выработка гормонов щитовидной железы (тиреотоксикоз).
- Чрезмерный синтез кортизола в результате опухолей самих надпочечников или гипофиза.
- Сильная или продолжительная интоксикация этанолом, солями тяжелых металлов, наркотиками, НПВП и прочими соединениями.
Симптомы и их связь со стадией процесса
Проявления зависят от степени отклонений.
Нейрогуморальная фаза
- Общее состояние удовлетворительное, жалоб как таковых нет.
- Незначительное снижение массы тела пациента. В пределах нескольких килограммов.
- Вялость после физических нагрузок. Порог интенсивности высокий. Потому на фоне привычной деятельности обнаружить изменения нельзя. Проводятся тесты (велоэргометрия), по мере необходимости.
- Болезненные ощущения в грудной клетке. Обычно после активности, стресса, психоэмоционального эпизода.
На этой стадии отграничить процесс от других и даже заподозрить какие-то проблемы почти невозможно.
Определить перспективы дальнейшего прогрессирования может врач с большим опытом, но поставить диагноз выйдет только после длительного периода наблюдения.
Органическая стадия
- Общее состояние нестабильное. Симптоматика развивается эпизодами, непостоянна. В острую фазу нарушения крайне выражены.
- Болевой синдром интенсивного характера в грудной клетке. Сопровождается ощущением тревоги, паники, психомоторным возбуждением.
- Перебои в работе сердца. Аритмии. По типу тахикардии (ускорения активности), субъективного ощущения замирания или глухого удара. Клинические варианты разнообразны: трепетание, фибриллция, экстрасистолия, нарушения деятельности синусового узла и прочие.
- Усталость после незначительной физической нагрузки. Не позволяет реализовать профессиональные навыки в полной мере.
- Головная боль, вертиго, нарушение ориентации в пространстве.
- Цианоз носогубного треугольника.
- Бледность кожных покровов.
- Обмороки, пока еще редкие (1-3 раза в несколько недель).
Терминальная фаза
- Одышка в состоянии полного покоя. Работа становится невозможной.
- Хрипы в легких, кашель, порой с примесями крови.
- Нарушения сердечного ритма.
- Боли в грудной клетке без провоцирующих факторов.
- Синкопальные состояния (частые).
- Помрачение сознания.
- Падение массы тела в короткие сроки.
Все прочие симптомы также присутствуют. При вторичном поражении, коим дистрофия сердечной мышцы и является, клиника усложняется проявлениями основного заболевания.
Что нужно обследовать
Проводится кардиологом, обычно в амбулаторных условиях, если пациент не в критическом состоянии.
Поскольку происхождение процесса крайне запутанное, требуется привлечение целого консилиума врачей, каждый исключает собственную группу патологий.
Перечень основных мероприятий:
- Устный опрос, сбор анамнеза.
- Измерение артериального давления, частоты сердечных сокращений.
- Аускультация. Выслушивание звука.
- Суточное мониторирование с использованием автоматического тонометра программируемого типа. Регистрирует те же показатели на протяжении 24 часов. Возможно неоднократное назначение.
- Электрокардиография. Исследование функциональных особенностей мышечного органа.
- Эхокардиография. Ультразвуковая методика визуализации тканей.
- МРТ (в спорных случаях).
- Коронография. Для оценки скорости и характера кровотока, а значит качества питания сердца.
Дополнительно назначаются: общий анализ крови, биохимия, гормональные методики, оценка неврологического статуса, электроэнцефалография, УЗИ брюшной полости и по мере необходимости нагрузочные тесты, сцинтиграфия (радиоизотопное исследование).
Перечень корректируется с учетом потребностей рациональной диагностики.
Лечение
Систематическое, комплексное. С этиотропной составляющей и купированием симптомов кардиодистрофии.
Первая задача решается путем устранения основного заболевания. Вариантов масса, перечислять не имеет смысла. Их столь же много, как и самих вероятных состояний.
Так, например, при тонзиллите необходима санация ротоглотки, прием антибиотиков, полоскание антисептиками и т.д.
В качестве вторичной меры назначаются поддерживающие препараты:
- Антиаритмические. Амиодарон как основной.
- Противогипертензивные, если артериальное давление повышается.
- Кардиопротекторы. Милдронат либо Рибоксин.
- Средства на основе магния. Калия (Аспаркам и прочие) для восстановления питания и частичной компенсации патологического явления.
- Диуретики. С осторожностью при почечных проблемах. Используются мочегонные мягкого действия: Верошпирон и его полный аналог Спиронолактон (отечественного производства).
- Сердечные гликозиды для повышения сократимости миокарда.
Радикальными методами устранить дистрофию невозможно. Применяются они только для коррекции первопричины (опухоли, пороки развития и прочие состояния).
Другие меры предпринимаются в рамках расширенной терапии, в силу необходимости.
Показан отказ от курения, алкоголя, коррекция веса также будет не лишней.
Прогноз
Определяется основным диагнозом. Миокардиодистрофия — следствие. Первичной она не бывает почти никогда.
На фоне пороков развития и органических дефектов систем ждать благоприятного исхода не стоит, тем более, если лечение запоздалое или неполное. Риск преждевременной смерти определяется почти в 60% в течение первых 5-и лет с момента диагностики.
Если есть возможность проведения оптативной терапии — это большой плюс, ассоциированный с лучшим результатом.
Психосоматические факторы, эндокринные заболевания, алиментарные причины сулят относительно благоприятный итог.
Дать конкретику может лечащий врач после диагностики или тщательного периода наблюдений.
Негативные факторы:
- Курение, потребление спиртного, наркотиков.
- Стрессовая работа.
- Физический характер профессиональной деятельности.
- Нездоровый рацион.
- Возраст 50+.
- Наличие соматических патологий в анамнезе. Любого происхождения.
- Отягощенная наследственность.
- Генетические отклонения.
Вероятные осложнения
Последствия миокардиодистрофии таковы:
- Остановка сердца без предварительного периода.
- Инфаркт.
- Инсульт.
- Кардиогенный шок.
Как итог — стойкая инвализидация, и возможный смертельный исход.
В заключение
Дистрофические изменения миокарда — это результат сторонних патологий, и не обязательно кардиального происхождения.
Восстановление проводится под контролем группы врачей. Гарантии излечения не дает никто. Но шансы на долгую качественную жизнь есть, тем более при диагностике на ранней стадии.