Церебральные структуры требуют повышенного питания, поскольку нервные ткани в целом — самые прожорливые во всем организме.
Изменение качества трофики, скорости обеспечения полезными веществами сказывается на состоянии структур сию же минуту. Требуется от 30 до 50 секунд, чтобы произошла потеря сознания. Сосудистая сеть головного мозга очень разветвленная и довольно хрупкая. Потому есть реальный, повышенный риск столкнуться с неотложными состояниями.
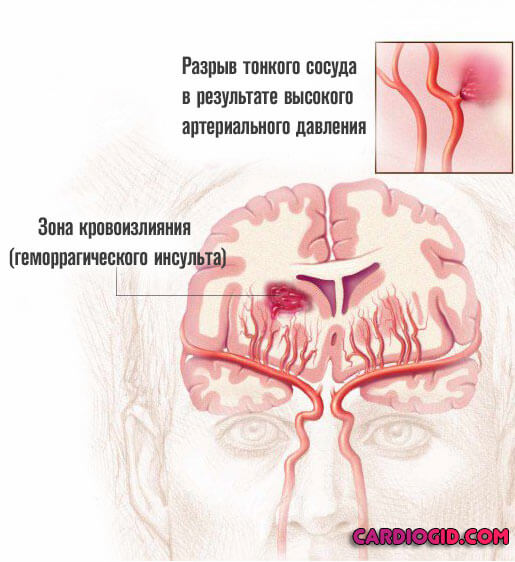
Кровоизлияние в мозг — это опасный патологический процесс, при котором артерии не выдерживают того или иного негативного влияния, разрываются, после чего жидкая соединительная ткань вытекает за пределы сосудов.
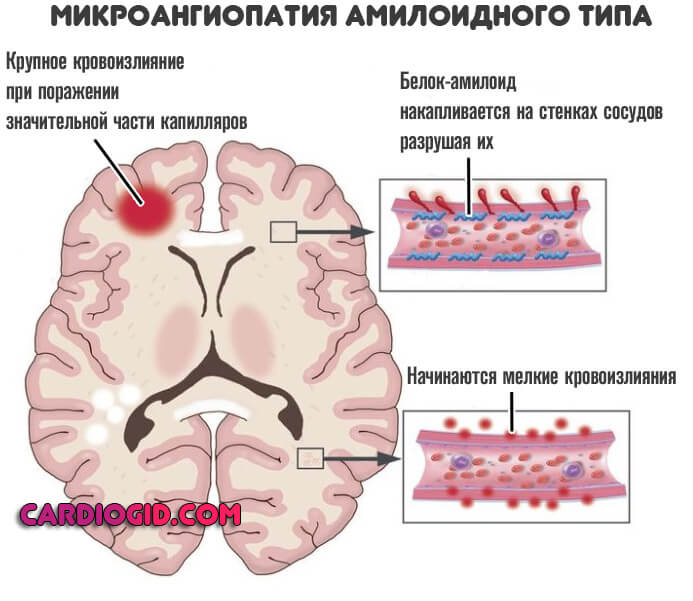
Есть и менее распространенный фактор, при котором артерия остается целой, но проницаемость ее растет в разы и клетки крови могут выходить за пределы стенок без препятствий и проблем.
Состояние крайне тяжелое, сопровождается выраженной клиникой. Летальность составляет в среднем 60%. Есть данные о менее благоприятных цифрах. Как минимум 85% пациентов становятся инвалидами после кровоизлияния. Основная возрастная категория пострадавших — 50-65 лет с тенденцией к росту по мере старения организма.
Есть у состояния и более известный синоним — геморрагический инсульт. Это одно и то же. Попробуем разобраться, что нужно знать о патологическом процессе, его особенностях, причинах и симптомах.
Содержание
Механизм становления
В основе развития расстройства лежит один фактор или сразу несколько патогенетических моментов. Что именно может повлиять на вероятность нарушения:
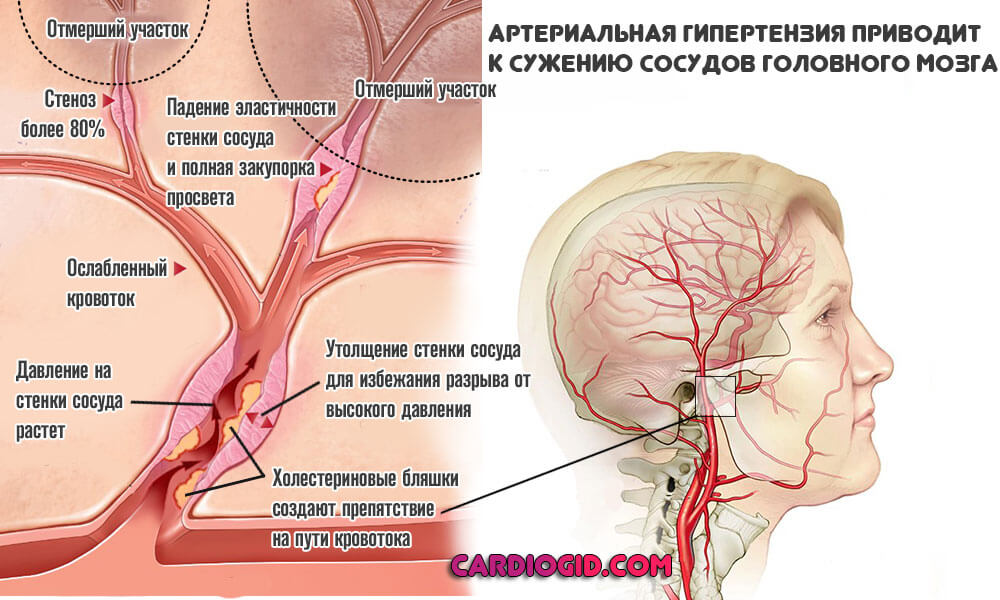
- Сердечно-сосудистые болезни. Представлены широкой группой диагнозов. В подавляющем большинстве случаев, геморрагический инсульт развивается как осложнение длительно текущей и нелеченой гипертонии. То есть стабильного и выраженного повышения артериального давления.
Как показывает статистика, на долю механизма приходится до 85% от общего числа кровоизлияний. Это абсолютное большинство. Единственный способ предотвратить неотложное состояние, это пройти качественное лечение основной патологии.
- Нарушения обменных процессов. В основном, отклонение движения липидов. То есть расстройство, при котором скорость депонирования и выведения жиров существенно отклоняется от условной нормы.
Патологический процесс приводит к другой проблеме — атеросклерозу. Когда на стенках сосудов образуются холестериновые отложения, которые мешают кровотоку. Результат — в разы повышается вероятность геморрагического инсульта и гибели от осложнений.
- Гормональный дисбаланс. Речь идет о самых разных расстройствах: от изменения качества и интенсивности синтеза половых веществ и до проблем с выработкой инсулина, соединений коры надпочечников.
- Наследственные причины. Механизм связан с пока еще не до конца изученным способом перехода рисков от родителей к детям. Само заболевание, конечно же, не передается.
Если у матери, отца, бабушки, дедушки произошел геморрагический инсульт, это не говорит, что у потомка случится то же самое. Но вероятность растет. Судя по всему — на несколько десятков процентов. Тема не до конца изучена, исследования продолжаются.
- Токсические поражения организма. Отравления парами неметаллов, некоторыми лекарственными препаратами. Риск геморрагического инсульта повышается при систематическом применении антиагрегантов, антикоагулянтов, гормональных средств.
- Некоторые формы анемий, заболеваний крови. Изменение реологических свойств соединительной ткани приводит к нарушению скорости и качества трофики систем, повышению артериального давления. В некоторых случаях растет проницаемость сосудов. Результат — увеличение риска кровоизлияния в мозг.
Механизмы существуют изолированно или сочетаются друг с другом. Этот вопрос нужно уточнять, поскольку от происхождения патологического процесса зависит стратегия терапии, ее суть.
Классификация
Состояние подразделяется по трем основаниям.
Первый критерий — это локализация нарушения. Наиболее часто встречаются такие варианты расстройства:
- Боковые.
- Лобарные.
- Подкорковые или субкортикальные.
- Таламические.
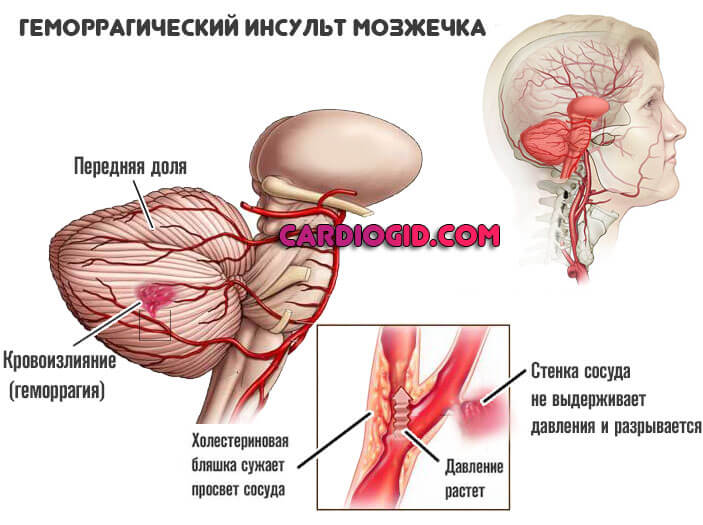
- Мозжечковые.
- Смешанные.
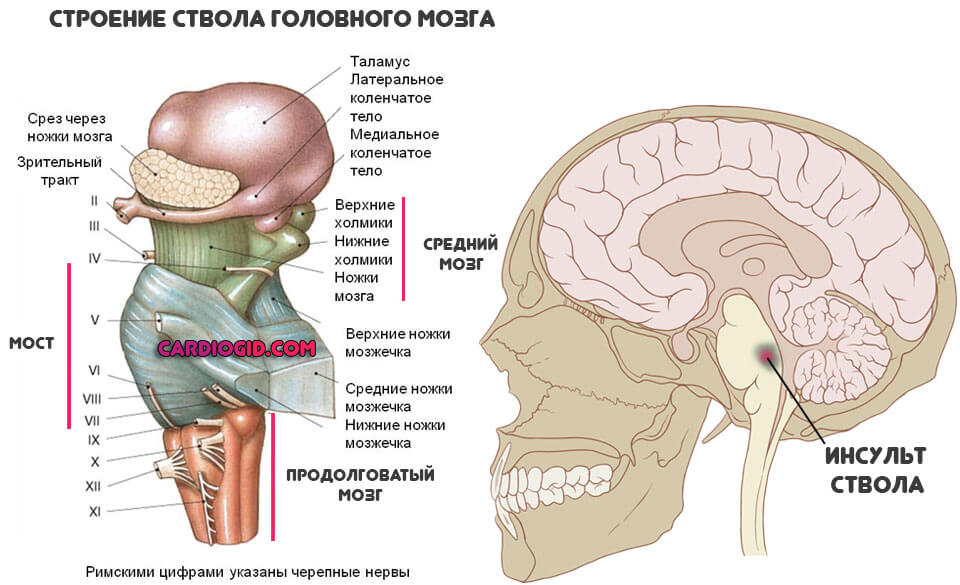
- Стволовые.
Скорее всего, пациенту без специальных знаний эта терминология ни о чем не скажет. Суть в другом. В зависимости от локализации патологического изменения, симптоматика будет той или иной. Плюс прогнозы определяются сутью расстройства и его расположением. Нужно четко знать, где произошло кровоизлияние.
Другое основание классификации — тип поражения.
Выделяют:
- Собственно паренхиматозный процесс. Когда кровь выходит в мозговые ткани и пропитывает их. Считается очень опасным типом расстройства. Потенциально более летальным, чем второй.
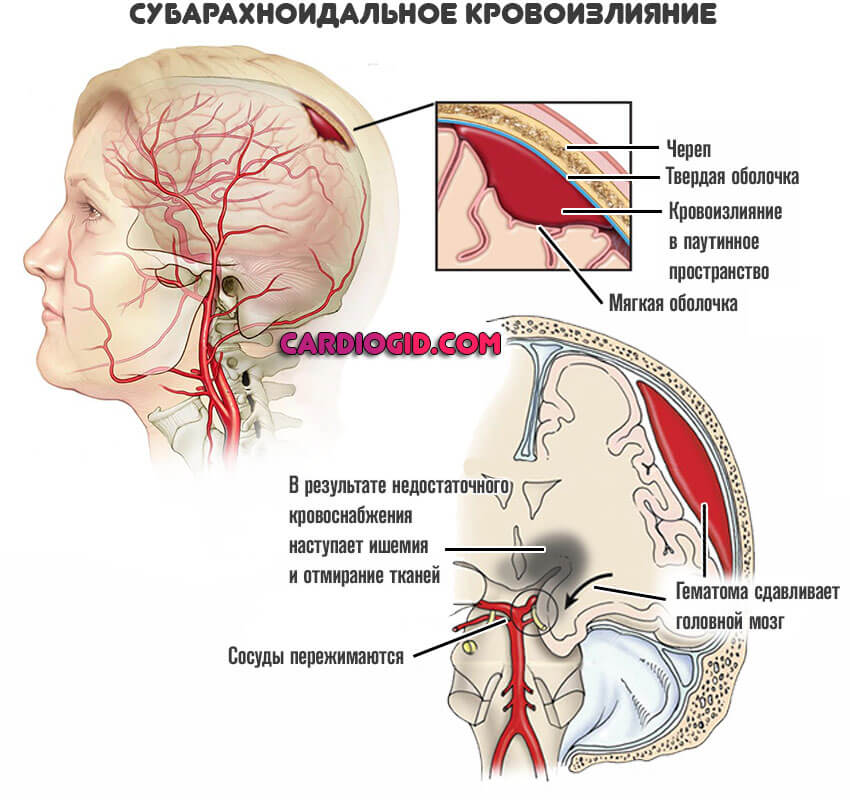
- Субарахноидальное кровоизлияние. Жидкая соединительная ткань выходит в пространство между церебральными оболочками. Основной патологический эффект касается компрессии мозга, в результате роста внутричерепного давления.
Однако риски меньше. Поскольку факторов поражения не так много, как в первом случае.
Третье основание классификации — тяжесть патологического процесса.
Называют такие варианты:
- Легкая степень. Если сила кровотечения в мозг минимальна. Встречается довольно часто. В некоторых случаях пациент вообще не понимает, что произошло, пока не нарастают неврологические расстройства. Прогнозы на восстановление хорошие.
- Средняя степень. Присутствует выраженная клиническая картина. Все заметно с первой же секунды патологического процесса. Отклонение требует срочной госпитализации и лечения в условиях реанимационного отделения. Даже в этом случае шансы на восстановление довольно туманные.
- Тяжелая форма. Не сулит пациенту ничего хорошего. Более чем в 80% случаев человек погибает от массивного отмирания тканей головного мозга. В 20% ситуаций остается глубоким инвалидом по тем же самым причинам. Шансы восстановить хотя бы основные функции церебральных структур, обеспечить адекватную жизнедеятельность почти отсутствуют.
Эти классификации активно применяются в медицинской практике для описания патологического процесса, его сути и динамики.
Причины
Факторы развития уже были названы ранее, стоит конкретизировать описанные механизмы и определить точных провокаторов. Среди таковых:
Гипертония
Стабильное повышение артериального давления. Считается самостоятельным заболеванием сердечно-сосудистого профиля. Встречается часто, особенно у пациентов старшей возрастной группы. Чуть ли не в 90% случаев, пусть и в разной степени тяжести.
Чем больше уровень АД, тем серьезнее риски. Поскольку сосуды находятся в состоянии постоянной повышенной нагрузки, быстрее изнашиваются. В определенный момент они просто не выдерживают и лопаются. Что и приводит к неотложному состоянию.
Причина кровоизлияния в мозг — это избыточное воздействие на внутреннюю выстилку артерии, ее мышечный слой, дистрофия и, как конечный результат — резкий разрыв и истечение жидкой соединительной ткани.
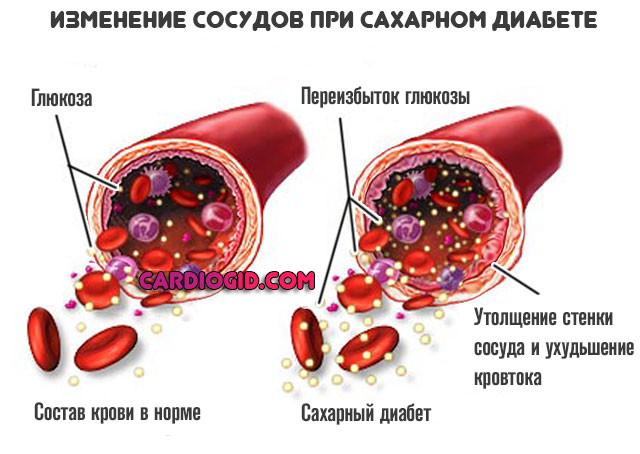
Сахарный диабет
Эндокринное заболевание, которое стоит особняком. Для него типично стабильное регулярное повышение уровня сахара в крови.
Помимо этого, патология несет опасность для всех тканей организма. В первую очередь, страдают как раз сосуды. Развивается патологическое сужение просвета артерий. Ткани недополучают питания.
Кроме того, нарастают явления дистрофии внутренней выстилки, мышечного слоя. Результат тот же самый, что и в предыдущем случае.
Заболевание не лечится как таковое, потому вероятность столкнуться с геморрагическим инсультом огромна и растет с каждым годом.
Кстати говоря, это один из основных факторов гибели пациентов с диабетом.
Курение
Субъективная причина. Проблема не только и не столько в никотине, сколько в других токсичных веществах. На качество сосудов влияют пары кадмия, мышьяка, сернистые структуры, углеродные соединения и прочие химикаты.
Если курить систематически, повышается вероятность инсульта. Поскольку сосуды быстро изнашиваются, сужаются.
Потребление алкоголя
Происходит примерно то же самое, только яды другие. При переработке этанола вырабатывается ацетальдегид и уксусная кислота. Они опасны для сердца, артерий. Что и становится тем виновником, который провоцирует кровоизлияние.
Потребление наркотиков
Если верить исследованиям, особенно рискуют пациенты-любители кокаина и синтетических психостимуляторов.
Причина внутримозгового кровоизлияния заключается в истончении стенок сосудов, повышении давления, дистрофии артерий. Результат очевиден.
Аритмии
Как ни странно, но и сам характер сердечного выброса обуславливает состояние сосудов. Получается так, что нагрузка на артерии распределяется неравномерно. То она высокая, то низкая. То давление растет, то падает.
В подобном авральном режиме организм работает постоянно. Ничем хорошим такое закончиться не может. Итогом аритмий становится кровоизлияние в мозг. При условии, что нарушения ритма не будут своевременно скорректированы.
Подробнее о видах аритмий, возможных рисках и лечении читайте здесь.
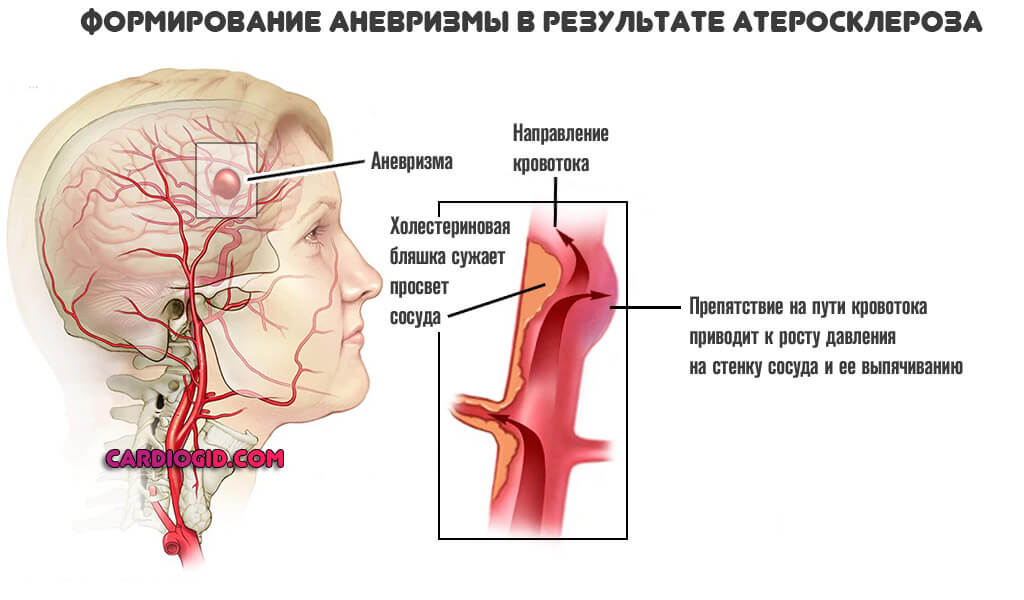
Атеросклероз
Отложение жировых соединений на стенках сосудов. Холестериновые бляшки мешают току крови. Результатом становится рост давления, поскольку приходится преодолевать сопротивление на местном уровне.
Постепенно артерия изнашивается, возможно стеночное выпячиваие сосуда (аневризма), тогда вероятность кровоизлияния в разы повышается. Имеет смысл лечить заболевание на самой ранней стадии, пока шансы на восстановление достаточно высокие.
Пороки сосудов
Врожденные или приобретенные расстройства. Например, слишком узкий просвет или дистрофия стенок. Возможны разные варианты. Суть в том, что они потенциально повышают вероятность инсульта.
Если такое изменение было обнаружено, нужно придерживаться правил профилактики: не перегружаться физически, правильно питаться и т.д. Стратегию помогает разработать лечащий специалист.
Пороки сердца
Также врожденные или приобретенные. Чаще всего имеют место анатомические изменения состояния клапанов.
Есть и более опасные варианты патологического процесса, комплексные. Подробнее о видах пороков сердца читайте здесь.
Лечением занимаются специалисты по кардиологии и профильные хирурги.
Ожирение
Повышенная масса тела ассоциирована с двумя нарушениями: ростом артериального давления (гипертензией) и изменением характера липидного обмена (атеросклерозом).
Анемии
В основном, редкие формы патологического процесса. Обуславливают расстройство очень нечасто, не более чем в 0.5% случаев.
Неправильный образ жизни
Питание с высоким содержанием жиров, углеводов, также сидение на одном месте, недостаток подвижности (так называемая гиподинамия). Повышают риск, но сами собой не обуславливают кровоизлияние в мозг.
Нарушения гормонального фона
Рост концентрации веществ коры надпочечников, гипофиза или щитовидной железы.
Применение некоторых препаратов
Для повышения текучести крови, оральных контрацептивов, прочих медикаментов.
Эти причины нужно устранять и как можно быстрее. На ранних стадиях предотвратить непоправимое еще удается.
Симптомы-предвестники
Предшествующие признаки или так называемая аура развиваются не всегда. Это скорее исключение из правил, поскольку с основной части случаев наблюдается как раз обратное.
Кровоизлияния возникает внезапно. Если же говорить о проявлениях, которые подскажут приближение неотложного состояния, они могут быть такими:
- Сильный жар в груди, приливы к лицу. Внезапное ощущение, которое возникает ни с того, ни с сего. Объективных причин, как правило, нет.
- Онемение половины лица. Помимо этого, возможно покалывание. Парестезии указывают на резкую, острую ишемию. Это очень тревожный признак, даже если после него ничего не последовало. На такие «звонки» нужно обращать пристальное внимание и срочно бежать к врачу.
- Проблемы с восприятием речи. Родной язык, на котором человек говорил долгие годы, вдруг оказывается непонятным. Это первый признак нарушения питания височных долей мозга, в которые возможно излияние крови.
- Проблем с координацией движений. Острое головокружение. Может закончиться падением и травмами.
Все возможные симптомы предынсульта у женщин подробно описаны здесь.
Признаки острой фазы
Комплекс проявлений отклонения очень яркий и хорошо заметный, поскольку поражение тяжелое.
Геморрагический инсульт намного тяжелее, чем его ишемический «собрат», поскольку накапливается целая группа факторов, которые влияют на функциональную активность мозга.
Среди них:
- Собственно острое нарушение питания того участка церебральных структур, который получал кислород и полезные вещества по разрушенному сосуду. Как правило, в случае с ишемическим инсультом все на этом и заканчивается. Но только не при церебральном кровоизлиянии.
- Воспалительные, некротические процессы в самом очаге нарушения трофики. Развиваются практически сразу же. Продолжают патологические изменения и усложняют их. Страдает как сам магистральный сосуд, так и нервные ткани на местном уровне, что только усугубляет положение вещей.
- Воспаления по периферии. Изменение структуры нервных тканей за пределами самого очага.
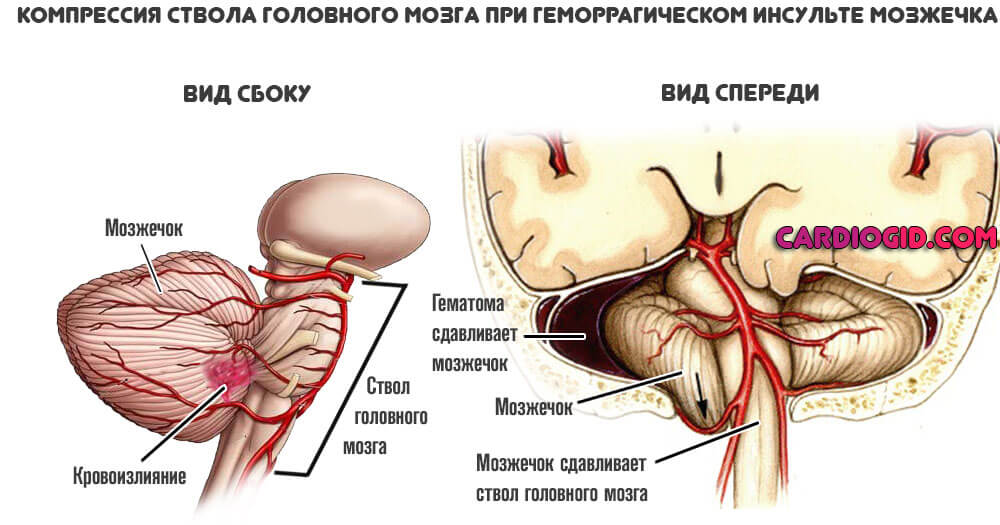
- Компрессия мозга сгустком скопившейся крови. Пространство черепной коробки замкнутое и не меняется. Потому любые отклонения подобного рода потенциально смертельны и опасны.
Жидкая ткань давит на нервные волокна и вызывает вторичные ишемические процессы, а затем и возможный некроз с постепенным развитием неврологического дефицита.
Симптомы кровоизлияния в мозгу обусловлены кумулятивным эффектом разных поражающих факторов, компрессии, некроза в очаге инсульта, ишемии тканей, которые не получают питания и кислорода.
Что касается конкретно самой клинической картины, признаки будут такими:
- Острая головная боль, невыносимая и очень сильная — это первое проявление кровоизлияние в структуры головного мозга. Возникает молниеносно, внезапно и провоцирует вынужденные положения тела. Человек пытается найти позу, в которой ощущение будет менее заметным.
- Головокружение. Изменение восприятия пространства, нарушения ориентации в окружающей реальности. Человек также не может координировать свои собственные действия. Вынужден принимать позу сидя или лежа. В том месте, где его застало неотложное состояние.
- Нарушения речи. Поскольку мимические мышцы, весь артикуляционный аппарат парализованы. Также возможны проблемы с восприятием чужих высказываний. Афазия развивается внезапно и держится на протяжении долгих месяцев.
Подробнее о процессе реабилитации после инсульта читайте в этой статье.
- Тошнота, рвота. Развиваются столь же внезапно. Причем совершенно не важно, принимал человек пищу или же нет.
- Онемение половины тела. Результат паралича или пареза. Расстройство затрагивает сторону, противоположную той, где случилось кровоизлияние в мозг. Поскольку организация нервной деятельности зеркальная, перекрестная. Постепенно чувствительность может восстановиться или же станет только сильнее.
- Непереносимость звуков, запахов. Всего того, что влияет на анализаторы, органы чувств. Все подобные воздействия провоцируют приступ сильной головной боли, тошноты и рвоты. Все проявления становятся интенсивнее.
- Тахикардия. Учащение сердечных сокращений. Рефлекторное явление. Большой опасности обычно не несет, но создает для пациента дополнительный дискомфорт.
- Простейшие визуальные галлюцинации. Признаки кровоизлияния в мозг — мерцание мушек, молний, яркий точек перед глазами, пациент видит вспышки синего, золотистого цвета, черные пятна и геометрические фигуры. Это результат скудного питания затылочной доли головного мозга. В отсутствии достаточного количества кислорода кора приходит в возбуждение и начинает сама продуцировать несуществующие образы.
- Потеря сознания. Обморок — типичный признак кровоизлияния в мозг, развивается в 4 этапа: от ощущения нереальности до собственно самого синкопального эпизода. В среднем, на полное становление состояния уходит от 1 до 5 минут. При обширном кровотечении возможна кома.
Это общие признаки расстройства.
Очаговые проявления
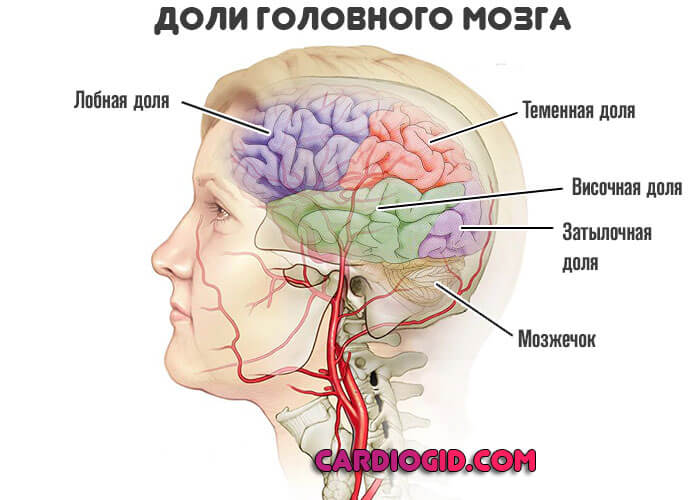
В этом случае все зависит от локализации патологического процесса, того, какой участок церебральных структур недополучает питания и кислорода.
- При поражении лобной доли — эпилептические приступы, нарушения поведения, мышления, двигательной активности.
- Теменной области — расстройства обоняния, осязания, потеря способности считать, читать.
- Височных структур — слуховые обманы восприятия, судорожные припадки, нарушения памяти.
- Затылочной доли — визуальные галлюцинации, проблемы со зрением.
- Мозжечка и экстрапирамидной системы — потеря равновесия, расстройства координации движений, головокружение.
Клинику нужно срочно купировать, как и первичный патологический процесс.
Диагностика
Времени на обследование не так много. Нужно срочно доставить человека в стационар, изучить его общее состояние и начинать действия.
Экстренный перечень мероприятий такой:
- Измерение артериального давления.
- Быстрый опрос пациента, если он в сознании.
- Выслушивание сердечного звука.
- Базовое неврологическое обследование. Проверка рефлексов.
Далее проводят первичные мероприятия по восстановлению функциональной активности организма. Как только состояние становится стабильным, есть время изучить ситуацию подробнее.
Назначаются специальные обследования:
- Сбор анамнеза.
- УЗДГ головного мозга. Дуплексное сканирование сосудов церебральных структур. Чтобы оценить качество местного кровотока.
- РЭГ. С целью выявить электрическую активность нервных тканей.
- МРТ. Чтобы оценить степень поражения и перспективы восстановления. Разработать тактику терапии.
- Анализ на гормоны, также биохимия крови с расширенной картиной по липидному спектру.
Диагностика проходит под контролем невролога. Привлекают также кардиолога, нейрохирурга, эндокринолога, если в этом есть необходимость.
Времени в обрез. Первые несколько суток и даже месяцев присутствует реальный риск рецидива. Второй геморрагический инсульт не переживает никто.
Полный алгоритм оказания первой помощи при инсульте читайте тут.
Лечение
Терапия этиотропная и симптоматическая. То есть нужно бороться как с проявлениями, так и с причинами патологического процесса.
Если говорить о коррекции основного фактора:
- Гипертония. Назначаются препараты для снижения артериального давления. Блокаторы кальциевых каналов, ингибиторы АПФ, сартаны, средств центрального действия, мочегонные. В строго выверенных дозировках.
- Диабет. Диета с низким содержанием углеводов и без сахара. Инсулин по потребности, во время острого приступа.
- Вредные привычки. Отказ от сигарет, спиртного, наркотиков. Если это нужно — помощь нарколога.
- Аритмии. Специализированные средства для восстановления: Амиодарон, Хинидин, бета-блокаторы.
- Атеросклероз. Фибраты, статины, никотиновая кислота. Коррекция рациона.
- Пороки сердца и сосудов. Операция. Пластика или протезирование.
- Анемии. Зависит от типа. Применение препаратов железа, витаминов и др.
- Нарушения гормонального фона. Коррекция синтетическими заместителями веществ или же прочие методы. По ситуации.
- Неправильный образ жизни. Достаточный уровень физической активности, питьевой режим и т.д.
- Применение некоторые препаратов. Отказ или замена медикаментов.
Лечение кровоизлияния в мозг касается устранения самой причины патологического процесса и коррекции симптомов нарушения.
Прогноз
Перспективы зависят от основного расстройства. Отталкиваться нужно от диагноза. Только потом можно давать конкретные выкладки по перспективам восстановления.
Вопрос лучше адресовать своему лечащему врачу, который в курсе ситуации.
Возможные последствия
Последствие кровоизлияния в головной мозг касаются неврологического дефицита, нарушений функциональной активности нервных тканей, всех органов и систем.
Среди возможных осложнений:
- Потеря или расстройства речи.
- Изменения в поведении, эмоциональной составляющей.
- Проблемы в работе органов чувств.
- Когнитивные отклонения. Страдают мышление, память, восприятие, концентрация внимания.
- Инвалидность.
- Глубокое вегетативное состояние.
- Гибель.
Все возможные последствия правостороннего инсульта, с которыми рискует столкнуться пациент, описаны в этой статье.
Кровоизлияние в головной мозг — это неотложное и очень опасное расстройство с высокой летальностью. Выживаемость обуславливается тяжестью отклонений и малым количеством времени на действия со стороны врачей. Важно не упустить момент.
Лечение проходит в реанимации. Прогнозы туманные.