Нарушения работы сердца встречаются по разным оценкам, у каждого пятого-седьмого человека на планете. Подавляющее большинство пациентов понятия не имеют, что больны и нуждаются в лечении. Отсюда высокий процент смертности от коронарной недостаточности, внезапной остановки и инфаркта миокарда.
Ишемия сердца — это острое или хроническая нарушение питания и обеспечения кислородом мышечного слоя. Составляет основу такого заболевания, как ИБС. Проявляет себя несколькими способами.
Согласно международному классификатору МКБ-10, подобного диагноза не существует. Объективно нарушение представлено группой состояний:
- Аритмии.
- Стенокардия.
- Острое падение трофики (инфаркт).
- Недостаточность (ХСН).
- Асистолия (остановка сердца).
ИБС — это невыраженное до определенного момента состояние. В латентной, спящей фазе оно может находиться несколько лет. Пока организм способен компенсировать ишемию, проявлений не будет.
Затем же картина нарастает как снежный ком, разворачиваясь буквально за несколько месяцев, если не недель. Определить патологию не трудно.
Лечение на первом этапе стационарное. Затем корректируется амбулаторно. Консервативное (медикаментозное). Операции малоэффективны.
Содержание
Суть патологии и механизм развития
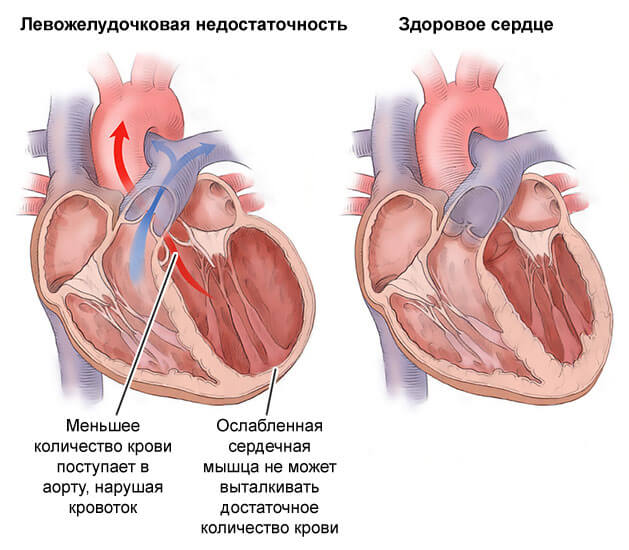
Во всех случаях ишемии наблюдается падение сократительной способности миокарда. В результате порока, перегрузки на фоне роста артериального давления или других факторов.
В плане абстрактного рассмотрения патогенеза это не столь важно. Поскольку сердце не способно нормально биться, количество крови, которая выбрасывается в аорту и движется по большому кругу, падает.
А это значит, что органы и ткани, в том числе сам миокард недополучают кислорода, полезных соединений.
Процесс зацикливается. Если не устранить первопричину, в норму сократительная способность не придет.
При этом, даже купирование этиологического фактора не вернет сердце в норму если развились органические изменения. Они уже необратимы.
Но есть шанс компенсировать состояние и забыть о патологии на долгие годы, если не навсегда.
Ишемическая болезнь не подлежит тотальному излечению, но при назначении правильного курса терапии продолжительность и качество жизни не отличаются от таковых у здоровых людей.
Формы ИБС
Патология подразделяется по нескольким основаниям. Главное — это тип процесса. Классификация уже была названа выше:
- Стенокардия.
- Аритмия.
- Инфаркт.
- СН (недостаточность).
- Коронарная смерть.
Иногда также выделяют кардиосклероз, рубцевание участком миокарда и выпадение их из деятельности.
Специфических проявлений нет. Обычно патология развивается после инфаркта. Признаки идентичны таковым при ХСН (недостаточности).
Другой способ подразделения — локализация нарушения:
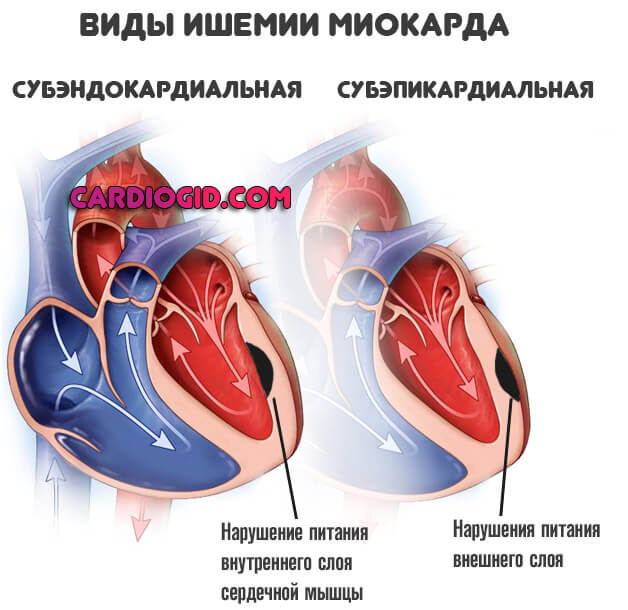
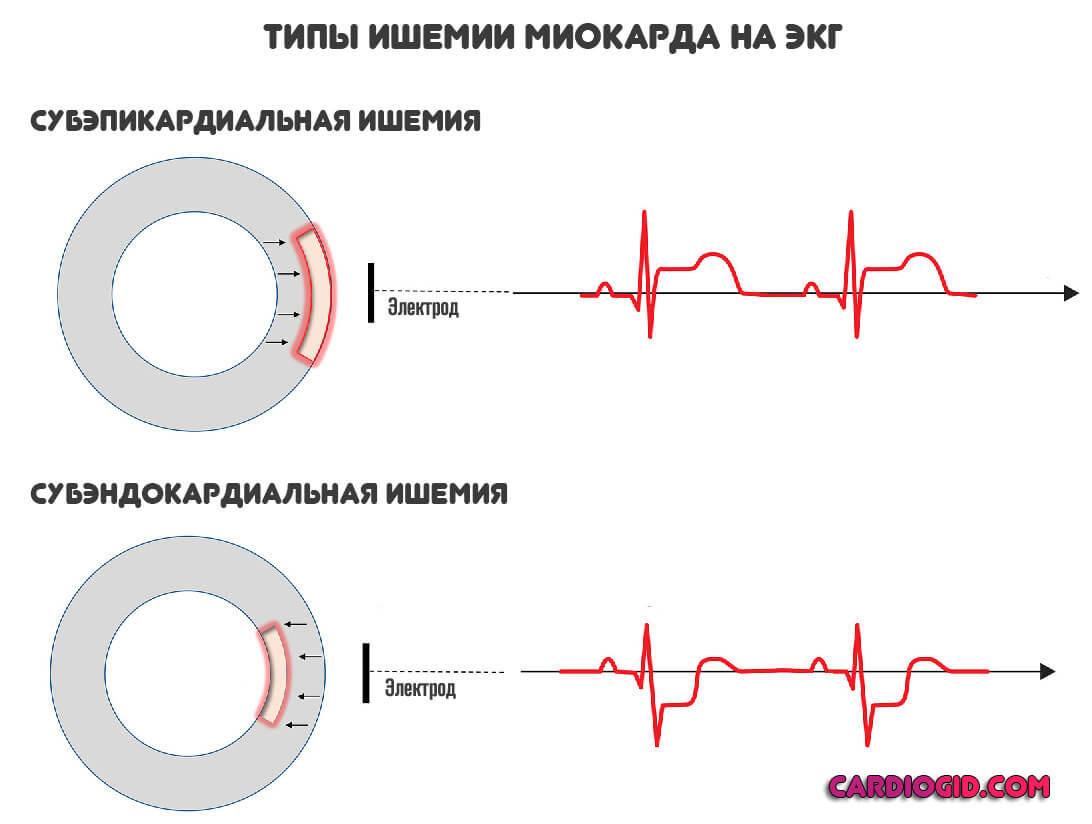
- Субэндокардиальная ишемия миокарда. Ослабление питания внутреннего слоя сердечной мышцы. Считается более тяжелым состоянием. Имеет несколько худший прогноз в плане вероятности развития инфаркта. Но это не гарантия.
- Субэпикардиальная форма. Нарушается снабжение кровью наружного участка мышцы.
Принципиальных отличий в терапии нет. Разграничить два типа могут только врачи-диагносты во время обследования, проведения ЭКГ.
Симптомы ишемии миокарда
Симптомы ИБС напрямую зависят от того, какая форма ишемии развивается. На первом этапе независимо от дальнейшего сценария признаков нет вообще. Пациент находится в полном неведении.
Максимум, что может намекнуть на становление проблемы — ускорение биения сердца после интенсивной физической нагрузку, слабые жгучие боли в грудной клетке, которые проходят в считанные секунды. Далее вариантов несколько.
Стенокардия
Протекает приступами. Каждый такой эпизод сопровождается характерными моментами:
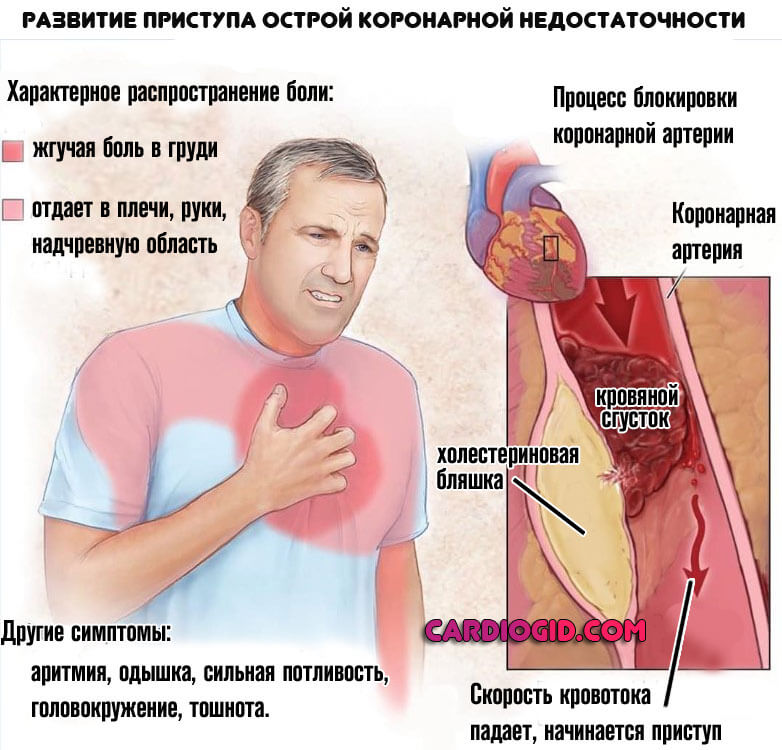
- Боли в грудине средней или малой интенсивности. Жгучие, давящие. Почти не бывают ноющими, тянущими, тем более острыми кинжальными. Возникают внезапно или, чаще, после физической нагрузки, стресса, переохлаждения. Отдают в левую руку, лопатку, челюсть, зубы, лицо вообще, также шею. Продолжаются не более получаса, спонтанно регрессируют. Прием Нитроглицерина эффективен, полностью купирует неприятное ощущение.
- Тахикардия. Также внезапная. Увеличение частоты сердечных сокращений до уровня 120-180 ударов в минуту. Имеет синусовый характер на ранних этапах, потому большой опасности не несет. Зато существенно снижает качество жизни. Характерный признак ишемии сердца.
- Страх, паника. Разновидность невротического расстройства. Развивается не у всех, примерно у 60% пациентов с повторным эпизодом стенокардии или у 95% больных с первым. Не зависит от пола и возраста. Пациент в момент начала приступа тревожный, не находит себе места. Наблюдается возбуждение, увеличение двигательной активности. По мере нормализации состояния паническая атака сменяется либо восстановлением психического статуса, либо ступором. Но длится нарушение не долго, около 10-30 минут.
- Одышка. В состоянии полного покоя. Стенокардия приводит к невозможности нормального газообмена, падению сократительной способности мышечного слоя. Отсюда отклонение выброса крови в малый, легочный круг. Ткань не насыщается O2, как следствие — временные нарушения.
- Головокружение, цефалгия (болевой синдром в затылке, темени, висках), потеря сознания, неоднократные обмороки. Встречаются относительно редко, чаще при повторных эпизодах патологического процесса.
В момент острого состояния наблюдаются бледность кожных покровов и слизистых оболочек, цианоз носогубного треугольника, слабость, сонливость, повышенная потливость. Стенокардия (острая коронарная недостаточность) продолжается от нескольких минут до получаса.
Инфаркт
Похож на предыдущее состояние, но протекает тяжелее. Острее и дает больше осложнений. Симптомы идентичны (подробные признаки у женщин описаны здесь, проявления у мужчин — тут).
Отличий несколько. Основное — болевой синдром во много раз сильнее или же продолжается свыше 30 минут. Отграничить оба процесса способен только врач и то не сразу.
Аритмии разных типов
Считаются симптомами сами по себе. Встречается несколько видов, обусловленных ишемическими процессами в сердечном слое.
- Синусовая тахикардия. Стимуляция работы естественного водителя ритма. Особого скопления клеток, которые способны к самостоятельному возбуждению и созданию электрического импульса. Он в свою очередь вызывает сокращение всего миокарда.
Ускорение работы приводит к росту ЧСС, но пульс обычно правильный, хоть и частый. Симптомы минимальны. Слабость, одышка, нарушение переносимости физической нагрузки.
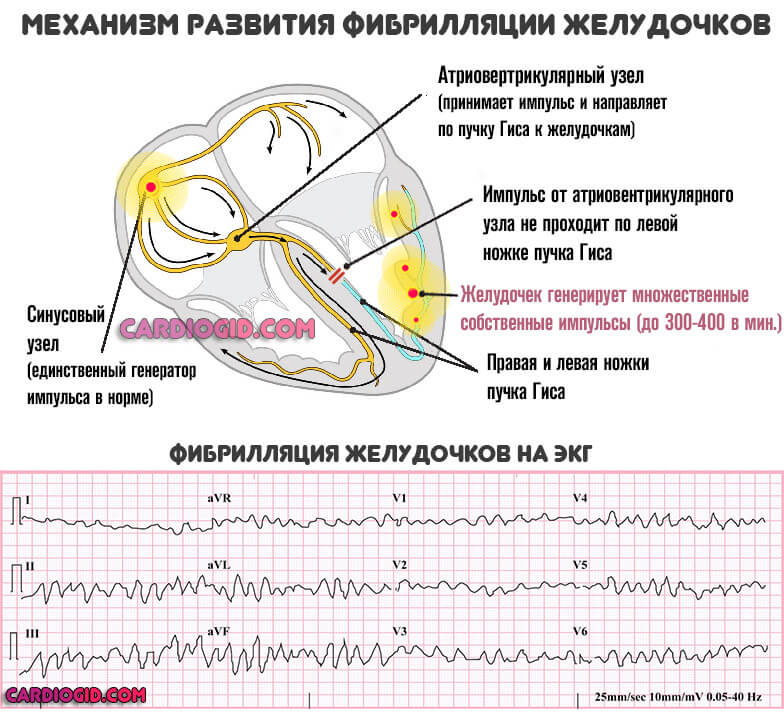
- Фибрилляция желудочков или предсердий. Так называемая мерцательная аритмия или трепетание. Вызывается недостаточной проводимостью структур сердца в результате малого объема питания.
Может возникнуть сразу ли позже, зависит от индивидуальных черт организма. Отдельные камеры начинают сокращаться в своем ритме. Сократительная способность падает.
Хаотичные движения, раскоординация приводят к рефлекторной остановке работы и чаще всего смерти.
Симптомы: одышка, боли в грудной клетке. Главное — ощущение трепетания, переворачивания в груди, пропускания, замирания.
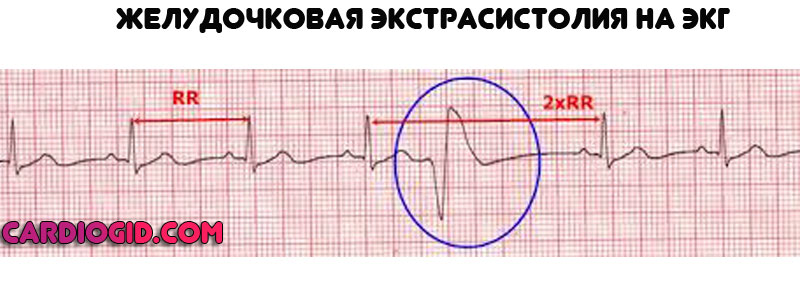
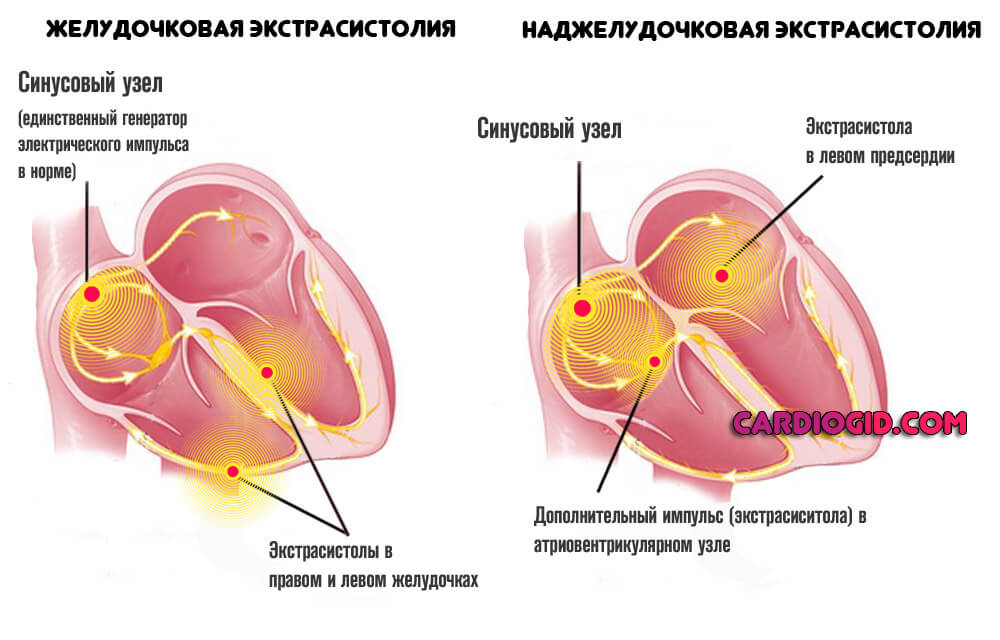
- Экстрасистолия. Обычно групповая (по типу бигеминии, тригеминии). Возникновение внеочередных ударов, которые вклиниваются в нормальный ритм.
Несет опасность остановки сердца. Выявляется относительно просто, достаточно ЭКГ. Субъективно ощущается как лишние сокращения в процессе нормальной работы органа, идет один за другим.
Сердечная недостаточность
Острая форма проявляет себя как инфаркт, но с преимущественно аритмической симптоматикой, нарушением работы головного мозга (обмороки, невозможность ориентации в пространстве, цефалгия и локализацией болевого синдрома в затылке).
Хроническая же дает о себе знать вялыми проявлениями, которые прогрессируют по мере развития патологического процесса:
- Нарушения дыхания. Рост количества движений в минуту.
- Нестабильность артериального давления. Падения и взлеты, порой в течение одного-двух часов показатель может измениться несколько раз. Это чревато инсультом, острым нарушением мозгового кровообращения.
- Аритмии. По типу брадикардии, урежения ЧСС.
- Слабость, постоянная сонливость. Астенические проявления дополняются депрессией, постоянно пониженным фоном настроения.
- Непереносимость физических нагрузок. Возникает одышка, тахикардия.
- Бледность кожных покровов, цианоз (посинение) носогубного треугольника.
Проявления неспецифичны. Чтобы отграничить патологические процессы, нужны хотя бы минимальные медицинские познания.
Асистолия
Развивается в считанные секунды. В первый момент пациент чувствует тяжесть в грудине, одышку, затем теряет сознание.
Если в течение нескольких минут не провести реанимацию, вернуть человека будет невозможно.
Предвестников как таковых нет. Разве что аритмии, которые повышают риск неотложного состояния в несколько раз (не считая синусовой тахикардии, она практически не провоцирует остановку сердца).
Дифференциальная диагностика и как своими силами отличить одно состояние от другого?
При развитии какого-либо проявления, рекомендуется обращаться к кардиологу или же вызывать скорую помощь. Еще до приезда докторов можно примерно определить характер нарушения.
- Стенокардия. Типичная черта — средняя по силе или слабая боль в грудной клетке, продолжается менее 30 минут. Затем приступ проходит сам. Прочие заболевания при ишемии вообще не дают такого симптома.
- При инфаркте боль сама не проходит никогда. Она сильнее в разы или такая же, но продолжается больше получаса. Выражены и прочие описанные выше моменты.
- Острая сердечная недостаточность отграничивается по характеру клинической картины. Превалирует аритмия, разного типа. Чаще урежение ЧСС. Что же касается боли — ее почти не бывает.
Хроническая разновидность процесса и вовсе не склонна к острому течению. Клинические признаки нарастают постепенно: одышка, нарушение ритма, церебральные проявления и так далее.
Симптомы ишемии сердца — не точные диагностические признаки. Чтобы ее выявить, проводится группа мероприятий:
- Устный опрос пациента, сбор анамнеза. На консультации у кардиолога. Врач ориентируется по представленным выше моментам, чтобы прикинуть характер проблемы.
- Измерение артериального давления и ЧСС. Первый показатель остается в норме почти всегда, не считая сердечной недостаточности и аритмических процессов. Второй нарушен во всех случаях.
- Аускультация. Не дает характерных проявлений.
- Суточное мониторирование по Холтеру. Для оценки жизненно важных показателей на протяжении 24 часов.
- Электрокардиография. Основная методика в деле диагностики и дифференциации указанных патологий.
- Эхокардиография. УЗИ-исследование. Показывает последствия инфаркта, стенокардии, недостаточности. Органические дефекты или приобретенные пороки.
- МРТ по необходимости.
Кроме того, проводится дифференциальная диагностика с внесердечными патологиями. Может потребоваться рентген грудной клетки (не флюорография), исследование пищеварительного тракта (хотя бы УЗИ), оценка функционального состояния позвоночника (незаменимый способ — МРТ).
Безболевая ишемия миокарда также будет видна по результатам инструментальных исследований. Чаще ИБС на ранних стадиях — случайная находка.
Причины
Основные факторы развития, которые могут быть выявлены в ходе диагностики:
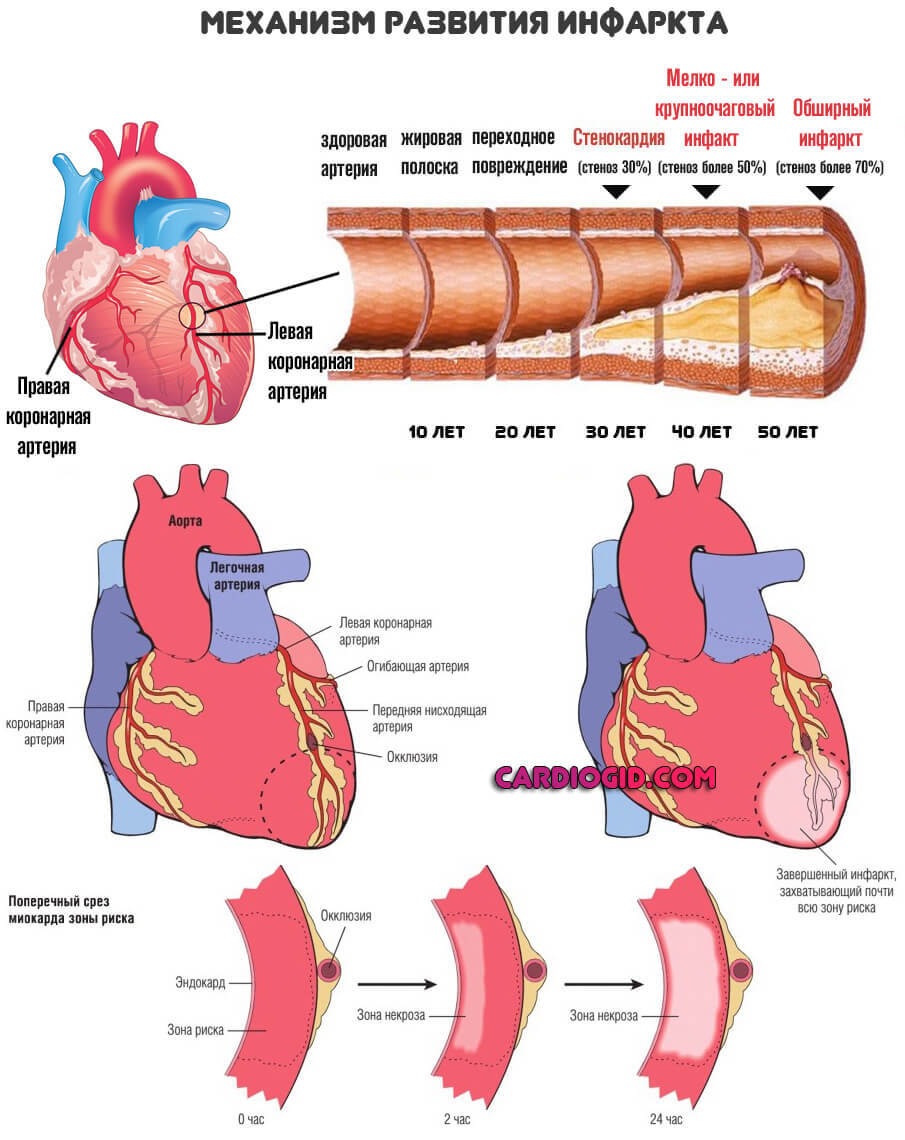
- Перенесенный инфаркт и развившийся в итоге кардиосклероз. Острое нарушение питания сердечной мышцы.
- Артериальная гипертензия, особенно продолжающаяся более нескольких лет, на второй-третьей стадиях со стойким ростом показателей тонометра.
- Пороки кардиальных структур. Врожденные и приобретенные.
- Потребление спиртного, курение (особенно продолжительное), наркотиков, самолечение антибиотиками, нейролептиками, антидепрессантами, транквилизаторами, эстрогенными оральными контрацептивами (противозачаточными).
- Возраст более 45 лет и принадлежность к мужскому полу как фактор риска.
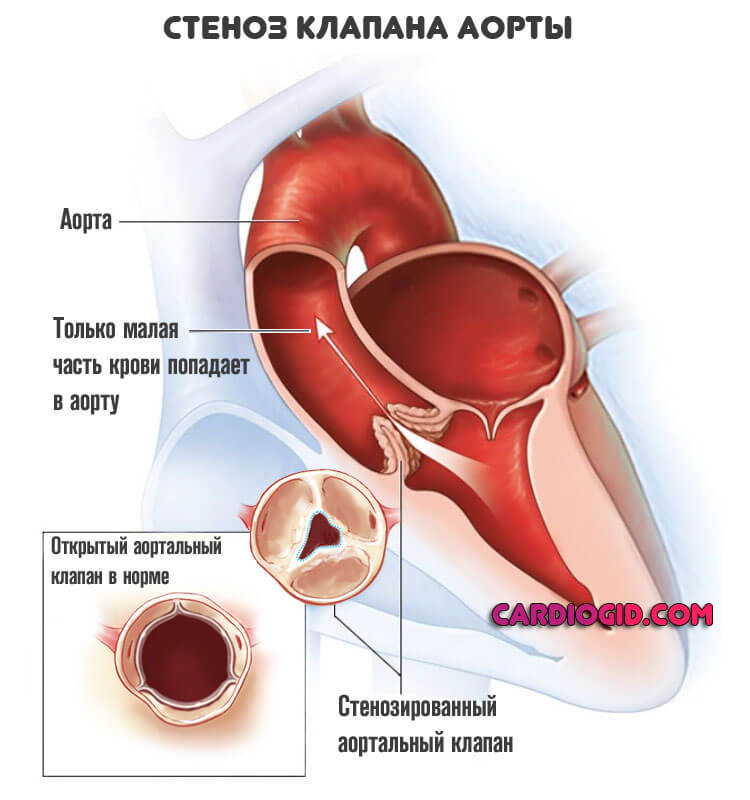
- Атеросклероз. Закупорка коронарных артерий холестериновыми бляшками стеноз (сужение) сосудов.
- Сахарный диабет.
- Гипер- или гипотиреоз. Неадекватная продукция гормонов щитовидной железы.
Также роль играет семейный анамнез. Многие обменные нарушения имеют генетическую обусловленность. Причины ишемии — в метаболических отклонениях, сосудистых и собственно сердечных проблемах.
Лечение
Терапия проводится в кардиологическом отделении или амбулаторно, если тяжесть состояния отсутствует. Основу составляет применение медикаментов.
Важно решить три задачи: устранить первопричину патологического процесса, снять симптомы, предотвратить осложнения. Направления реализуются разными путями, только последнее интегрировано в предыдущие два.
Борьба с первопричиной предполагает назначение препаратов нескольких групп:
- Статины. Растворяют холестериновые бляшки, выводят липидные структуры из организма. Необходимы для борьбы с атеросклерозом. Наиболее популярное средство — Аторис.
- Тромболитики. Не дают формироваться кровяным сгусткам, нормализуют текучесть соединительной ткани. Гепарин или Аспирин-Кардио.
- Противогипертонические. От ингибиторов АПФ и антагонистов кальция до препаратов центрального действия. Нормализуют артериальное давление.
Бета-блокаторы. Понижают уровень АД и восстанавливают ритм, снимают увеличение ЧСС. - Кардиопротекторы. Защищают сердце от негативных влияний, также улучшают питание миокарда. Милдронат.
- Средства на основе магния и калия (Аспаркам и другие).
Симптоматические медикаменты:
- Антиаритмические. По показаниям, считаются тяжелыми лекарствами, не подходят для продолжительного приема. Используются курсами. На усмотрение специалиста. Амиодарон или Хинидин как основные.
- Бета-блокаторы. Анаприлин, Метопролол, Карведилол.
Сердечные гликозиды не назначаются.
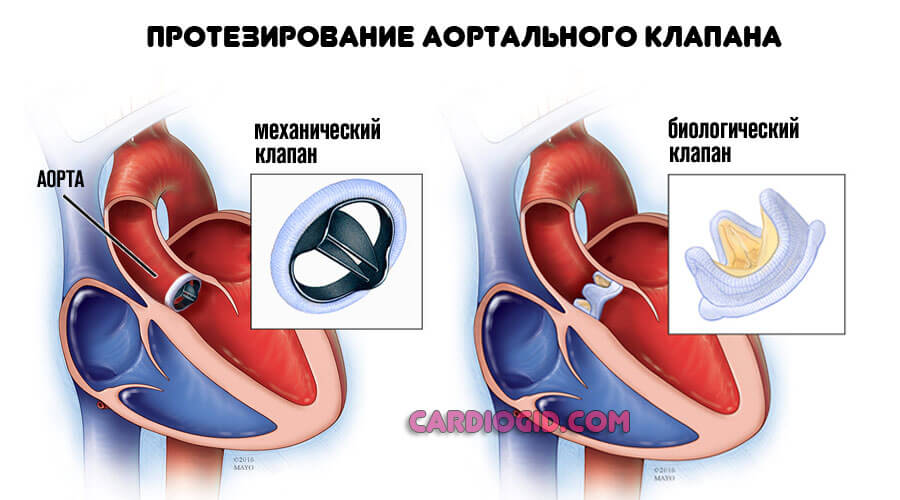
Причиной развития ишемии миокарда может быть и порок, анатомический дефект. Чаще страдают перегородки и клапаны (трикуспидальный, аортальный или митральный). В таком случае не обойтись без хирургического вмешательства.
Операция заключается в протезировании пораженного участка. Реже пластике, восстановлении анатомической формы, целостности тканей. Но это почти никогда не приносит результата. Замена предпочтительнее.
На протяжении всей последующей жизни необходимо придерживаться ряда ограничений. Одних таблеток недостаточно.
Чаще всего ИБС и ишемия миокарда вообще — хронические состояния, которые могут быть скорректированы, компенсированы, но полностью не устраняются никогда.
Какие рекомендации дают специалисты:
- Отказ от курения, спиртного.
- Коррекция рациона. Минимум жира, жареного, копченостей, полуфабрикатов, солений, тонизирующих напитков. Соль до 7 граммов в сутки. Но не менее 3-4. Показан лечебный стол №10 или, лучше, консультация диетолога, назначение индивидуального рациона.
- Полноценный отдых в течение хотя бы 7-8 часов за ночь.
- Прогулки на свежем воздухе, недостаток движения повышает риски.
Все вопросы стоит обсудить с лечащим врачом, уточнить у него характер ограничений.
Прогноз
Зависит от момента обнаружения, степени функциональных и органических нарушений со стороны кардиальных структур, качества назначенного лечения.
Если нет опасных форм аритмии, предынфарктного состояния, отсутствует некроз в анамнезе — благоприятный.
Наличие проявлений со стороны головного мозга, перенесенные инфаркт, инсульт, позднее выявление сопровождаются худшим прогнозом.
Но в целом, лечение даже на выраженных стадиях дает хорошие результаты и позволяет долго, качественно жить. Важно не затягивать с посещением кардиолога.
Вопросы и уточнения лучше адресовать ведущему специалисту (потому было бы неплохо обращаться к одному и тому же доктору).
Последствия и осложнения ИБС
Среди негативных результатов течения патологии:
- Инфаркт.
- Остановка сердца.
- Сосудистая деменция. Похожа на болезнь Альцгеймера, но потенциально обратима.
- Инсульт. Некроз тканей головного мозга.
- Смерть как итог или инвалидность.
В один момент гибель не наступает. На формирование ишемической болезни требуются годы, не считая только инфаркта, который рушит здоровье в один момент.
Последствия ишемии миокарда летальны, предотвращение осложнений — задача терапии.
Ослабление питания сердечной мышцы и ИБС как характерный синдром — результаты сторонних процессов. Лечение плановое или срочное, зависит от случая. Прогнозы в основном хорошие. Важно не упустить момент.