Аритмия сердца — это изменение характера сердечной деятельности, отличное от нормальной, которое имеет множество видов. Согласно данным медицинской статистики, примерно 80% пациентов хотя бы раз в своей жизни сталкивались нарушением работы мышечного органа, у 20% это отклонение имеет стойкий характер. Но только 2-5% обращаются к врачу своевременно.
Это обуславливает высокую летальность среди «сердечников». Заранее не известно, какая форма аритмии имеет место в том или ином случае.
Разновидностей патологического процесса существует три группы.
- Первая — тахикардия. Ускорение частоты сокращений органа.
- Брадикардия — обратное явление.
- Последняя категория наиболее многочисленна и включает в себя перебои в работе органа (разные интервалы между ударами и тому подобные моменты).
Опасность представляют лишь некоторые формы аритмии, при этом даже сравнительно мягкие разновидности имеют тенденцию со временем перерастать в нечто большее. Так, наиболее распространенная синусовая тахикардия постепенно укореняется в организме, дополняется мерцательным компонентом.
Справиться с проблемой можно только под контролем кардиолога, лучше в условиях стационара.
Содержание
Виды и симптомы аритмии
Существует несколько видов болезни, они имеют схожие проявления, но не идентичное происхождение.
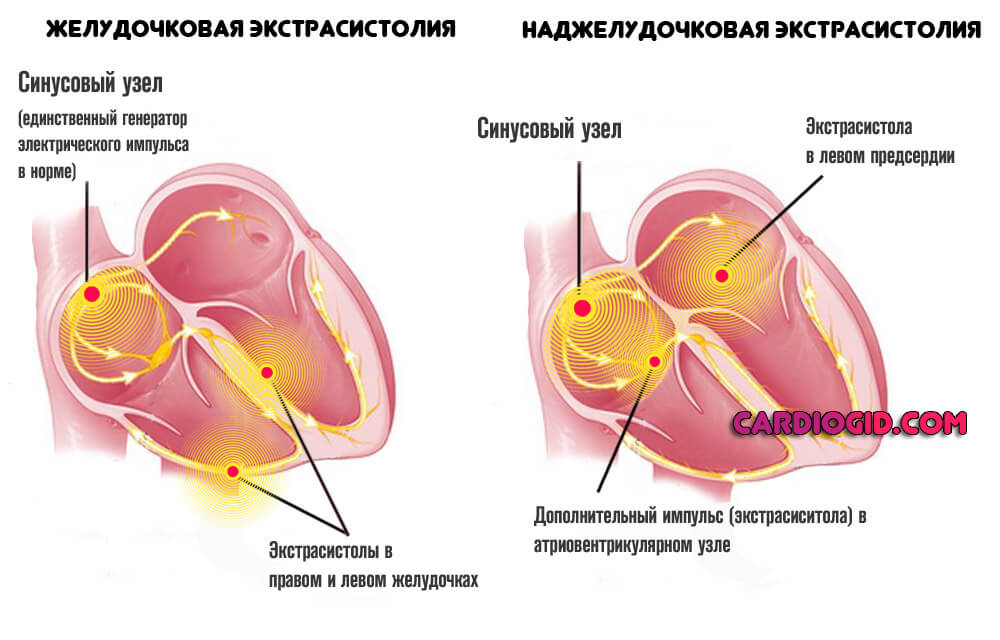
Экстрасистолия единичная
Сопровождается кратковременным нарушением ритма сердца. Не несет большой опасности жизни и здоровью, но считается тревожным признаком. Существует риск трансформации процесса в сложную форму.
Выявить проблему трудно, поскольку перечень проявлений минимален, а у кого-то симптомов нет вообще.
Если прислушаться к собственному организму, можно отметить такие моменты:
- Плохая переносимость физической нагрузки. Еще не достигает значительной степени, но уже появляется одышка и ускорение ритма при подъеме по лестнице.
- Сонливость и слабость. Типичный симптом, особенно после физической активности. На нее редко обращают внимание, принимая проблему за банальную усталость.
В остальном, определить патологию по признакам не получится. Чаще всего экстрасистолия незначительного характера обнаруживается в процессе профилактической электрокардиографии. Это инцидентальная (случайная) находка.
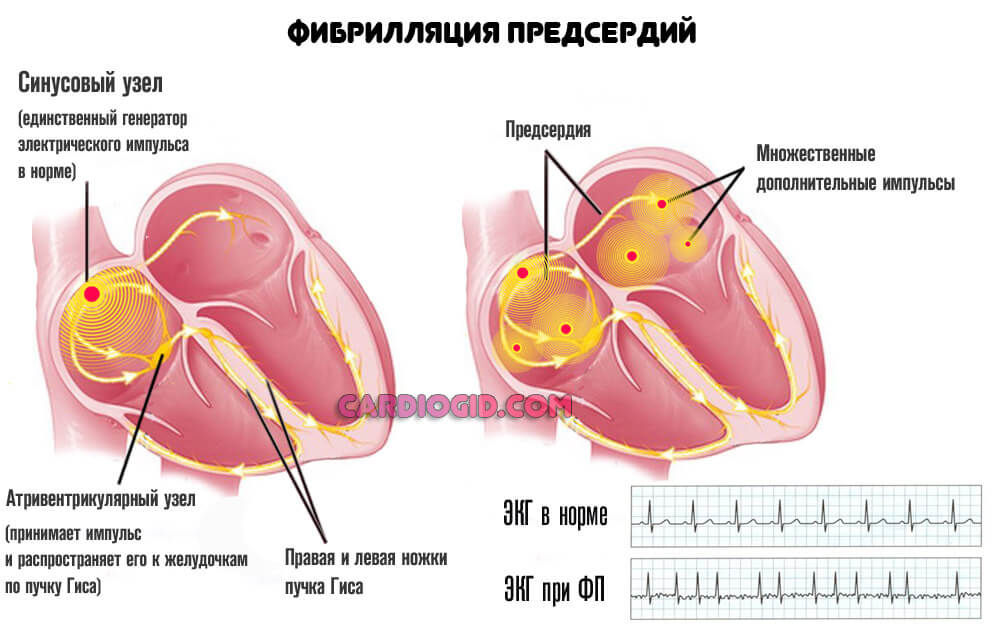
Фибрилляция предсердий с низким ЧСС (не более 110)
Развивается в качестве осложнения артериальной гипертензии и проблем с сосудами. Обычно это длительные процессы, не леченые.
Под рассматриваемым термином понимается хаотичное сокращение сердечной мышцы под воздействием множества стимулов, возникающих самих кардиальных структурах.
Симптомы аритмии по типу фибрилляции предсердий таковы:
- Боли и тяжесть в грудной клетке незначительного характера.
- Проблемы с дыханием после средней физической нагрузки. Этот признак аритмии сердца обусловлен нарушением питания легких и отклонениями со стороны газообмена.
- Сердце пропускает удары, замедляется или ускоряется.
Это промежуточный процесс, по мере движения вперед он трансформируется в мерцательную аритмию, которая смертельно опасна и приводит к летальному исходу в 90% случаев (без лечения).
Экстрасистолии множественные
Групповые патологические сокращения предсердий, либо желудочков. В отличие от единичных изменений протекают тяжелее, ощущаются субъективно, но все еще в недостаточной мере.
Среди признаков:
- Невозможность физической активности интенсивного характера.
- Незначительные боли в груди.
- Одышка.
Летальность состояния велика. Вероятность смерти пациента от остановки сердца составляет 40% в течение 3-х лет без медицинской помощи.
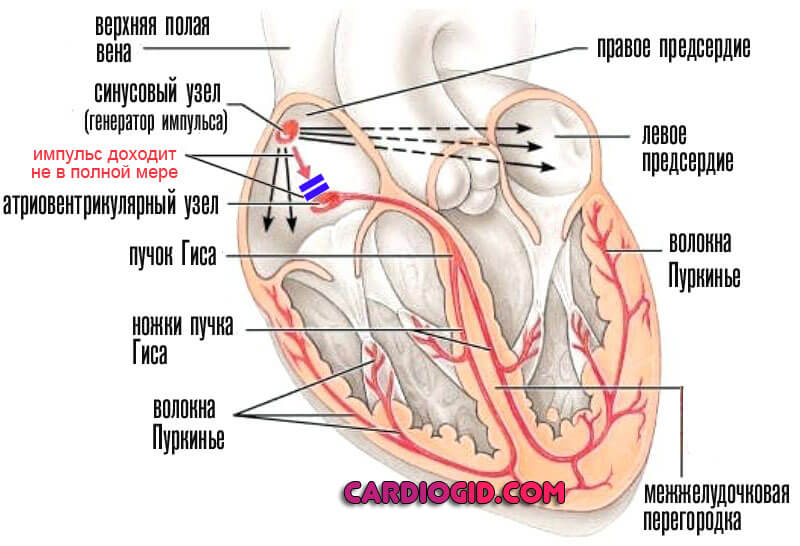
Атриовентрикулярная блокада, полная или частичная
Нарушение проводимости особого промежуточного узла сердца, призванного направлять сигнал от синусовых структур далее по пучкам. На 2 стадии и выше (при полной блокаде) заканчивается летальным исходом. Лечение назначается в срочном порядке.
Среди проявлений:
- Одышка.
- Нарушение деятельности мышечного органа (пропускаются удары).
- Головокружение.
- Потеря сознания в результате изменения характера питания мозга.
- Слабость и сонливость.
На фоне полной блокады происходит остановка сердца без предваряющих признаков.
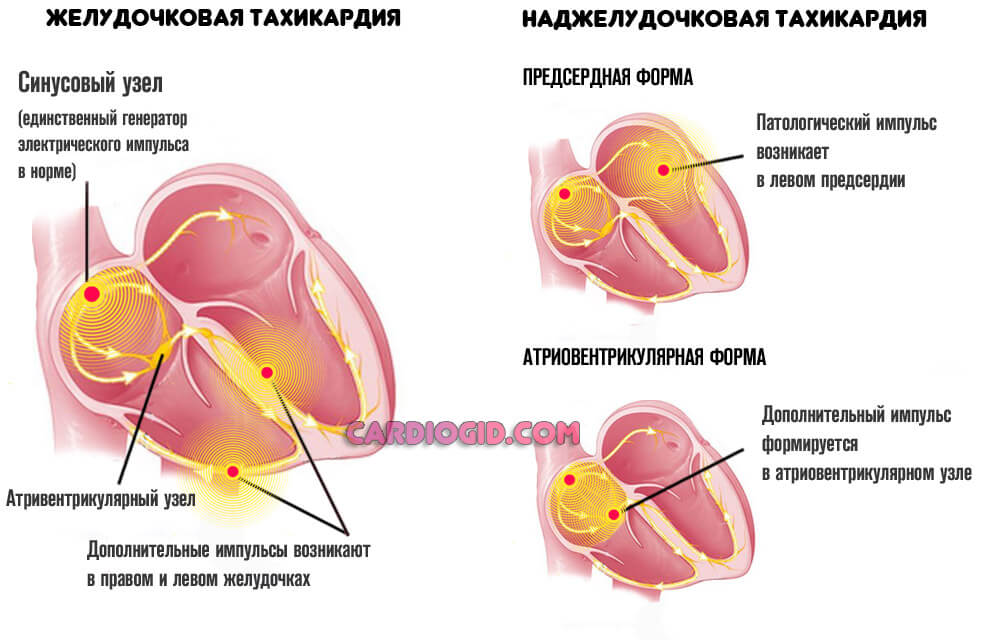
Пароксизмальные тахикардии
Имеют несколько форм, в зависимости от происхождения патологического процесса. Зачастую представлена наджелудочковая разновидность тахикардии. Она менее опасна. Иные типы летальны.
Проявления:
- Головная боль.
- Вертиго.
- Проблемы с дыханием, ночное апноэ.
- Субъективное ощущение биения сердца. Частота может достигать 200-300 ударов минуту.
- Непереносимость физической активности (невозможно даже пройтись по улице).
- Потеря сознания.
- Формирование отеков ног.
- По окончании приступа — обильное частое мочеиспускание, полиурия.
Пароксизмальная тахикардия имеет свойство укореняться в организме, переходя из временной формы в постоянную. Симптомы аритмии наблюдаются со стороны сердца, сосудов, выделительной системы. Существенно снижают качество жизни.
Синусовые отклонения
Ускорение ритма или его замедление. Процесс зарождается в соответствующем одноименном узле, развивается на фоне ослабления анатомической структуры. Опасности для жизни и здоровья не несет до определенного момента, время на диагностику и помощь есть.
Симптоматика:
- Изменение характера деятельности сердца.
- Боли в груди.
- Непереносимость физической нагрузки.
- Головокружение.
- Слабость и сонливость.
Причины аритмии
Элементы развития отклонений могут быть как кардиальными, так и иными, на связанными с работой мышечного органа. Причины возникновения аритмии в 40% случаев естественные, в 60% — патологические, сопряженные с болезнетворными процессами.
Физиологические
- Стрессовая ситуация. Как сиюминутного характера, так и длительно формирующаяся. Речь идет о выбросе некоторого количества катехоламинов и кортикостероидов, собственно гормонов, присущих перегрузке организма. Сказывается резкая стимуляция сердечной деятельности. Чем она может закончиться — предопределить сложно. У здоровых людей возникает классическая синусовая тахикардия. Проходит она через пару минут или по окончании тяжелой с психической точки зрения ситуации. Специфического лечения не требуется кроме случаев, когда пациент изначально страдает какой-либо патологией сердечнососудистой системы и есть подозрения на инфаркт или инсульт.
- Чрезмерная физическая нагрузка. Обычно неадекватная организму пациента. При большой механической активности возникает гиперстимуляция кардиальных структур. Отсюда ускорение, а затем и замедление ритма. У не тренированного человека все может закончиться кардиогенным шоком на фоне резкого падения уровня артериального давления. Основная рекомендация — дозировать физические нагрузки и наращивать интенсивность постепенно.
- Отравление химическими элементами. Сюда входят алкоголь (этиловый иные спирты), препараты для снижения артериального давления, гликозиды, соли тяжелых металлов, ртуть, мышьяк, кадмий, сурьма, никотин, психоактивные соединения (особенно кокаин).
- Наконец, может сказаться избыток или недостаток жидкости в организме (электролитический дисбаланс).
Патологические
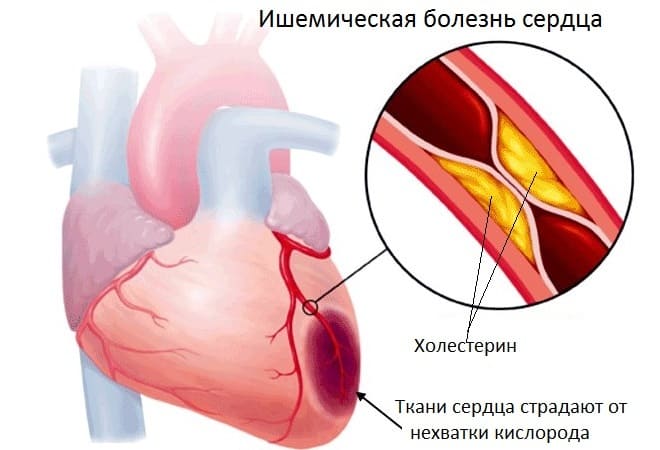
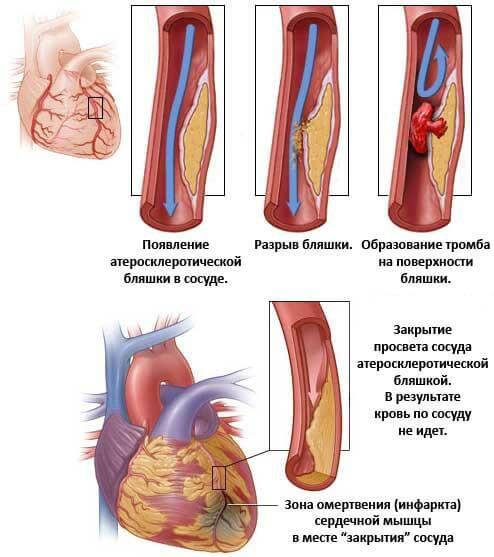
- Ишемическая болезнь сердца (ИБС). Хроническое, малозаметное на первых этапах нарушение питания мышечного органа. Без специфического лечения в перспективе 3-5 лет заканчивается инфарктом миокарда.
- Стойкая артериальная гипертензия. Особенно часто аритмии различного типа (мерцательные, пароксизмальные) формируются у пациентов с приличным стажем ГБ. Цифры не играют большой роли, главное длительность. Если добавляется еще и качественная характеристика, вероятность осложнений подобного рода растет в разы.
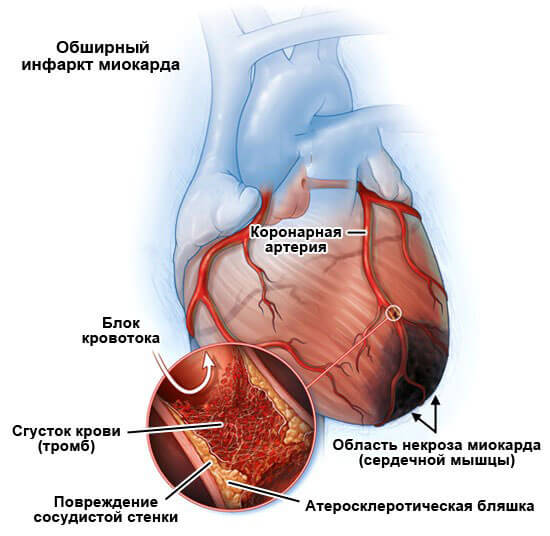
- Инфаркт миокарда и следующий за ним кардиосклероз. В ходе патологического процесса наблюдается отмирание или некроз кардиальных структур. Функционально активные ткани замещаются рубцовыми, не способными ни к спонтанному возбуждению, ни к сокращению. Это своего рода заместители. Есть риск повторения инфаркта в будущем. Перспектива — 2-5 лет, бывает быстрее, в зависимости от агрессивности процесса и первопричины его развития.
- Врожденные и приобретенные пороки сердца. Не проявляют себя почти никак. Единственное, по чему можно заподозрить проблему — одышка, частично нарушение ритма незначительного характера. В остальных же случаях диагноз ставится постфактум, уже на столе у патологоанатома.
- Атеросклероз аорты или ее ветвей. Заканчивается сужением просвета сосуда, невозможностью нормального кровотока. Отсюда повышение артериального давления на фоне выраженной аритмии. Ситуация усугубляется по мере движения процесса вперед и приводит к инфаркту.
- Нарушение температурного показателя тела. Повышение приводит к ускорению работы сердца, падение — к ослаблению деятельности.
- Патологии желудочно-кишечного тракта. Обычно это язвенные дефекты различного рода, сопровождаются кровотечениями незначительного, но постоянного характера. Развивается вторичная анемия, приводящая к нарушению объема циркулирующей в организме крови. Среди возможных заболеваний — язва 12-и перстной кишки, желудка, реже раковые процессы.
- Повреждение головного мозга. Сотрясение, открытые ЧМТ. Приводит к формированию гематом или поражениям отдельных структур нервной системы.
- Травмы грудной клетки, затрагивающие сердце.
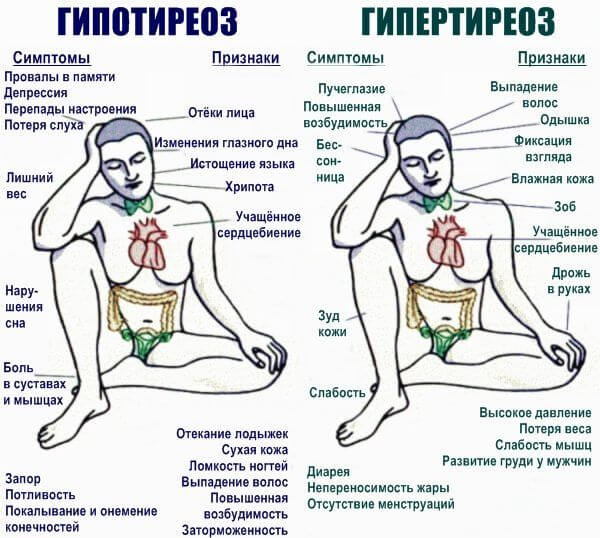
- Эндокринные патологии. Гипертиреоз, гиперкортицизм, сахарный диабет. Заканчиваются существенным нарушением обмена веществ. Коррекция проводится под контролем врача-эндокринолога.
- Инфекционные поражения организма. Может сказаться как банальная простуда, так и туберкулез, брюшной тиф, вирусные и бактериальные поражения органов дыхания и т.д.
- Проблемы с центральной нервной системой. Хроническая энцефалопатия, нарушение кровообращения, иные моменты схожего рода.
Не всегда представляется возможным установить причины патологического процесса. В такой ситуации говорят об идиопатическом генезе проблемы.
Сердечная аритмия — результат изменений со стороны сердечнососудистой, нервной, эндокринной или иных систем. Возможна смешанная этиология процесса.
Чем опасная патология?
Последствия аритмии таковы:
- Остановка сердца. Может не сопровождаться какими-либо предварительными проявлениями. Примерно в 15% случаев возникает спонтанно. Требует срочных реаниматологических мероприятий. Результат зависит от первопричины процесса.
- Кардиогенный шок. Резкое падение артериального давления на фоне снижения выброса крови. Это прямой путь к смерти, летальность варьируется в пределах 90% и более того.
- Инфаркт миокарда. Острое нарушение питания сердечных структур. Мышцы замещается рубцовыми тканями, фатальное осложнение развивается на фоне мерцательной или пароксизмальной тахикардии, реже в иных случаях.
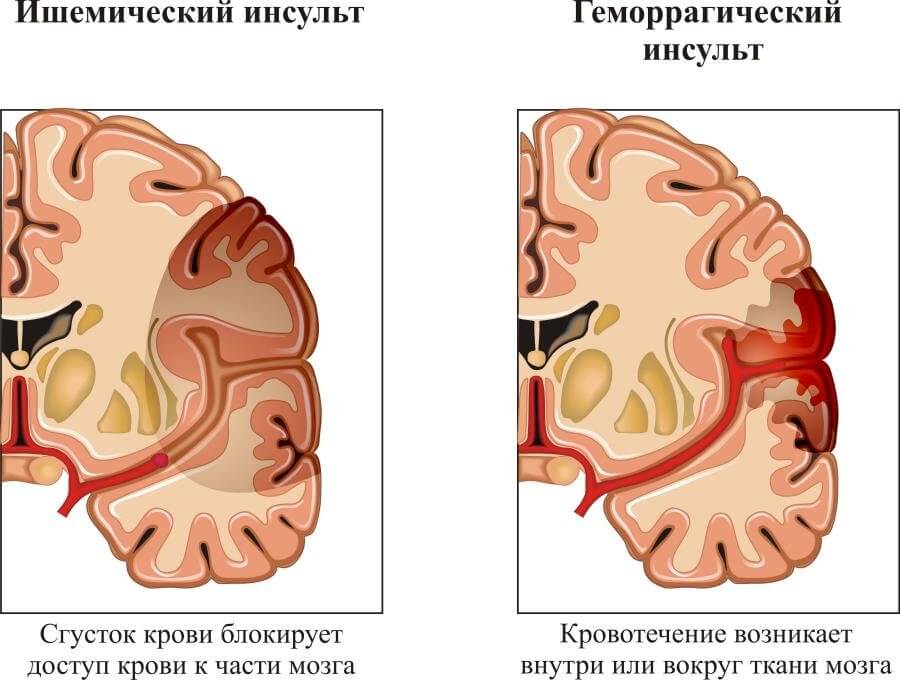
- Инсульт. Дефицит трофики головного мозга. Приводит к формированию неврологической недостаточности, в зависимости от очага проблемы это может быть исчезновение речи, зрения, слуховая дисфункция, иные «сюрпризы».
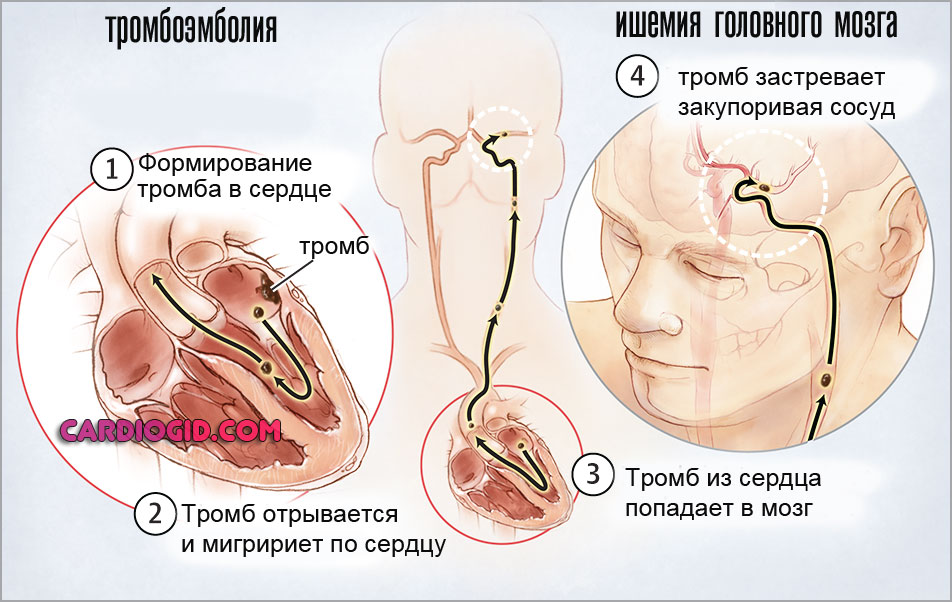
- Тромбоэмболия. Образование кровяных сгустков в результате слипания тромбоцитов.
Вероятность осложнений определяется формой процесса, длительностью, качеством лечения. Аритмия сердца опасна летальным исходом как основным фактором или тяжелой инвалидностью.
Оказание первой помощи при приступе
Приступ аритмии снимается комплексом действий. Необходимо проявить внимание. Алгоритм первой помощи следующий:
- Измерить артериальное давление. Оценить частоту сердечных сокращений.
- Принять таблетку антиаритмического средства (Амиодарон), при наличии тахикардии дополнительно выпить Карвелдилол или Анаприлин (1 таб.).
- Использовать легкие седативные средства на основе растительных компонентов или фенобарбитала (Корвалол, Валокордин, пустырник, валериана).
- Открыть окно или форточку для обеспечения нормального притока воздуха в помещение.
- Лечь и двигаться как можно меньше.
- Ослабить воротник или украшения. Все, что сдавливает шею.
- Выждать, примерно, 15 минут. Если улучшений не наступило, необходимо вызвать скорую медицинскую помощь.
Чего делать нельзя: ванны, контрастные души противопоказаны, также не стоит использовать незнакомые или не названные препараты, заниматься физкультурой, проявлять иную активность. Первичные мероприятия по помощи проводят врачи бригады неотложки.
Что необходимо обследовать
Оценка состояния пациента осуществляется под контролем кардиолога. В меньшей степени прибегают к консультациям других специалистов: по гормональным проблемам, патологиям нервной системы.
Схема диагностики такова:
- Устный опрос пациента о жалобах и их характере. Могут использоваться стандартные опросники. Объективизация симптомом играет наибольшую роль.
- Сбор анамнеза. Привычки, образ жизни, семейная история болезней и иные моменты.
- Измерение артериального давления, частоты сердечных сокращений.
- Выслушивание звука (обычно тона разной громкости, хаотичные).
- Суточное мониторирование с помощью программируемого аппарата Холтера.
- Электрокардиография. Основная методика. Направлена на оценку характера функциональной активности мышечного органа. В «правильных» руках это информативный способ.
- Эхокардиография. УЗИ-визуализация. Назначается в ограниченном числе случаев. Особенно часто на фоне предполагаемых пороков развития или приобретенных органических изменений.
- Анализ крови общий и биохимический.
- По мере необходимости ангиография, КТ или МРТ. Перечень подбирается врачами, исходя из предполагаемого патологического процесса. Нарушение ритма сердца определяется на ЭГК, ЭХО-КГ.
Методы лечения сердечной аритмии
Прибегают к медикаментозным и хирургическим способам.
Лекарства:
- Антагонисты кальция. Верапамил, Дилтиазем и аналоги.
- Препараты для устранения проникновения ионов Ca+ в сосуды и ткани. Аллапинин, Этмозин.
- Средства для нормализации деятельности сердца. Амиодарон, Хиндин.
- Гликозиды. Настойка ландыша, Дигоксин.
- Препараты для восстановления работы миокарда. Кордалон и иные.
Антиаритмические медикаменты редко назначаются изолированно. Требуется комплексное терапевтическое воздействие несколькими группами, в зависимости от диагностированного вида патологического процесса.
Хирургические и малоинвазивные мероприятия:
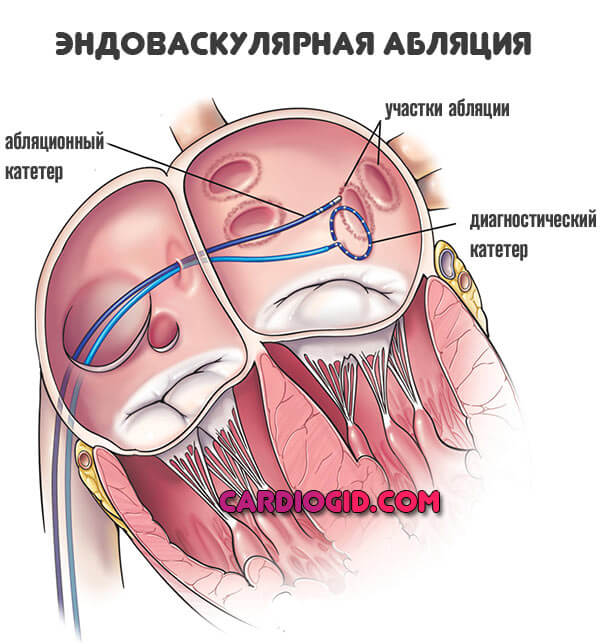
- Радиочастотная абляция.
- Электрокардиоверсия.
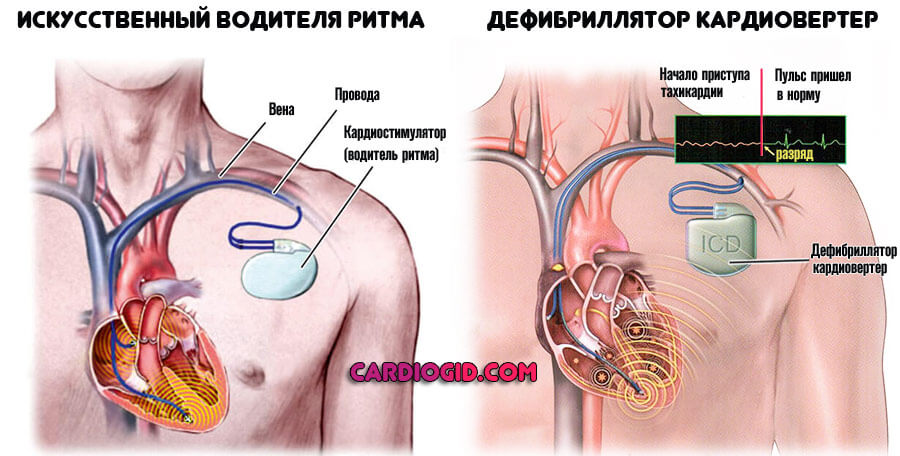
- Постановки искусственного водителя ритма (кардиостимулятора) или дефибриллятора для установления нормальной активности.
Использование конкретных методик определятся врачом-специалистом, исходя из тяжести отклонений.
Идиопатическая аритмия не предполагает этиотропного лечения. Назначается симптоматическая терапия для устранения проявлений процесса. В остальном схема идентична.
Возможны иные методики. При эндокринных проблемах — заместительное воздействие, на фоне неврологического дефицита — прием цереброваскулярных средств и ноотропов.
Лечение аритмии комплексное. Медикаменты + специфические хирургические методики.
Прогностические оценки
Вероятный исход определяется не сразу. Следует какое-то время пить препараты, только потом можно говорить что-то конкретное.
Нужно учитывать несколько моментов:
- Так называемые неопасные формы (единичные экстрасистолы, синусовая тахикардия или брадикардия) отличаются благоприятным прогнозом, лечение направлено на устранение первопричины.
- Угрожающие разновидности требуют быстрого воздействия, время не ждет.
На фоне терапии мягкие типы отличаются хорошей излечимостью, вероятность составляет от 80 до 90%, риск осложнений — не более 2-5%.
Тяжелые формы без курации характеризуются летальностью в 70% случаев и свыше, на фоне терапии — 15%.
Благоприятные прогностические факторы:
- Отклик на лечение.
- Отсутствие отклонений со стороны миокарда.
- Раннее начало терапии.
- Неорганическое поражение.
Аритмия — это нарушение нормальной деятельности сердца. Проявляется ускорением, ослаблением или изменением функциональной активности органа. Лечение проводится в комплексе. Под контролем кардиолога и ряда других специалистов.