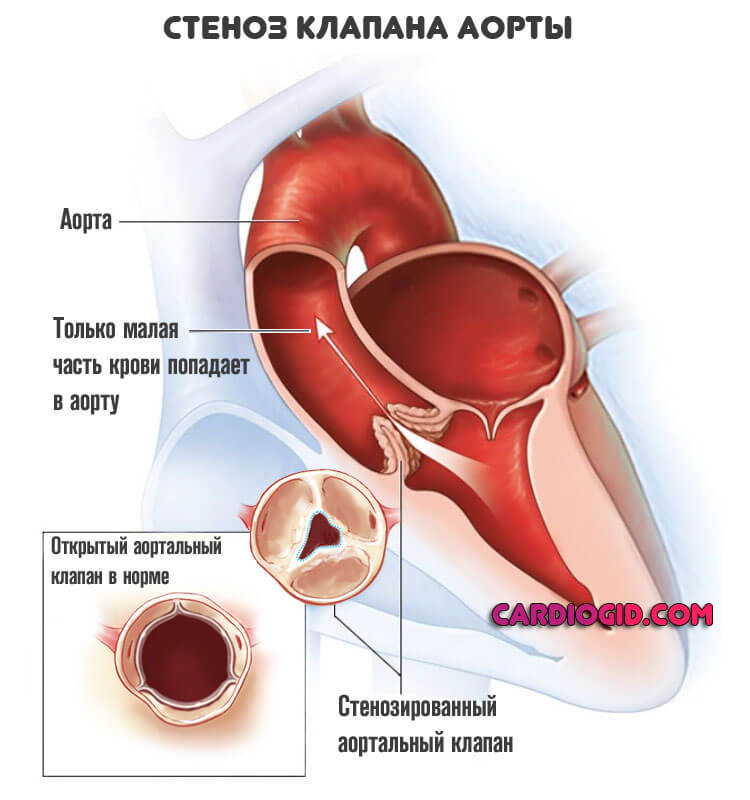
Аортальный стеноз — это сужение просвета крупнейшей артерии, в результате чего наблюдается неполная проходимость структуры, заброс крови обратно в левое предсердия и нарушение локальной, а затем и общей гемодинамики.
Восстановление проводится хирургическими методами. Нужно отграничивать сужение от закупорки или окклюзии. Как в случае с распространенным атеросклерозом.
В первой ситуации имеет место стеноз аорты, во втором — механическая непроходимость в результате отложения холестериновых бляшек. И то, и другое опасно.
Необходимо оперативное лечение. От его своевременности и эффективности зависит прогноз. Специалист, на плечи которого ложится терапия — кардиохирург.
Аортальный стеноз имеет собственный код по МКБ-10 — I35 c различными постфиксами.
Содержание
Механизм развития патологии
Суть состояния заключается в сужении устья артерии и невозможности дальнейшего проведения крови в большой круг.
Болезнетворный процесс обуславливается одним или группой факторов внешнего и внутреннего характера.
Частым вариантом выступает регулярное воспаление околосердечных структур, например, ревматизм. Как аутоиммунная патология, она имеет деструктивный характер. Течет постоянно.
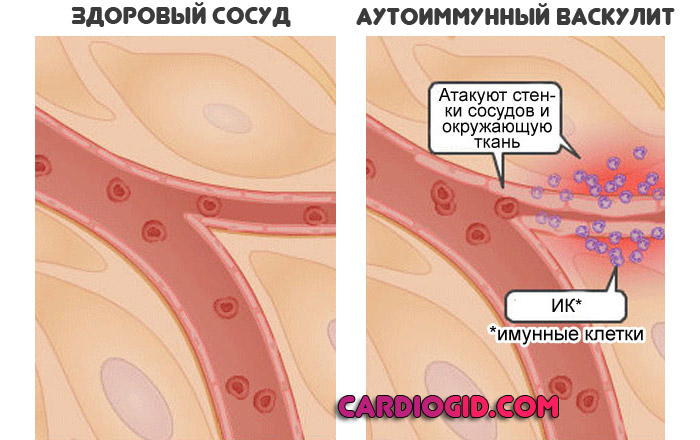
Если же рецидивы частые, вероятность растет еще существеннее. Также возможны врожденные пороки развития, васкулит (поражение самой стенки сосуда) и прочие варианты.
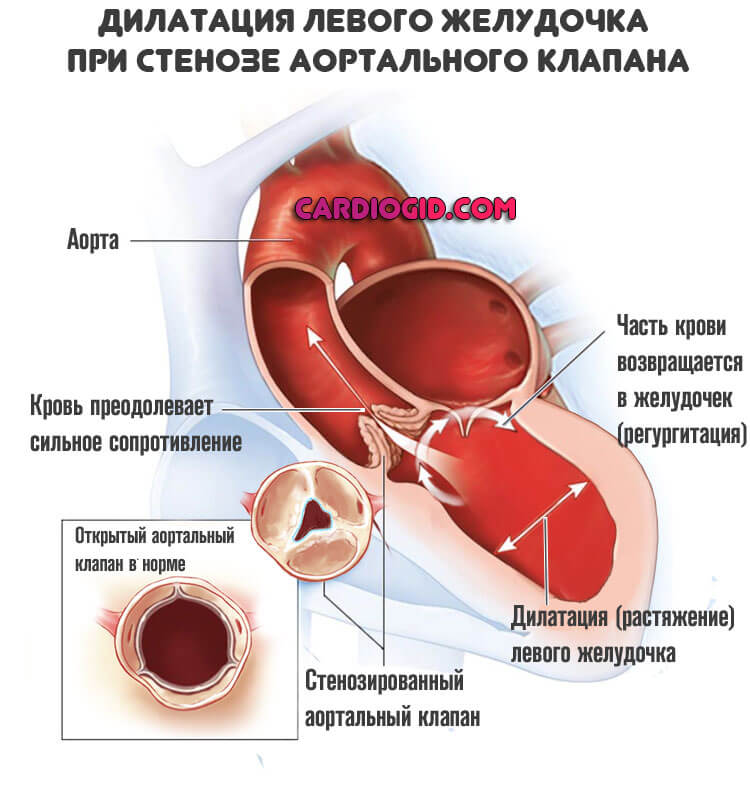
Независимо от типа процесса, наблюдается сужение устья аорты, в месте ее впадения в левый желудочек. Кровь выбрасывается из камеры, проходит клапан, но не способна преодолеть сопротивление. Потому в большой круг попадает только часть жидкой соединительной ткани.
Другая застревает в полости кардиальных структур и провоцирует перегрузку сердца. По мере прогрессирования объем регургитации (возвращения) нарастает, возможно растяжение желудочка, развитие дилатации и вторичной кардиомиопатии.
Механизм становления опасных последствий понятный:
- С одной стороны сердце интенсифицирует деятельность, чтобы обеспечить организм достаточным количеством питательных веществ и кислорода. Это чревато искусственным разрастанием мышечного слоя, в качестве способа компенсации. Также растет артериальное давление и показатели такового в самой аорте.
- С другой стороны органы и системы недополучают необходимых соединений. Заканчивается это гипоксией, дистрофией тканей и полиорганной недостаточностью.
5 стадий стеноза аорты
Основной способ типизации патологического процесса заключается в его стадировании.
Критерий отграничения этапов специфический. Классификация проводится по градиенту давления. ГД представляет собой разницу между показателями в левом желудочке и аорте. Измерение проводится в систолу, то есть в момент полного сокращения кардиальных структур.
Исходя из представленного основания, выделяют такие фазы патологического процесса:
Компенсация
Она же 1-я стадия отклонения. Градиент давления в рамках клинической нормы или незначительно изменен в сторону увеличения. Симптоматики пока нет.
При этом уровень стеноза различен, обычно минимален. Операция не назначается, показано динамическое наблюдение.
При стремительном развитии болезни требуется квалифицированная помощь. До тех пор врачи смотрят на движение состояния, делают выводы. Показано применение препаратов для разжижения крови, но это временная мера.
Скрытая фаза
2-я стадия патологического процесса. Градиент давления находится в рамках 30-60 мм ртутного столба.
Симптоматика уже присутствует, все огранивается легким головокружением, быстрой утомляемостью после физической нагрузки, одышкой на фоне активности. Это неспецифические проявления, к кардиологу они приводят очень немногих.
Если пациент находится на динамическом контроле, назначается плановое оперативное вмешательство. На фоне отклонений возможно возникновение неотложных состояний. Это основания для срочной хирургической коррекции.
Фаза коронарной недостаточности
3-я стадия. Характеризуется превышением градиента давления от 65 мм и ртутного столба и более.
Симптоматика нарастает, приобретает стойкие черты сердечных приступов, обморочных, синкопальных состояний. Развивается интенсивная одышка: даже в полном покое незначительное учащение присутствует.
Оперативное вмешательство пока еще возможно, о его необходимости не стоит и говорить. Единственный шанс на сохранение жизни.
Сердечная недостаточность
4-я стадия. И этим все сказано. Формируются стойкие черты дисфункции кардиальных структур.
Наблюдается постоянная одышка, возможны приступы острой боли, астматические эпизоды, обмороки, падение артериального давления до минимальных значений.
Вероятность неотложных состояний находится на уровне 70%, каждый прожитый день — уже достижение.
Хирургическое лечение у некоторых невозможно, поскольку человек его попросту не перенесет. У других же не имеет больших перспектив.
Терминальная фаза
Она же 5-я стадия. Выделяют ее не все авторы. Это не вполне верно. Кардинальным образом восстановить функциональную активность сосуда уже невозможно, да и смысла в этом нет.
Наблюдаются массивные органические изменения во всем теле. Перспектив излечения нет. Медикаментозными методами можно продлить жизнь человека, но не надолго.
Критический аортальный стеноз не поддается коррекции. До его наступления проходит от 3 до 15 лет и более. Время на диагностику есть, но нужно обратиться к врачу. Лучше не затягивать.
Классификация по локализации
Другое основание классификации — локализация изменения. Соответственно говорят о трех формах:
- Высоко залегающий процесс. На его долю приходится меньше всего случаев.
- Клапанная разновидность. Страдает сама перегородка между сосудом и левым желудочком.
- Низко расположенный тип.
Исходя из момента развития
- Врожденный вид. Встречается относительно редко. Сочетается с группой сопутствующих патологий кардиального и иного профиля. Причиной оказывается порок развития.
- Приобретенная форма. Особенно часто поражает молодых людей в возрасте до 30 лет. Затем болезнь неуклонно прогрессирует, не давая знать о себе до момента стабилизации анатомического дефекта.
Причины
Факторы развития состояния множественны. Некоторые имеют контролируемый характер, другие вообще не зависят от пациента и проявляют патогенную активность спонтанно.
Какие это моменты:
- Длительное курение. Лица с никотиновой зависимостью физиологического плана болеют в 80% случаев. Если внимательно присмотреться к потребляющим табак, можно обнаружить, что подавляющее большинство страдает стенозом клапана аорты в начальных или развитых фазах. Проблема даст знать о себе позже.
- Холестеринемия. Имеет косвенную связь с описанным патологическим процессом. Появляется атеросклероз, образуется бляшка. Далее возможны варианты. В момент лечения вероятно повреждение сосудистых стенок, провокация воспаления. Особенно характерно это для хирургического вмешательства при кальцификации липидных образований. Отсюда грубое рубцевание тканей и сужение просвета. Вероятность подобного исхода минимальна, но она присутствует.
- Принадлежность к мужскому полу. Согласно исследованиям, женщины страдают аортальным стенозом в 5-6 раз реже. По всей видимости, это связано с активностью эстрогенов, которые позволяют лучше бороться с негативными факторами разного рода, способными повлиять на сердце и сосуды.
- Возрастная группа 60+. Существует два пика заболеваемости. Молодость до 30 и старость после 55. Категории риска должны регулярно наблюдаться у кардиолога и, как минимум, раз в год проходить ЭХО-КГ.
- Почечная недостаточность в фазе декомпенсации. Провокация патологического процесса в таком случае понятна не до конца. Тот же эффект развивается на фоне опасных патологий парного органа деструктивного характера. Нефриты и проч. Вырабатывается избыток ренина, ангиотензина-II, альдостерона. Они искусственно сужают просвет аорты. Патологический механизм закрепляется, становится стереотипным и существует постоянно, делая невозможным нормальный кровоток.
- Воспалительные поражения кардиальных структур. В первую очередь эндокардит. Деструкция внутренней оболочки. Имеет инфекционное (бактериальное, реже вирусное или грибковое происхождение). Сопровождается рубцеванием, заращением тканей. При разрушении аорты наступает эпителизация стенок. Соединительные клетки сужают просвет и не дают нормально двигаться крови.
- Системная красная волчанка.
- Ревматизм. Воспалительная патология. Как и предыдущая причина заканчивается деструкцией сосудистой ткани, внутреннего слоя, то есть эндотелия. Восстановление имеет спорные перспективы по причине стойкости аутоиммунного процесса.
- Аномалии развития кардиальных структур, сосудов, в том числе самой аорты. Имеют врожденное происхождение. Не обязательно связаны с наследственностью, генетическими отклонениями, но и такое возможно. Во втором случае помимо стеноза наблюдаются грубые дефекты сердечных структур. Бывают дополнительные отклонения со стороны соединительной, костной ткани и прочих.
- Кальцинозы. Отложение неорганических солей в полости сосудов и на поверхности клапанов. Болезнь имеет обменное происхождение и не связана с потреблением названного микроэлемента или препаратов на его основе. В основном страдают лежачие пациенты и процессы реабсорбции кальция.
Некоторые факторы может устранить сам человек в рамках профилактики. Другие же купируются специальными методами, в зависимости от исходного диагноза.
Симптомы
Зависят от стадии:
1 степень стеноза аорты характеризуется полным или преимущественным отсутствием проявлений.
2 этап определяется минимальной клинической картиной:
- Одышка на фоне умеренной физической нагрузки. Наблюдается в большинстве случаев как следствие нарушения нормального газообмена.
- Тахикардия. Ускорение сердечной деятельности, повышение частоты сокращений.
- Рост артериального давления. Не всегда, но в большинстве случаев.
- Головокружение. В результате поражения церебральных структур, невозможности обеспечения нервной ткани кровью (к слову, они очень чувствительны к недостатку кислорода и питательных соединений).
3 стадия — самый частый момент диагностики:
- Одышка возникает на фоне минимальной физической нагрузки.
- Боли в грудной клетке интенсивного характера. Приступообразные, не дольше 30 минут. Типичны для стенокардии.
- Обмороки, синкопальные состояния. Разной частоты и интенсивности.
- Тошнота, рвота.
Прочие проявления также присутствуют.
4 этап определяется все теми же признаками, но большей силы. То же касается и пятой стадии.
Независимо от фазы патологического процесса, наблюдаются такие моменты:
- Бледность кожных покровов.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Повышенная потливость.
- Непереносимость физической активности. Также называется снижением толерантности.
При поражении церебральных структур формируется стойкий неврологический очаговый дефицит. Может проявляться нарушением координации в пространстве, речи, зрения, слуха, глотания, двигательной функции и прочих.
Диагностика
Обследование больных с подозрением на стеноз клапана аорты проводится под контролем кардиолога.
Примерный перечень мероприятий:
- Устный опрос больного на предмет жалоб и их давности.
- Сбор анамнестических данных. Главная роль отводится перенесенным ранее патологиям кардиального, нефрогенного и эндокринного характера. Также учитывается образ жизни. Чем больше вредных привычек, тем существеннее вероятность отклонения.
- Измерение артериального давления. Показатели могут быть повышенными или нормальными. Также частоты сердечных сокращений. В момент приступа стенокардии — ускорение деятельности.
- Суточное мониторирование. По мере необходимости.
- ЭКГ. Для оценки функциональной активности. Показывает аритмии.
- ЭХО-КГ. Используется для определения органических дефектов. Тем же способом проводится измерение давления в камерах и самой аорте.
- УЗИ почек. Для выявления нефрологических состояний.
- МРТ-диагностика.
В рамках расширенного обследования может потребоваться анализ крови (общий, биохимический, гормональный).
Мероприятия проводятся как в стационарных, так и амбулаторных условиях.
Лечение
Строго хирургическое. Применение медикаментов практикуется только на ранних стадиях, а также в рамках подготовки пациента к оперативному вмешательству.
Перечень препаратов при аортальном стенозе:
- Гипотензивные. Для коррекции уровня артериального давления. Существует целая группа средств с подобным эффектом.
- Антиагреганты. Аспирин-Кардио и прочие. Для восстановления текучести крови и упрощения преодоления стенозированных областей.
- Медикаменты для нормализации частоты сердечных сокращений и ритма вообще. Амиодарон.
Возможно назначение других препаратов, по мере необходимости Задача предоперационного периода — стабилизировать состояние пациента и не допустить осложнений в момент вмешательства и сразу после него.
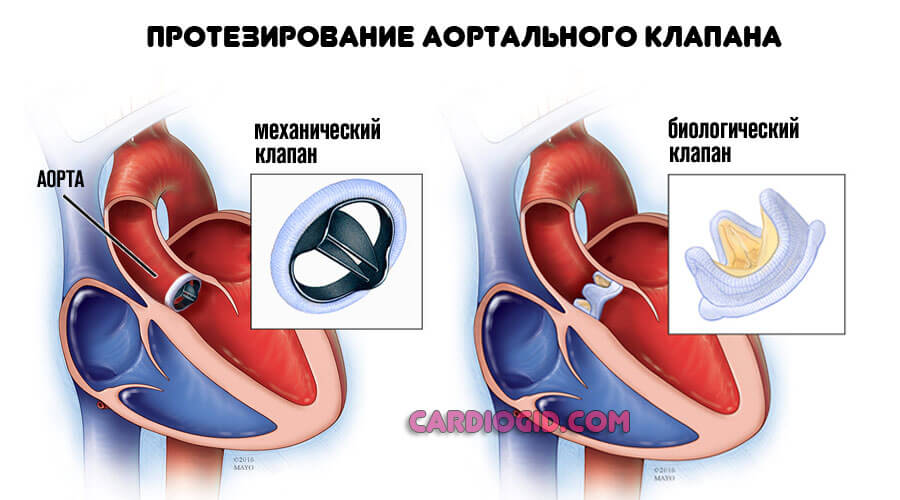
Радикальное лечение стеноза аортального клапана проводится посредством протезирования (замены) или стентирования участков сужения на начальной стадии.
- Первая методика показана при невозможности восстановления анатомической целостности и функциональной активности структуры. Клапан заменяется на механический, либо биологический.
- Вторая касается установки специальной пружинки, не дающей сужаться просвету аорты. Назначается при надклапанном и подклапанном стенозе.
Выбор методики ложится на плечи кардиохирурга. В большинстве случаев альтернатив замене клапана или участка нет.
Прогноз
Полного излечения не наступает никогда, как и было сказано ранее. Исход зависит от характера патологии, агрессивности течения, стадии и прочих моментов.
Возможность радикального вмешательства дает хорошие шансы на успех. Согласно статистике, выживаемость среди пациентов в течение 10 лет наблюдается в 75-80% случаев.
Прогрессирование, дальнейшее развитие коррелирует с вероятностью смерти. Связь пропорциональная.
Неотложные состояния усугубляют общий прогноз, приводя к значительному риску фатального результата.
Возможные осложнения
Среди вероятных последствий патологического процесса:
- Инфаркт. Как итог коронарной недостаточности, которая берет начало аж со 2-й стадии или чуть позже.
- Остановка сердца. Внезапная смерть как результат.
- Кардиогенный шок. Абсолютно летальное состояние. Приводит к гибели в 90-100% случаев. Восстановление бесперспективно.
- Сосудистая деменция. Похожа по проявлениям на болезнь Альцгеймера.
Указанные состояния приводят к летальному исходу в большинстве случаев.
В заключение
Стеноз аортального клапана, устья сосуда — это сужение просвета кровоснабжающей структуры. Без операции не лечится.
Восстановление проводится хирургическими методами и имеет смысл на 1-3 стадиях. Затем шансы на излечение резко падают, вплоть до полного нуля в терминальной фазе.
Предотвратить состояние трудно, минимизировать риски можно посредством отказа от вредных привычек, коррекции управляемых факторов.